IDS085 - Utilisations et apports de la réalité virtuelle dans les pratiques médicales en 2020
DOI mémoire
https://doi.org/10.34746/6ysz-0x06Catégories
Les projets ou stages publiés auxquels vous accédez sont des rapports d'étudiants et doivent être pris comme tels. Il peuvent donc comporter des imperfections ou des imprécisions que tout lecteur doit admettre et donc supporter. Il ont été réalisés pendant les périodes de formation et constituent avant-tout des travaux de compilation bibliographique, d'initiation et d'analyse sur des thématiques associées aux concepts, méthodes, outils et expériences sur les démarches qualité dans les organisations ou sur les technologies en santé.
Si, malgré nos précautions, vous avez des raisons de contester ce droit de diffusion libre, merci de nous en faire part (master@utc.fr), nous nous efforcerons d'y apporter une réponse rapide. L'objectif de la présentation des travaux sur le web est de permettre l'accès à l'information et d'augmenter ainsi la qualité des échanges professionnels.
Nous ne faisons aucun usage commercial des travaux de projet ou de stage publiés, par conséquent les citations des informations et l'emploi des outils mis à disposition sont totalement libres. Dans ce cas, nous vous demandons de respecter les règles d'éthique en citant explicitement et complètement vos sources bibliographiques.
Bonne lecture...
Auteurs

Benkhaled Melinda 
Pincemail Marie 
Verebi Emile 
Amber Mathias
Contacts
Citation
A rappeler pour tout usage : M.BENKHALED, M. PINCEMAIL, E. VEREBI et M. AMBER « La réalité virtuelle dans les pratiques médicales en 2020 », Université de Technologie de Compiègne (France), Master Ingénierie de la Santé, Parcours Technologies Biomédicales et Territoires de Santé (TBTS) et Dispositifs Médicaux et Affaires Réglementaires (DMAR), Mémoire de Projet, réf n° IDS085, décembre 2020, https://travaux.master.utc.fr/formations-master/ingenierie-de-la-sante/ids085/ ; https://doi.org/10.34746/6ysz-0x06
Article publié
Suite à ces travaux, un article a été publié : ID interne : 2021_05_idsap
Résumé
Développée pour des raisons non médicales, mais plutôt militaires et ludiques, la réalité virtuelle s’impose aujourd’hui de plus en plus dans les hôpitaux et notamment au bloc opératoire. La réalité virtuelle est un terme largement utilisé, parfois à tort, pour désigner des techniques de visualisation respectant ses trois règles : immersion, navigation et interaction. Cette technique est mise au service du patient tout en s’adaptant à la variabilité de chacun. On constate que l’utilisation de la réalité virtuelle en médecine est peu documentée surtout en matière de règlementation.
Innovantes, la réalité virtuelle et la réalité augmentée occupent une place de plus en plus importante dans le paysage de la santé. On les retrouve au service du médecin dans sa pratique, du patient en thérapie mais aussi dans l’aide à la formation des différents professionnels de santé.
Dans l’optique de connaitre les champs d’action de la réalité virtuelle, le présent rapport propose un descriptif de cette technologie dans le milieu médical et ses enjeux ainsi qu’une revue exhaustive des réelles utilisations et applications dans les pratiques médicales de routine en 2020.
Mots clés : réalité virtuelle ; réalité augmentée ; cyberthérapie ; utilisations médicales ; immersion ; navigation ; interaction
Abstract
Developed for non-medical, but rather military and playful reasons, virtual reality is nowadays becoming more and more essential in hospitals and particularly in the operating theatre. Virtual reality is a term widely used, sometimes incorrectly, to designate visualisation techniques that respect its three rules : immersion, navigation, and interaction. This technique is put at the service of the patient while adapting to individual variability. We note that the use of virtual reality in medicine is poorly documented, especially in terms of regulations.
Innovative, virtual reality and augmented reality occupy an increasingly important place in the healthcare landscape. They are used by doctors in their practice, patients in therapy and also in the training of various health professionals.
With a view to understanding the fields of action of virtual reality, this report provides a description of this technology in the medical environment and its issues, as well as an exhaustive review of its real uses and applications in routine medical practices in 2020.
Keywords : virtual reality ; augmented reality ; cybertherapy ; medical uses ; immersion ; navigation ; interaction
Téléchargements

Mémoire d’Intelligence Méthodologique :Utilisations et apports de la réalité virtuelle dans les pratiques médicales en 2020 au format pdf

Lien direct vers le catalogue interactif sur la réalité virtuelle en chirurgie.

Poster sur les utilisations et les apports de la réalité virtuelle dans les pratiques médicales en 2020 au format pdf
Mémoire complet :
Utilisations et apports de la réalité virtuelle dans les pratiques médicales en 2020
Remerciements
L’ensemble du groupe tient à remercier en priorité Mme CLAUDE Isabelle, responsable de l’unité d’enseignement « Projet d’intégration » et tutrice de ce projet, qui a initié et supervisé ce travail. Sa disponibilité et ses conseils nous ont guidés tout au long du projet. Son expérience et son regard critique nous ont fait avancer efficacement, dans la bonne direction à chaque étape afin d’améliorer la qualité de notre travail.
Nous tenons à remercier Mme LOURDEAUX Domitile, enseignante-chercheuse en informatique au laboratoire Heudiasyc de l’Université Technologique de Compiègne et M. KIRCHE Stéphane, de la Direction de l’Innovation et de l’Ingénierie Biomédicale de Territoire du Groupement Hospitalier Nord Saône Loire Bresse Morvan pour avoir accepté de répondre à nos questions, leurs disponibilités et leurs retours d’expériences précieux dans la réalisation de ce projet.
Nous remercions ensuite Mme KONIG Béatrice pour son expertise bibliographique sur l’intégralité de notre projet et notamment ses conseils dans la rédaction de notre mémoire d’intelligence méthodologique.
Enfin nous remercions l’ensemble des personnes ayant contribué de près ou de loin au projet, notamment nos proches pour avoir apporté un regard nouveau à chaque étape de notre projet, nous permettant ainsi de l’ancrer dans une pratique médicale réelle et actuelle, au bénéfice du patient.
Glossaire et Abréviations
- AP-HP : Assistance Publique des Hôpitaux de Paris
- CAVE : Cave Automatic Virtual Environment
- CH : Centre Hospitalier
- CHU : Centre Hospitalier Universitaire
- FDA : Food and Drug Administration
- IA : Intelligence Artificielle
- IRM : Imagerie par Résonnance Magnétique
- MAR : Réduction des Artéfacts Métalliques
- RA : Réalité Augmentée
- RV : Réalité Virtuelle
- TERV : Thérapie Exposition à la Réalité Virtuelle
- UTC : Université de Technologie de Compiègne
- L’haptique : désigne la discipline qui explore et exploite le sens du toucher et des phénomènes kinesthésiques, ainsi que la perception du corps dans l’environnement
- Un analgésique : est une substance qui a pour but de réduire ou supprimer la sensibilité à la douleur.
- Concepts de la RV : Immersion, navigation et interaction
- La résolution spatiale : détermine le plus petit élément visible
- Le rapport signal/bruit : désigne la qualité de transmission d’information par rapport aux parasites enregistrés
Avant-propos
Dans le cadre du Master 2 Ingénierie de la Santé de l’Université Technologique de Compiègne, l’Unité d’Enseignement IDCD « Projet d’intégration », a pour objectif de mettre en œuvre ses compétences en gestion de projet sur un projet professionnalisant en relation directe avec notre formation. C’est au travers d’un projet portant sur « La réalité virtuelle dans les pratiques médicales » que le groupe n°6 composé de BENKHALED Mélinda du parcours Dispositifs Médicaux et Affaires Réglementaires et AMBER Mathias, PINCEMAIL Marie et VEREBI Emile du parcours Technologies Biomédicales et Territoires de Santé découvre les utilisations et applications de la réalité virtuelle dans les pratiques médicales en 2020.
Choisi par l’ensemble des membres du groupe par l’intérêt et la curiosité de la discipline, ce projet a rythmé notre semestre. Nous espérons pouvoir faire découvrir les réels usages de la réalité virtuelle dans le monde de la santé et que vous retrouverez l’intérêt et la curiosité que nous avions pour ce sujet.
Introduction
Pour illustrer l’évolution de notre société, une frise chronologique retraçant les grandes découvertes scientifiques de notre histoire pourrait être dressée. En effet, chaque invention et chaque découverte a influencé son époque. Ainsi, elles peuvent être considérées comme des tournants importants dans la transformation de nos sociétés. Par exemple, Isaac Newton et la gravité, James Watt et la machine à vapeur ou encore Edward Jenner et son vaccin contre la variole sont des pionniers dans le progrès de notre mode vie. De plus, certaines de ces découvertes ont été bénéfiques pour l'essor de la médecine moderne.
La technique du sonar en est un bon exemple. Développée à l’origine par l’armée pour détecter et localiser les objets sous l’eau comme des sous-marins lors de la Première Guerre Mondiale ou encore pour cartographier les fonds marins. Cette technologie a permis, des années plus tard, à l’ingénieur Tom Brown et au gynécologue Ian Donald de confectionner le premier « appareil à balayage manuel pour examen du corps par réflexion des ultrasons » [17]. Ces chercheurs ont finalement décliné l’utilisation du sonar pour un usage purement médical. Il s’agit actuellement d’un des dispositifs de diagnostic médical majeurs pour la gynécologie et d’autres domaines.
De la même façon, la technologie de la réalité virtuelle (RV) pourrait être un de ces exemples. Développé pour des raisons non médicales, mais plutôt militaires et ludiques, la réalité virtuelle s’impose aujourd’hui de plus en plus dans les hôpitaux et notamment au bloc opératoire. Elle est aujourd’hui utilisée par les médecins pour des formations ou interventions chirurgicales ou par les patients eux-mêmes pour soulager la douleur. Le présent rapport propose un descriptif de cette technologie dans le milieu médical et ses enjeux ainsi qu’une revue exhaustive des applications utilisées actuellement en médecine.
L’objectif de ce mémoire est de fournir un cadre analytique de la réalité virtuelle au sein des pratiques médicales. Ainsi, notre but est de répondre à la question suivante : Pourquoi utilise-t-on la réalité virtuelle actuellement en médecine, de quelles manières, et quelle est son intégration dans le monde de la santé actuel ?
De plus, un catalogue interactif sera mis en place afin d’informer les patients et le grand public de l’utilisation de la réalité virtuelle en chirurgie ; une activité dans laquelle l’ensemble des utilisations en routine de la réalité virtuelle sont présentes.
I. Contexte de la réalité virtuelle
a. Définition et composants de la réalité virtuelle
D’après le Ministère de la Culture et le site Légifrance, la réalité virtuelle (ou réalité de synthèse) est un « environnement créé à l'aide d'un ordinateur et donnant à l'utilisateur la sensation d'être immergé dans un univers artificiel » [26]. Il précise également que « la création d'une réalité de synthèse nécessite des dispositifs d'entrée-sortie particuliers tels des gants numériques, un visiocasque, un système de restitution sonore évolué, etc., associés à des logiciels graphiques tridimensionnels » [26].
Cette définition à elle seule ne permet pas de classer ce qui peut être considéré comme réalité virtuelle et ce qui ne peut pas l’être. Dans son article datant de 2016 « What is Virtual Reality ? », Brenda Laurel, conceptrice de jeu, chercheuse, et experte dans le domaine de la réalité virtuelle, déplore que l’étiquette de « réalité virtuelle » soit de nos jours attachée à certaines formes de médias dans un but de pur marketing [12]. Elle annonce alors que beaucoup d’expériences sont vendues comme étant de la réalité virtuelle, mais ne le sont pas.
Le but de ce travail n’est pas d’en débattre, mais sa réflexion précède ce qu’elle définit comme étant les caractéristiques essentielles de la réalité virtuelle, en voici quelques-unes :
- Un environnement entourant complètement l’utilisateur : quelle que soit la direction qu’observe l’utilisateur, l’environnement virtuel doit être présent.
- La stéréopsie et la parallaxe : la stéréopsie peut être résumée comme étant la perception du relief. Dans le contexte de la réalité virtuelle, la parallaxe est l’impact que vont avoir les mouvements et déplacements de l’utilisateur sur la perception d’un objet. Ces caractéristiques sont donc essentielles pour une perception et donc une expérience qui se rapprochent du « réel ».
- Le son spatialisé : la stéréo (son provenant de deux directions) ne suffit pas. Sur la même logique que la caractéristique précédente, le son lui aussi doit être proche de la réalité, et donc spatialisé. Le but est que l’utilisateur puisse détecter la provenance d’un élément dans l’espace uniquement avec le son que celui-ci pourrait émettre.
- Une dissociation entre la direction que veut prendre l’utilisateur dans le monde virtuel et la direction de son regard : capturer les mouvements de l’utilisateur est essentiel pour une bonne expérience de réalité virtuelle, que ce soit grâce aux casques, aux manettes, et même aux tapis. Brenda Laurel affirme que les expériences de RV plus anciennes n’autorisaient pas la dissociation entre direction de mouvement et direction de regard, diminuant ainsi grandement l’immersion promise.
- Une sensation de mouvements et de gestes naturelle.
Ces expériences de réalité virtuelle sont donc du software, mais bien entendu, pour que l’immersion décrite plus haut soit respectée, l’utilisateur (et le développeur également) peut utiliser plusieurs outils, comme un CAVE (Cave Automatic Virtual Environment, pièce dont les murs affichent une projection de l’univers virtuel) ou bien plus fréquemment : le casque de réalité virtuelle.
b. Éléments matériels
De manière générale, le casque est composé de capteurs (comme des accéléromètres), d’écrans, de lentilles, de dispositifs audio (microphone et écouteurs), et cela sans compter l’armature du système, les processeurs ou encore les autres circuits et câbles nécessaires comme il est possible de le voir en figure 1. On peut également selon le modèle retrouver des émetteurs de lumière infra-rouge, soit une lumière captée par des caméras disposées dans la pièce (c’est le fonctionnement de l’Oculus Rift et de l’Oculus Rift S) [14]. Le HTC Vive quant à lui, fonctionne différemment mais sur le même fond. En effet, des capteurs sont situés sur le casque, et ce sont des stations positionnées dans la pièce qui font office de phares (HTC « Lighthouse ») et qui émettent des lasers balayant cette même pièce, captés alors par le casque [11].
Une des autres méthodes consiste à scanner la pièce qui entoure l’utilisateur avec des caméras situées sur le casque et de combiner ces infos avec des capteurs (gyromètre, accéléromètre…) eux aussi situés dans le casque. C’est le cas par exemple de l’Oculus Quest [14]. Un casque peut être relié à une unité de traitement (généralement un ordinateur) ou non, dans ce cas, il devra posséder une batterie rechargeable et son propre processeur graphique.
Figure 1 – Une vue "en éclaté" de l'Oculus Rift CV1 [10].

Selon les modèles, le casque est souvent accompagné de manettes, et il est même possible de trouver des tapis de réalité virtuelle sur le marché (exemple : Omni de Virtuix [16]), pour toujours plus d’immersion dans la détection de mouvements.
Pour approfondir sur le fonctionnement des manettes, il sera question dans ces paragraphes d’évoquer les HTC Vive Controllers (Figure 2), utilisés notamment dans le cadre du projet Victeams. Coordonné par le laboratoire Heudiasyc, ce projet repose sur la conception d’un simulateur dédié à la formation des leaders d’équipes médicales d’urgence [38]. Sur le principe, les Vive Controllers possèdent des capteurs (au nombre de 24 par manette, situés sur « l’anneau » [1], visible sur la figure 3) tout comme le casque, capteurs réceptionnant la lumière émise par les stations HTC Lighthouse citées plus haut.
Figure 2 – Le HTC Vive Controller [8].

Figure 3 – Un aperçu des composants de la manette HTC Vive Controller [1].

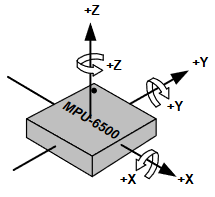
C’est de cette façon que, comme pour la tête avec le casque, le tracking des mains de l’utilisateur est possible. En plus des capteurs de lumière, ce tracking est assisté par le MPU-6500 Six-Axis de InvenSense (Figure 4), il s’agit d’une combinaison entre un accéléromètre 3 axes et un gyroscope 3 axes au sein d’un même composant [1].
Figure 4 – Orientation des axes de sensibilité et polarités de rotations du MPU-6500 Six-Axis [23].
La manette contient une batterie rechargeable (960 mAh [1], environ 5 heures d’utilisation [2]) car elle fonctionne sans fil. Au même titre qu’une manette utilisée pour les jeux vidéo, le HTC Vive Controller possèdent plusieurs boutons, répartis sur l’ensemble de l’appareil (boutons frontaux, latéraux, gâchette postérieure), avec la particularité de présenter un bouton central qui est en réalité un pad tactile, multipliant ainsi les possibilités d’usage en comparaison d’une touche standard.
Sur la figure 5 ci-dessous, provenant du site officiel de Vive, on peut observer une configuration « standard » d’une utilisation du HTC Vive, avec l’utilisateur du casque et des manettes se situant dans « l’espace de jeu » (zone bleue sur l’illustration). Ici, cet espace de jeu est défini par la distance que doit respecter l’utilisateur avec les stations : en effet, le casque et les manettes doivent rester à au moins 0.5m mais pas plus de 5m d’une station. Les stations sont les appareils fixés en hauteur sur la figure, et ici, l’unité de traitement est l’ordinateur de l’utilisateur [8].
Figure 5 – Une configuration type d'utilisation du HTC Vive et de ses manettes [8].
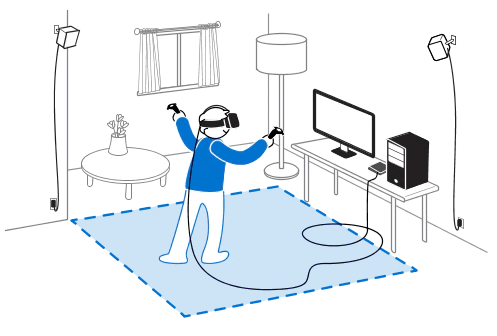
Ainsi, sur la figure 5, le rôle de chaque composant peut être plus facilement visualisable :
- Le casque permet la visualisation du monde par l’utilisateur
- Les manettes permettent l’interaction (essentielle) avec le monde virtuel
- L’ordinateur, visible à droite, constitue le « moteur » du casque : il est son unité de traitement (certains casques n’ont pas besoin d’ordinateur)
- Les stations, en haut à gauche et à droite, émettent la lumière invisible reçue par les capteurs situés sur le casque et les manettes
- Ces capteurs de lumière vont permettre au système de reconnaître la localisation de l’utilisateur dans la salle, et de l’adapter au monde virtuel affiché dans le casque. De plus, la présence des capteurs inertiels dans le casque et les manettes (accéléromètre et gyroscope) rend la localisation toujours plus précise, au service d’une immersion toujours plus forte.
Pour terminer cette partie, on notera simplement que les constructeurs de casques de réalité virtuelle leaders sur le marché sont Sony, HTC, et Facebook (qui possède la société Oculus depuis 2014)
c. La réalité augmentée
Si la RV est focalisée sur la création d’un monde virtuel, la réalité augmentée (RA) se préoccupe d’intégrer le virtuel dans le réel : au lieu de remplacer le réel, elle le complète. La réalité augmentée fait partie du domaine de la réalité mixte, qui regroupe d'autres technologies mêlant réel et virtuel.
L’une des définitions les plus appropriées de la RA est née au 20e siècle. En effet, lors de la rédaction de son article « A Survey of Augmented Reality » publié en 1997 [27], Ronald T. Azuma, l’un des pionniers de la réalité augmentée, affirme que 3 critères sont essentiels pour pouvoir considérer une technologie comme RA :
- Combinaison du réel et du virtuel
- Interaction en temps réel
- Environnement en trois dimensions
Cette définition est encore actuelle, ainsi, et c’est l’exemple que donne M. Azuma, un film dans lequel on retrouvera des effets spéciaux au sein d’images réelles ne peut pas être considéré comme réalité augmentée, car la notion d’interaction est complètement absente. En revanche, un jeu vidéo sur mobile comme Pokémon Go remplit totalement ces 3 critères : environnement 3D, interaction en temps réel, et combinaison « réel-virtuel ». Cette définition est donc même applicable à des expériences uniquement sonores, ou même olfactives [44].
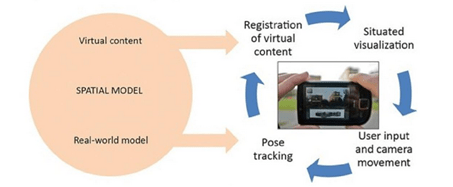
En somme, en plus de l’utilisateur, une expérience de réalité augmentée nécessite plusieurs composants : un composant d’enregistrement, un composant de tracking, un composant de visualisation pour l’utilisateur, et enfin, un modèle spatial, qui se charge de stocker les informations des environnements réels et virtuels (Figure 6) [44].
Figure 6 – Exemple de fonctionnement d'un système de réalité augmentée [44].
Pour conclure sur les descriptions de réalité virtuelle et réalité augmentée, et pour aborder très succinctement l’aspect « logiciel » de création des expériences de RV et RA, il est pertinent d’énoncer deux des plateformes de conception d’expérience les plus populaires (mais également les plus complexes), qui sont par ailleurs communes au monde du jeu vidéo : Unity et Unreal Engine.
d. La réalité virtuelle en médecine
La réalité virtuelle tend à s’imposer dans le monde de la santé comme outil d’aide à la pratique. Ses applications sont multiples et il est aujourd’hui possible de traiter de nombreux troubles grâce à cette technologie.
En médecine on distingue deux pratiques qui guident le parcours du patient, cœur de la santé :
- Le diagnostic qui correspond à l’identification de la nature et les causes de l’affection dont le patient est atteint.
- La thérapie qui est le traitement médical en général de cette affection.
Initialement, la réalité virtuelle avait pour objectif d’aider voire de suppléer le médecin dans sa tâche d’identification et de décision de traitement à adopter pour son patient. Outre la vision classique que l’on peut avoir du casque de réalité virtuelle, en médecine l’usage est totalement différent. La réalité virtuelle au sein de la médecine permet l’inaccessible. La RV a été introduite en médecine comme appui et soutien aux médecins face à la quantité d’informations reçues par les systèmes d’imagerie ou de thérapie.
La réalité virtuelle permet aux médecins de mieux appréhender les différentes étapes du parcours du patient et cela via l’immersion du patient ou du professionnel de santé dans un environnement artificiel créé à l’aide d’un logiciel 3D.
En 2003, l’article « Techniques de la réalité virtuelle en médecine » de Hervé Delingette pose le cadre de la réalité virtuelle en médecine et son historique [32]. On y découvre que l’avènement de l’imagerie médicale, qui s’est imposé comme une technologie incontournable pour chaque niveau de pratique, a permis l’intégration de la réalité virtuelle dans les pratiques.
On retrouve trois applications primaires de la réalité virtuelle en médecine :
- Aide au diagnostic et la préparation du geste thérapeutique ; par la reconstruction 3D et la fusion multi-modalité ainsi que la visualisation 3D et les simulations sur modèle 3D
- Aide en thérapie ; avec la répétition du geste préopératoire, la robotique chirurgicale, l’hypnose médicale, le traitement de la douleur ou de phobies
- Complément à la formation des professionnels ; par l’apprentissage d’une technique via simulation et les mises en situation d’urgence, de stress
Ces applications requièrent un haut niveau d’interaction entre l’utilisateur ou l’expert médical et l’ordinateur. Dans la figure 7, l’ensemble des activités utilisant la VR sont rassemblées.
Figure 7 – Classification des principales utilisations de la réalité virtuelle en médecine [32].
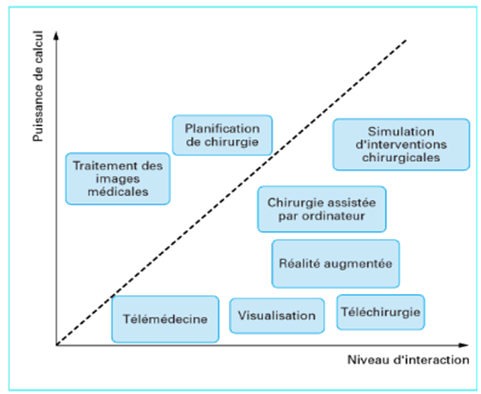
Ici, les activités sont classées selon leur niveau d’interaction entre l’homme et la machine avec la puissance de calcul requise. On remarque que la planification en chirurgie et la simulation d’interventions chirurgicales requièrent une forte puissance de calcul. La VR permettait aussi, initialement, de modéliser physiquement et physiologiquement le corps humain.
L’auteur de l’article attirait néanmoins l’attention sur la nécessité de conserver le contact entre le médecin et le patient pour des raisons techniques et surtout psychologiques [32]. La technologie de la VR devait également être validée sur un grand nombre de cas avant de pouvoir être adoptée en pratique.
Les atouts de la réalité virtuelle dans les formations en santé ont été des points capitaux de son développement au fur et à mesure des années. Pour les professionnels médicaux et paramédicaux, le développement de simulations et solutions numériques permettent à l’étudiant d’être confronté à des situations dans lesquelles leur sang-froid est évalué sans danger [20].
Le casque a ensuite été utilisé comme aide pour le patient dans le cadre de thérapie et de traitement sur certaines pathologies. Selon Cayceo®, la santé représente 15% du chiffre d’affaires global du secteur de la réalité virtuelle en 2020 et est le deuxième utilisateur après les jeux vidéo [9].
Cette technique révolutionne les pratiques et de nouveaux axes sont développés comme l’hypnose médicale sous réalité virtuelle par exemple. La santé s’est emparée de cet outil à son arrivée sur le marché en 2016 selon le Conseil Supérieur d’Audiovisuel (CSA) [19]. Destinée à une utilisation dans les jeux vidéo, la RV a été détournée dans plusieurs applications en santé citées dans la partie III.
II. Enjeux de la réalité virtuelle dans la santé
a. Apports de la réalité virtuelle pour les patients
En ce qui concerne le patient, on parle beaucoup de l’utilisation de la réalité virtuelle dans le domaine du soulagement de la douleur et du traitement des phobies. Cependant, d’autres applications existent et seront détaillées plus tard dans ce travail. Ici, il est question d’enjeux du point de vue du patient. La réponse à la question est toute trouvée : c’est la qualité de la prise en charge qui est mise en jeu.
Des études comme celle d’Angela Li sur le traitement de douleur [37] ou de Damien Clus sur les troubles de l’alimentation [30] montrent une efficacité de la réalité virtuelle au cours de la prise en charge. La première étude montre une diminution des douleurs chroniques et une meilleure perception de l’image que le patient a de son corps dans la deuxième étude. L’utilisation de la réalité virtuelle est donc annonciatrice d’une meilleure prise en charge dans certains domaines (et chez certains patients).
On notera également que le principal acteur de la prise en charge d’un patient est le patient lui-même. L’utilisation de la réalité virtuelle est très certainement bénéfique pour amplifier le sentiment d’action du patient tout au long de sa prise en charge. Si le patient est plus actif et acteur, la qualité de la prise en charge augmente également. Enfin, une prise en charge de meilleure qualité peut potentiellement signifier une prise en charge plus courte, ce qui est également une avancée du point de vue d’un patient.
b. Apports de la réalité virtuelle pour les médecins et les professionnels paramédicaux
Acteurs centraux de la santé, les médecins jouent un rôle capital dans la mise en place d’un diagnostic et l’établissement d’un traitement pour les patients. En effet, ils sont responsables de la prise en charge des patients. Ensuite, le paramédical est le domaine regroupant toutes les professions de santé qui ne sont pas exercées par des médecins. Elles portent sur le soin et le traitement des patients en collaboration avec le médecin. Il existe plus d’une trentaine de métiers paramédicaux comme infirmier, aide-soignant, manipulateur en électroradiologie médicale, orthophoniste ou encore psychomotricien. Ces professionnels de santé sont au contact du patient quotidiennement et sont des piliers du parcours de soin.
La réalité virtuelle est une discipline innovante qui permet d’aider et d’appuyer les professionnels dans leurs missions. Il est question ici d’utilité lors de la formation, qu’il s’agisse d’étudiants ou non. Cette technologie permet en outre la possibilité de s’entraîner à la confrontation de situations difficiles, par le biais de simulations.
Dans la facilité d’exercice de leur pratique, les professionnels de santé sont confrontés à la difficulté de mettre en place certains examens ; comme les thérapies par immersion. Ces thérapies réalisées par l’immersion du patient dans un environnement peuvent être aussi voire plus efficaces que les thérapies cognitivo-comportementales dans le traitement de troubles phobiques [36]. L’efficacité de ces thérapies a été prouvée et constitue une piste intéressante pour la prise en charge de nombreux troubles. Pour le soignant en question on peut retrouver la satisfaction du travail réalisé et la facilitation de la pratique (notamment dans le gain de temps et d’énergie).
On constate que l’utilisation de la réalité virtuelle en médecine est peu documentée surtout en matière d’utilisation, de règlementation, de fréquence et de pathologies concernées. L’avantage principal de la réalité virtuelle est de favoriser l’apprentissage des professionnels sur des modèles plus accessibles et de les accompagner dans leur pratique au contact du patient.
On peut également identifier le rôle innovant de ces pratiques pour les soignants. Une volonté retrouvée chez nombre de professionnels médicaux et paramédicaux est celle de travailler dans un domaine évolutif et en constant changement : la santé. L’intégration de la RV dans les pratiques correspond entièrement à ces volontés.
c. Apports de la réalité virtuelle pour les établissements de santé
La réalité virtuelle a bien sur un impact économique sur les établissements de santé. Dans un souci évident de réduire les coûts et d’augmenter les profits, les centres hospitaliers (CH) peuvent voir en la réalité virtuelle un moyen d’y parvenir.
Tout d’abord d’un point de vue attractivité pour l’établissement. En effet, un hôpital se dotant de casques de réalité virtuelle à usage thérapeutique peut voir son nombre de patients augmenter. Le côté ludique de l’expérience peut pousser certaines personnes à se tourner vers ces centres hospitaliers à la fois pour eux ou pour leurs familles. Par exemple, au Colorado, quotidiennement des enfants jouent à des jeux à travers le casque qui permet à la fois d’atténuer la douleur, mais également d’améliorer la qualité de vie des patients [4]. Une augmentation de la patientèle signifierait un bénéfice plus élevé pour les hôpitaux.
De plus, les coûts médicaux pour soulager la douleur pourraient être réduits drastiquement. Comme le spécifie Chrystelle Hautecoeur, infirmière au CH d’Eure-Seine : « Son utilisation dans un service d’urgence a mis en confiance les patients en recherche de moyens non médicamenteux de gestion de la douleur » [7]. En prenant en compte à la fois la douleur et à la fois le stress du patient, la réalité virtuelle aura un impact positif sur les coûts de soins administrés [19]. Finalement, on constate l’importance des enjeux de la RV dans le domaine de la santé. Ces enjeux sont capitaux pour le développement des pratiques médicales. Ainsi, dans une seconde partie l’application concrète de la RV dans ce domaine sera étudiée.
III. Applications de la réalité virtuelle en santé
a. Préparation au geste thérapeutique
La réalité virtuelle peut être utilisée par les professionnels de santé dans la préparation au geste thérapeutique. En portant le casque ou en construisant avant le geste des outils d’aide à la pratique, le médecin optimise sa pratique dans l’intérêt du patient. Ici, seront abordés l’aide au diagnostic et la préparation du professionnel grâce à la reconstruction 3D et la visualisation 3D.
Le diagnostic est une étape essentielle du parcours de soin du patient. Ce temps correspond à la partie de l’acte médical permettant d’identifier la nature et la cause de l’affection dont un patient est atteint. Le diagnostic est également le temps de décision du parcours thérapeutique du patient. De ses trois grands concepts : immersion, navigation et interaction que l’on peut voir illustrés en Figure 8, le développement de simulation d’organe à étudier a permis une solution efficace dans la planification de gestes ou de parcours thérapeutiques.
L’utilisation de la réalité virtuelle et de ses dérivés dans cette phase de décision et de préparation thérapeutique est actuelle. À l’aide d’installations favorisant l’immersion, les expériences de RV sont possibles par le biais d’écrans monoscopiques. Cependant, les conditions d’utilisation clinique des consoles de radiologie (qui permettent entre autres la visualisation 3D mentionnée plus bas) ne permettent pas d’atteindre un réel niveau d’immersion : on considérera alors la visualisation 3D comme une « visualisation interactive » lorsqu’elle est utilisée, comme c’est le cas en pratique, sur un écran monoscopique. Il est cependant pertinent d’aborder ces applications ici, étant donné qu’elles peuvent tout à fait être visualisées grâce à un casque de RV ou à un système CAVE par exemple (voir le projet « Living Heart » [21]).
Figure 8 – Les trois bases de la réalité virtuelle, de gauche à droite, immersion, navigation et interaction [42].
i. Reconstruction 3D
Il est également possible de la retrouver sous l’appellation de modélisation 3D. L’usage de la réalité virtuelle en anatomie a permis de nouvelles perspectives en termes de compréhension des rapports en complément des méthodes traditionnelles de la dissection anatomique, les injections ou l’étude de l’anatomie par des images en coupes 2D. La réalité virtuelle anatomique correspond donc à la manipulation sur ordinateur de modèles 3D à partir de véritables données anatomiques.
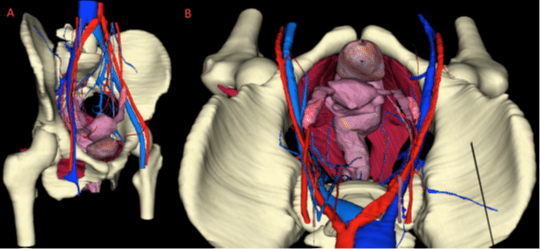
On retrouve cette application dans de nombreuses spécialités médicales. En gynécologie, un modèle anatomique vectoriel du pelvis féminin peut être réalisé par dissection assistée par ordinateur à partir de coupes anatomiques et d’un logiciel de reconstruction en 3D [28]. Chaque élément peut être affiché séparément en faisant varier la transparence. Squelette, organes pelviens, appareil uro-génital ou encore vascularisation sont autant de renseignements que l’on peut retrouver sur l’anatomie de la patiente comme sur la figure 9 ci-dessous.
Figure 9 – Vue d’ensemble du modèle 3D. A. Vue latérale droite. B. Vue coelioscopique [28].
En orthopédie, et notamment dans les reconstructions du rachis en préopératoire, il est possible de produire ces modèles 3D. Une simulation et des calculs préopératoires dans la chirurgie rachidienne sont effectués depuis des modèles 3D [45]. Dans les ostéotomies de redressement du rachis, des calculs sont nécessaires pour corriger les déformations de la colonne. Des systèmes ont été conçus pour appliquer des corrections d’axes en simulation et établir la meilleure stratégie.
Utilisant la technologie du système EOS® qui permet une évaluation complète du système osseux et de la colonne vertébrale, des images 2D puis 3D prenant en compte les problèmes de déséquilibrage du membre inférieur sont traitées par des logiciels pour connaitre la meilleure stratégie opératoire. Cette technique permet de réaliser des ostéotomies asymétriques particulièrement complexes sans ces simulations, car ces interventions ne suivent pas de modèles précis et sont dépendantes du patient. Des évolutions sont étudiées concernant la création de modèles sur mesure grâce à l’imprimante 3D et à la simulation en réalité virtuelle pour avoir sur la table des pièces anatomiques qui permettront de mieux comprendre le geste chirurgical envisagé [45].
Mais d’où viennent ces données ? Elles peuvent être de sources différentes tant que le résultat permet l’empilement et la reconstruction des différentes surfaces anatomiques [28].
- Les coupes anatomiques et histologiques. Cette technique par des coupes de tissus est possible mais très peu réalisée en pratique pour les ressources qu’elle nécessite (extraction de l’humain, modèle fastidieux à construire)
- Les coupes issues d’examen d’imagerie médicale. Provenant d’images d’IRM, scanner, échographie, avec ou sans produit de contraste, cette source est la principale dans les reconstructions 3D actuelles.
Il s’agit ici de s’intéresser aux coupes issues d’examens d’imagerie médicale. D’après l’article « 3D reconstructions, 4D imaging and postprocessing with CT in musculoskeletal disorders : Past,present and future » on peut comprendre que les images 3D dépendent de la qualité des images natives [29]. La résolution spatiale et le rapport signal/bruit doivent être optimisés au maximum afin d’obtenir des modèles les plus précis possibles. La réduction des artéfacts est un enjeu pour la qualité de l’image et des techniques comme la réduction des artéfacts métalliques (MAR) permet ses atténuations. La taille des coupes utilisées est un paramètre qui rentre également en compte.
En effet, plus la coupe sera fine (ordre de grandeur de 0,25 à 0,30 mm) et la matrice d’acquisition importante (ordre de grandeur 2048 x 2048) plus les images natives seront précises et donc la reconstruction 3D aussi. La technologie CT ou tomographie est la modalité d’imagerie la plus utilisée actuellement pour ces reconstructions pour sa facilité à jouer sur tous ces paramètres [29].
La réalité virtuelle en anatomie permet la réalisation de simulation de systèmes complets en combinant réalisme des reconstructions 3D, la vision en relief et enfin de l’interactivité dans ces modèles. Cela en fait un outil intuitif, attractif et évolutif, permettant au médecin la navigation dans le volume créé.
ii. Visualisation 3D
La principale contrainte des reconstructions 3D est technique et se trouve au niveau de la visualisation 3D de celles-ci. Cette dernière nécessite des stations graphiques lourdes et coûteuses. Avec l’évolution de l’informatique et des consoles de visualisation toujours plus développées chez les constructeurs, notamment en imagerie médicale, ces reconstructions 3D se font une place toujours plus grande dans la routine des médecins.
En gastroentérologie, la modélisation 3D se révèle intéressante dans la chirurgie hépatique ; qui repose sur les rapports anatomiques des structures et des vaisseaux intra-hépatiques [42]. À partir de données bidimensionnelles, un modèle réaliste 3D du foie peut être aujourd’hui réalisé pour permettre l’apprentissage anatomique des structures du patient et initie aux concepts de la réalité virtuelle comme il est possible de le voir sur la figure 10.
La visualisation 3D est le fondement de l’analyse anatomique assistée par ordinateur et permet la définition de la nature des tissus grâce aux techniques de segmentation. La segmentation en imagerie médicale est une technique de traitement d’images visant à rassembler les zones de l’image selon leur couleur, texture et niveau de gris. Les zones délimitées sont appelées régions. La segmentation peut se faire de manière automatique ou semi-automatique pour faciliter la pratique du médecin. D’après l’article de recherche « Accuracy and efficiency of computer-aided anatomical analysis using 3D visualization software based on semi-automated and automated segmentations », la segmentation manuelle, semi-automatique ou automatique, permet de délimiter les fines structures, comme les vaisseaux, qu’elles soient au sein de l’organe ou non [25].
Grâce à la visualisation 3D, les organes humains sont désormais visualisés sous une forme intuitive et réaliste, les méthodes de diagnostic en sont améliorées. Des outils d’aide à la planification sont utilisés au sein du système informatique pour simuler une tumeur hépatique en regard de l’arborescence des vaisseaux. L’intérêt est que l’organe peut être manipulé en temps réel. Il est possible de réaliser virtuellement une hépatectomie en analysant les marges tumorales nécessaires, et en calculant le volume de foie restant. Cet outil informatique permet à l’opérateur de se concentrer uniquement sur son geste lorsque le patient est sur la table d’opération car cette planification préopératoire est adaptée à la clinique et utilisée.
Figure 10 – Reconstruction 3D du foie et simulation d’une hépatectomie droite pour tumeur du foie droit [42].
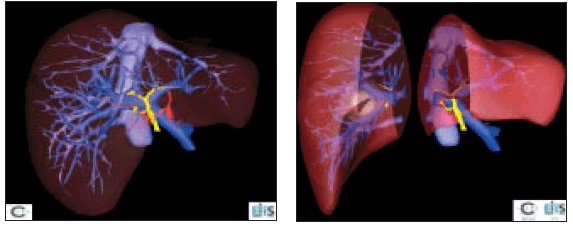
Sur cette figure 10, le modèle hépatique permet d’assurer la vascularisation du foie restant après l’hépatectomie. La simulation prend en compte tous les scénarios d’opérations potentiels et réduit le risque de complications.
D’après l’étude « Télérobotique et réalité virtuelle : l’avenir de la chirurgie hépatique », est évoqué la possibilité pour le chirurgien de mieux percevoir les lésions grâce aux reconstructions 3D en RV et d’obtenir de l’aide physique via la robotique [42]. La télérobotique permet d’appliquer la gestuelle chirurgicale en amont ou pendant la chirurgie. Aujourd’hui elle est utilisée dans le but de rendre les gestes moins agressifs et optimisés en améliorant les techniques.
La réalité virtuelle et la réalité augmentée permettent de superposer sur l’écran du médecin ou de l’opérateur si c’est le cas d’une opération, l’anatomie du patient et les reconstructions 3D obtenues à partir de coupes scanner et/ou d’IRM. Une modélisation 3D permet au chirurgien de planifier et préparer le geste sur l’anatomie du patient directement.
En pratique il est proposé de nombreux modèles de réalité augmentée pour les chirurgiens. Utilisant les modèles 3D construits en réalité virtuelle, ils sont ensuite appliqués sur le modèle réel humain. Prenons l’exemple de Medivis®, une plate-forme de réalité augmentée appliquée à la visualisation chirurgicale fondée par le neurochirurgien Osamah Choundry, MD et le radiologue Christopher Morley, MD [15]. Après l’obtention d’application en salle de chirurgie en mai 2019 aux États-Unis par la FDA (Food and Drug Administration), leur application SurgicalAR® permet la visualisation holographique dans la salle d’opération et la visualisation des modèles 3D via la réalité augmentée [3].
Il est également possible de lire dans l’article « Augmented reality-guided neurosurgery : accuracy and intraoperative application of an image projection technique » qu’un système de réalité augmentée a été développé pour la neurochirurgie guidée par imagerie afin de projeter des images de régions d’intérêts directement sur le crâne ou le cerveau du patient [40].
Cette technique de projection sur le volume se fait pendant l’opération en utilisant les méthodes de visualisation 3D. D’après cet article, l’étude a prouvé sa faisabilité clinique et la fiabilité du système de réalité augmentée. Ce système présente un important avantage ergonomique sur la planification neurochirurgicale et permet au chirurgien d’utiliser la visualisation directe pour la neurochirurgie. Par exemple, cela permet au chirurgien de ne pas lever la tête pour regarder un écran pendant l’opération comme illustré sur la figure 11.
Figure 11 – Principe de la méthode de projection d’images virtuelles sur le volume du patient [40].
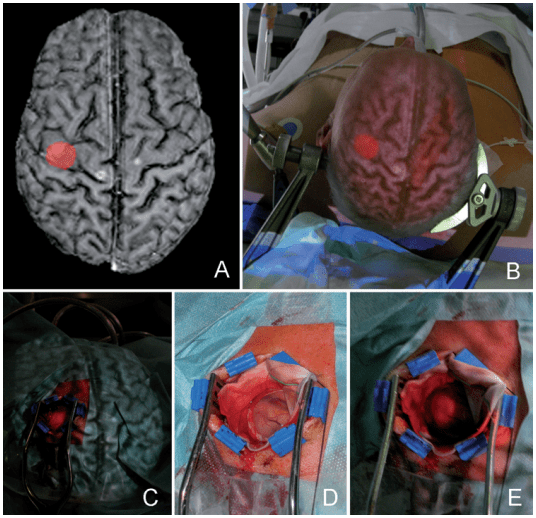
- A : Modèle 3D du cerveau reconstruit à partir d’images cérébrales d’IRM avec métastase cérébrale en rouge.
- B : Après enregistrement, l’image créée dans le cadre A est projetée sur la tête du patient dans la planification de l’incision cutanée et de la craniotomie
- C : Projection image en peropératoire après la 1ère incision cutanée et avant la craniotomie avec localisation de la tumeur sur le crâne pour planifier une craniotomie sur mesure
- D : Surface du cerveau après ouverture de la dure-mère. La tumeur n’est pas visible à l’œil directement
- E : Projection de la tumeur à la surface du cerveau
Ce système est utilisable sur des tumeurs bénignes comme malignes. La création des modèles 3D de la tête et du cerveau se fait avec des images IRM avec une segmentation des tumeurs cérébrales pour les identifier. Cette aide à la navigation permet une identification précise des frontières tumorales par rapport aux structures anatomiques [40].
D’après l’article du Dr Balaya [28], ce type de modèle n’est pas encore opérationnel seul en routine pour des simulations d’actes chirurgicaux précis. En effet, il manque la représentation des propriétés mécaniques des tissus, notamment lorsqu’ils sont manipulés par le chirurgien. En revanche, ces modèles sont utilisés lors de l’explication au patient de l’opération qu’il va subir et dans la préparation au geste thérapeutique.
b. Aide en thérapie
La réalité virtuelle n’est pas uniquement destinée à être utilisée par des professionnels de santé. Le patient lui-même pourra également bénéficier de cette technologie. Contrairement à d’autres applications, c’est lui-même qui sera amené à porter un casque et interagir avec un univers virtuel. Dans cette partie seront développées deux catégories d’usages : celles dédiées à la réduction de la douleur, psychique et physique ; et celles dédiées aux traitements de troubles mentaux comme les phobies et les addictions.
i. La réalité virtuelle pour lutter contre la douleur
Pour rappel, la réalité virtuelle utilisant un casque permet d’immerger l’utilisateur dans un monde virtuel et extérieur à ce qu’il est réellement en train de vivre. Il est donc évident que les perturbations psychologiques (visuelles et auditives) liées à son environnement extérieur peuvent être réduites. Il est également nécessaire de préciser que la perception de la douleur d’un patient est aussi liée à des éléments psychologiques et pas uniquement à des réactions physicochimiques de son corps.
En effet, un signal de douleur sera interprété comme très douloureux ou non selon les pensées du patient. L’efficacité de la réalité virtuelle s’explique par sa capacité à saturer les ressources attentionnelles, cognitives et sensorielles du patient, laissant ainsi moins de ressources pour la douleur, et offrant moins de possibilités au sujet de penser à sa douleur.
Une étude menée à la fin des années 1990 à Washington par Hunter Hoffman, chercheur en réalité virtuelle et David Patterson, chercheur sur les techniques psychologiques pour la réduction des douleurs de brulures, a permis de mettre en évidence une atténuation significative de la douleur en plongeant le patient dans un univers (figure 12 et figure 13) [24].
Figure 12 – Résultats de l’efficacité de la RV sur un patient atteint de brulures. Etude menée par H. Hoffman [24].
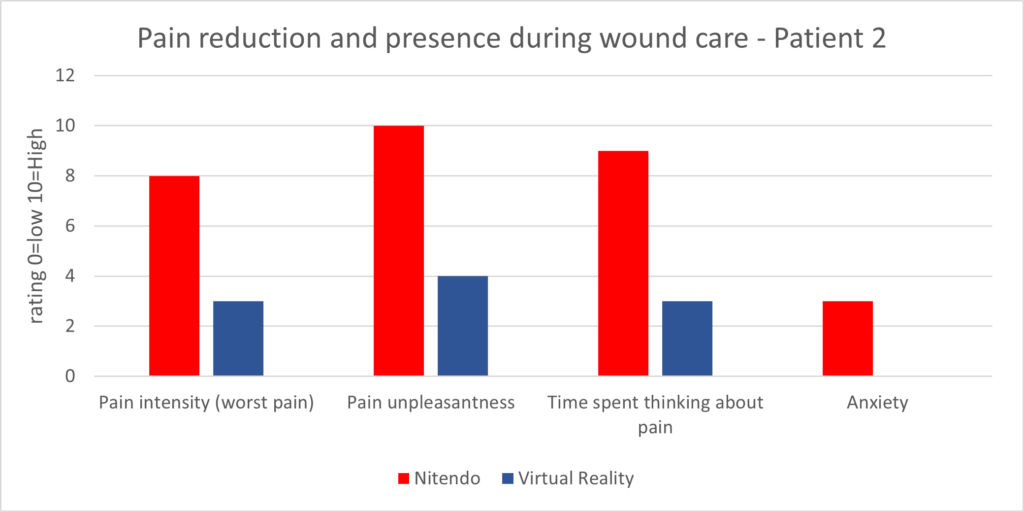
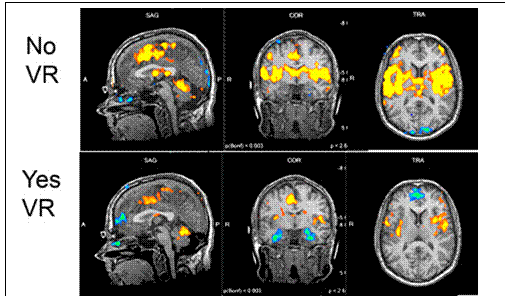
Figure 13 – Scanner du cerveau d’un patient avec et sans RV illustrant la différence de l’intensité cérébrale liée à la douleur. Etude NeuroReport, 2004, utilisant les travaux de H. Hoffman (Source : Auteurs d'après [24]).
Depuis, de nombreuses études ont prouvé la pertinence de la réalité virtuelle dans la réduction de la douleur psychique et physique. Dès lors, il est clair qu’utiliser un casque de réalité virtuelle lors de traitements douloureux ou pour des maladies chroniques s’avèrera utile. Il suffit finalement de détourner l’attention du patient.
Selon un communiqué publié le 9 novembre 2019, la société Lenovo a largement diffusé ses casques de réalité virtuelle aux États-Unis. Notamment dans un hôpital du Colorado où des enfants bénéficient de cette technologie afin d’améliorer leur qualité de vie en atténuant leur douleur quotidienne [13].
En France, la société Healthy Mind® propose des casques de réalité virtuelle qualifiés de dispositifs médicaux de classe I, pour réduire la douleur et l’anxiété des patients. Cette solution combinant technologie immersive et neuroscience rencontre un franc succès et est présente dans plus de 50 établissements en France [7]. Cette utilisation peut également être appliquée directement au bloc opératoire. En effet, afin de réduire les doses d’analgésique, un patient pourra, s’il le souhaite, utiliser un casque de réalité virtuelle lors de l’opération. « En chirurgie, la réalité virtuelle thérapeutique est un complément d’anesthésie à la fois en termes d’anxiolyse et d’analgésie et permet de diminuer les besoins en drogues d’anesthésie et d’améliorer la récupération » selon Dr Catherine Bernard, anesthésiste et hypnopraticienne [6].
Pour pallier la douleur du patient efficacement, certaines entreprises proposent des logiciels complets basés sur des techniques à la fois d’hypnose et de musicothérapie en plus de l’univers immersif que permet le casque de réalité virtuelle. La société HypnoVR, proposant le même service que Healthy Mind® se base sur des études cliniques pour ajouter à ses logiciels des techniques d’hypnose. En effet, l’hypnose couplée à la réalité virtuelle a permis une meilleure efficacité de la réduction de la douleur [35]. Les « suggestions », c’est-à-dire, les indications du praticien pour mettre en hypnose profonde le patient sont toujours présentes mais l’environnement que devait imaginer le patient est remplacé par l’univers virtuel du dispositif. Ces logiciels proposent en général 5 ou 6 univers différents, avec le choix des langues, des voix, des musiques et de l’histoire racontée. Ces logiciels sont personnalisables en fonction des choix de l’établissement de santé mais ne proposent pas spécifiquement des programmes pour traiter une douleur spécifique.
Cependant, à l’instar de Snow World (Figure 14), premier univers virtuel développé dans un but médical par les équipes de H. Hoffman et D. Patterson à Washington, certains univers sont plus efficaces pour traiter certaines douleurs, comme par exemple les brûlures : « You have a strong sense of being present in a virtual world but it’s also quite calming and soothing and its the opposite of fire, that’s the key » H. Hoffman à propos de Snow World. En effet, un patient plongé dans un univers polaire et glacial aura une réaction plus forte dans la réduction de la douleur car son cerveau atténuera la sensation de brûlure face à un univers visuellement froid [24].
Figure 14 – Univers Snow world développé par H. Hunter et D. Patterson en 1996 [24].

Finalement, depuis les études de Hunter Hoffman au début des années 2000, la réalité virtuelle a su démontrer son efficacité dans la réduction de la douleur [24]. De plus en plus démocratisée, cette solution a été adoptée par les établissements de santé qui souhaitent améliorer la qualité des soins administrés à leurs patients et réduire l’usage de médicaments.
ii. La réalité virtuelle pour traiter les phobies
Les troubles mentaux peuvent également être traités par la réalité virtuelle. Dans le domaine de la psychologie, on parle de thérapie par exposition à la réalité virtuelle (TERV). La cyberthérapie permet d’avoir une immersion visuelle en 3D et plonge le patient dans un environnement riche. Cela lui permet également de pouvoir interagir avec cet environnement et donc de faire des exercices dans le but de traiter ses phobies.
La diffusion de cette nouvelle approche thérapeutique a été possible en France grâce aux recherches du Dr Eric Malbos, médecin psychiatre au centre hospitalier universitaire (CHU) de la conception de Marseille, auteur du livre « Se libérer des troubles anxieux par la réalité virtuelle » [41]; mais également aux travaux de Stéphane Bouchard, docteur en psychologie et titulaire de la Chaire de recherche du Canada en cyber-psychologie : « L’anxiété peut être réduite chez les patients qui en sont victimes en les exposant à des stimuli liés à leurs phobies dans des environnements virtuels thérapeutiques. Des études menées depuis une dizaine d’années ont prouvé qu’associer une thérapie cognitive classique à l’usage d’un casque de réalité virtuelle donnait de meilleurs résultats et en moins de temps. » Stéphane Bouchard lors du TEDx Gatineau [22].
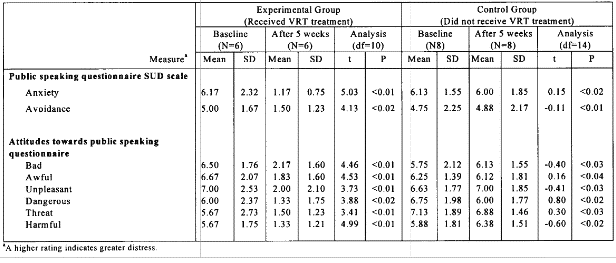
L’expérience de Joseph R. Coble de la Clarck Atlanta University fait partie de ces études qui ont montré les bénéfices de la RV pour les troubles mentaux. Dans le tableau figure 15 ci-dessous, 6 sujets ont bénéficié d’un traitement par réalité virtuelle (sur une période de 5 semaines) afin de traiter leur peur de parler en public. 8 autres sujets n’ont pas bénéficié de ce traitement et ont été le groupe témoin pour cette étude. Plusieurs mesures ont été faites : subjectives comme des questionnaires et physiques comme des mesures de battements du cœur par minute. Les résultats démontrent une baisse de l’anxiété au bout de 5 semaines pour les sujets ayant traité leur anxiété grâce à de la RV [43].
Figure 15 – Tableau des résultats démontrant les bénéfices de la réalité virtuelle dans le traitement de la peur de parler en public [43].
La TERV permet donc aux patients de se confronter à leurs phobies dans un monde virtuel avec la possibilité de faire évoluer graduellement l’exposition à la phobie tout en contrôlant un certain nombre de paramètres. De plus, le patient reste dans un environnement physique qu’il connait et qu’il juge sans risque, à savoir le cabinet de son psychologue.
Par exemple, un patient qui a peur de l’avion pourra dans un premier temps se déplacer dans un aéroport virtuel, se familiariser avec les contrôles et la vue des avions de loin avant de pouvoir, dans de futures séances, faire un vol virtuel. C’est cette possibilité de graduer l’exposition à la phobie que recherchent les psychologues dans la TERV. En effet, devoir monter à bord d’un avion réel serait très compliqué pour le patient ainsi que le psychologue. Il pourrait y avoir des évènements non souhaités et surtout non contrôlés par exemple ; en dehors du coût que représenterait cette pratique, non négligeable.
L’entreprise C2CARE PSY propose des casques de réalité virtuelle ainsi que des logiciels pour traiter des phobies comme l’agoraphobie ou des stress post-traumatiques, mais aussi pour traiter des addictions (alcool, cigarette, drogue…).
D’après leurs chiffres, plus de 2000 professionnels de santé utilisent leurs logiciels et leurs casques [18]. En France par exemple, les CHU de Nantes, Marseille et l’AP-HP en sont clients. Aujourd’hui la RV est un outil à part entière pour les psychologues et les hôpitaux soignant les troubles mentaux ainsi que les addictions.
c. Complément à la formation des professionnels
Le processus de formation représente une étape clé pour le développement des compétences et des connaissances des professionnels de santé. Cependant, la formation classique ne fournit pas tous les éléments de compréhension et d’adaptabilité pour chaque situation envisageable. Il est nécessaire d’implémenter un outil afin d’apporter cette approche à la formation des professionnels de santé. Dans un premier temps, sera développé la mise en place des scénarios pour la formation et des exemples théoriques en collaboration avec l’Université de Technologie de Compiègne. Ensuite, il sera développé des exemples d’applications initiés par des industriels et les avantages et les inconvénients de la RV pour la formation.
Un entretien a été réalisé avec Mme Domitile Lourdeaux, enseignante chercheuse à l’Université Technologique de Compiègne depuis plus de 20 ans sur les environnements virtuels destinés à la formation. L’aspect principal de ce domaine est la scénarisation ; soit la génération de contenus adaptés aux apprenants, avec des techniques d’intelligence artificielle. Lors de cet entretien, différents thèmes ont été abordés afin de définir l’apport de la réalité virtuelle pour la formation du personnel soignant.
Un second entretien a été réalisé avec M. Stéphane Kirche, Directeur Ingénieur Biomedical et Responsable du Centre d’Enseignement et de Simulation du Territoire du Chalonnais (CeSiTech Santé) du Groupement Hospitalier Nord Saône et Loire. Ce questionnaire (Annexe 1), a permis d’établir la vision d’un professionnel de la santé face à l’implémentation de la réalité virtuelle pour la formation.
Il est essentiel de souligner qu’il s’agit d’un outil complémentaire pour la formation, mais qu’il ne peut pas remplacer complètement les formations réelles. Cela permet de la suppléer, pour s’entrainer à effectuer une chirurgie complexe ou à gérer une situation de stress par exemple.
i. La mise en place de scénarios
En effet, l’étape principale des formations médicales en réalité virtuelle est la mise en place de scénarios de simulation. Au sein de son article « Réalité virtuelle et formation », Mme Domitile LOURDEAUX définit plusieurs types de scénario comme le « scénario régit le comportement de l’environnement virtuel et le contrôle des actions de l’utilisateur ». Dans le cadre de la réalité virtuelle pour la formation des soignants, il s’agit de scénarios pédagogiques qui « désignent la spécification de l’enchaînement et du déroulement des activités pédagogiques prescrites à l’apprenant ». Ce type de scénario représente le résultat d’une collaboration entre les utilisateurs finaux, les ergonomes et les initiateurs du projet [39].
La définition des scénarios s’effectue via l’analyse des formations existantes, comme présent en figure 16, c’est-à-dire ce qu’il se passe sur le terrain afin de comprendre :
- les objectifs,
- la représentation des tâches et des activités des utilisateurs,
- les interactions entre les différents acteurs,
- les modalités d’évaluation,
- les difficultés possibles pour les utilisateurs.
Ensuite, des parties de scénarios vont être créées avec les utilisateurs finaux. Des maquettes de scénarios sont créées à partir de la compréhension de l’existant. Ces dernières vont être présentées aux utilisateurs finaux afin d’avoir leurs retours et les améliorations nécessaires. De nombreuses itérations vont être effectuées à partir de leurs recommandations [39].
Les utilisateurs finaux ne sont pas forcément au fait de tout ce qui est possible avec la réalité virtuelle. Il est nécessaire de passer par plusieurs démonstrations afin d’analyser la prise de décision pour l’utilisateur. L’analyse de l’existant est capitale afin de déterminer les éléments décisifs à reproduire pour apprendre la procédure et le retour d’expérience est également essentiel.
Figure 16 – Progression scénaristique et intensité dramatique [39].
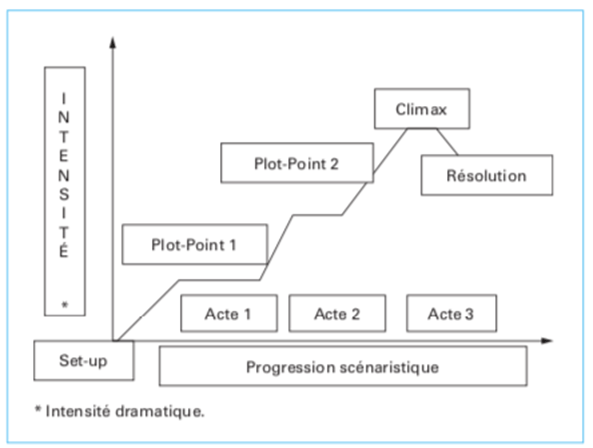
Les approches orientées scénarios sont parfois découpées en 3 actes, comme illustré sur la figure 16. L’acte 1 concerne la présentation de la situation, c’est-à-dire la découverte des personnages et de la situation. L’acte 2, correspond au développement de l’intrigue, cela signifie, la mise en place des épreuves et de la performance nécessaire par les utilisateurs. Finalement, l’acte 3 symbolise la résolution de l’épreuve principale. Au sein de ce schéma, le scénario va suivre une courbe d’intensité dramatique croissante qui va passer par des points clés (nommés plot-point 1 et 2) permettant à l’histoire d’aller jusqu’au point culminant de l’intensité dramatique (climax) [39].
ii. Exemples de projets développés en collaboration avec l’Université de Technologie de Compiègne
En 2020, au sein du laboratoire de recherche Heudiasyc à l’Université Technologique de Compiègne (UTC), deux projets coexistent :
- l’un concernant l’utilisation de simulateurs pour former des sages-femmes à la gestion de l’hémorragie post-partum ;
- l’autre destiné à la formation de médecins militaires pour gérer un afflux massif de blessés intitulé le projet VICTEAMS [38].
Pour le premier projet, un environnement était créé et il s’agissait d’un « serious game » associé à un simulateur sur PC présentant un scénario avec des choix de dialogues associés à des choix d’actions. Cependant, la limite était dans l’impossibilité de se « tromper ». Le laboratoire Heudiasyc travaille sur la génération de dilemmes pour ce projet, mais cela n’a pas pu être implémenté.
Le projet VICTEAMS a été mis en place peu de temps avant les attentats de Paris de 2015. Ainsi, les porteurs du projet ont éprouvé la satisfaction de travailler pour un projet utile visant à former des médecins pour sauver des gens.
Ce type de formation en RV est adapté à l’entrainement et à la gestion de crise pour les futurs infirmiers et pompiers dans leur apprentissage de la prise de décision dans l’urgence. L’aspect immersif au niveau physique visant à recréer la tente avec des blessées, des tirs et des explosions a été possible grâce à un casque.
Il existe également un type de formation utilisant la réalité virtuelle aux soins infirmiers basés sur une démarche positive. Le but est que l’apprenant se retrouve toujours en situation positive pour prendre confiance lors de sa formation initiale. Il est possible de faire des jeux sérieux en RV pour la formation car il s’agit de jeux imaginés et conçus avec une dimension ludique et pédagogique. La difficulté est croissante dans certains scénarios mais la RV n’est pas encore suffisamment au point en termes d’intelligence artificielle (IA) pour faire des choses robustes. Ce type de jeux motive les apprenants et suscite un fort intérêt. Enfin, il est essentiel de suivre le soignant après ce type de formation via un débriefing.
iii. Collaboration du Groupement Hospitalier Nord Saône et Loire
Le Groupement Hospitalier Nord Saône et Loire, collabore avec trois sociétés et deux universités : Université de Bourgogne (Dijon) et l’École d’Arts et Métiers de Chalon-sur-Saône, afin de mettre en place des scénarios. Les thèmes principaux du développement de ces scénarios sont pour la pratique professionnelle, pour la formation sur des dispositifs médicaux et pour le loisir.
Selon, M. Kirche, les principales étapes pour mettre en place un scénario sont :
- Définir des objectifs pédagogiques
- Élaborer un scénario,
- Effectuer plusieurs itérations correctives
- Évaluer les scénarios (tester)
Il s’agit généralement de contrat de partenariat, sans rapport financier. Ce rapport, gagnant-gagnant, permet au groupement hospitalier de bénéficier de la disponibilité du matériel, et aux entreprises de disposer de leurs scénarios pour les commercialiser.
En 2020, les principales applications de la réalité virtuelle pour la formation de ce groupement hospitalier s’articulent autour de la formation sur des dispositifs médicaux et des « serious games » pour les soignants concernant les pratiques professionnelles soignantes.
iv. Applications de la réalité virtuelle pour la formation
Les actes chirurgicaux, les gestes doivent être précis car les erreurs peuvent avoir de graves conséquences. Ainsi, plusieurs entreprises ont développé des logiciels de simulation afin de s’entrainer continuellement pour se perfectionner ou acquérir de nouvelles compétences. Les apports principaux de ces outils pour la formation comptent la diminution des pratiques sur les cadavres ou les animaux, la possibilité de simuler l’activité sans danger réel et le contrôle précis des paramètres de la simulation afin de reproduire des situations particulières.
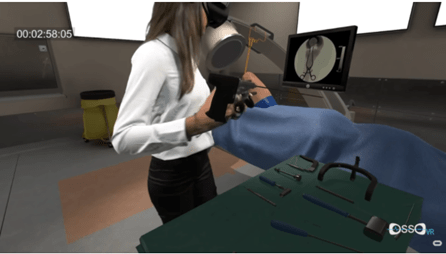
La société britannique Fundamental VR propose un logiciel nommé Fundamental Surgery. Ce logiciel inclut la technologie HapticVR® afin d’apporter l’haptique dans la réalité virtuelle. Ce sens est capital pour les soignants, il permet d’obtenir un retour sensitif concernant les gestes effectués par l’interne ou par le chirurgien [5]. La plateforme Osso VR est dédiée à la chirurgie orthopédique (Figure 17). Elle permet aux praticiens de s’entrainer à la pratique d’opérations délicates, mais aussi l’apprentissage de nouvelles techniques et équipements. Cette plateforme est constituée d'un casque de réalité virtuelle et d'un contrôleur haptique, nommés Oculus Quest et Oculus Touch. La fonction de hand tracking est intégrée au casque, permettant d’interagir avec le monde virtuel sans utiliser de manettes [33].
Figure 17 – Capture d’écran de la formation d’une chirurgie orthopédique grâce au système de réalité virtuelle d’Osso VR [33].
v. Les avantages et les inconvénients de la RV pour la formation
Nonobstant, il est essentiel de souligner qu’on ne peut pas tout reproduire dans ces environnements virtuels. Une partie de jeu de rôle ou des travaux pratiques sont à prévoir en complément de la réalité virtuelle. La formation avec des simulateurs, permet d’une part de s’entrainer aux gestes techniques et d’une autre part de se former aux compétences non techniques telles que la gestion du stress, d’équipe et le leadership. Il s’agit d’exercices très coûteux à mettre en œuvre, et nécessite beaucoup d’acteurs ainsi qu’un grand soutien logistique.
Ce type d’exercice était donc très rarement effectué, la réalité virtuelle a permis de réaliser ces exercices de manière plus courante et d’exposer les gens face à ces situations difficiles plus régulièrement. Cela ne lui permet pas de se substituer aux jeux de rôle, car il manque l’aspect de communication. Il est donc nécessaire de ne pas remplacer la formation « classique » par la réalité virtuelle. Elle ne permet pas le retour d’effort, mais seulement l’apprentissage et le perfectionnement du geste dans diverses situations.
Les inconvénients et les risques de cette technique sont principalement liés au casque :
- problème de fatigue visuelle,
- mal du simulateur,
- problème d’hygiène au niveau de l’utilisation de matériel commun,
- réceptivité différente pour chaque utilisateur,
- manque de réalisme,
- coût non négligeable (par exemple, faire des travaux pratiques revient parfois moins cher) : le prix d’un casque récent et de bonne qualité comme le HTC Vive Cosmos peut atteindre 700 à 800€ [8].
En outre, il est nécessaire que la RV s’inscrive dans un parcours de formation, car à elle présente peu d’intérêt seule. De plus, les études n’ont pas prouvé une efficacité supérieure de la VR à un apprentissage classique pour l’acquisition d’une nouvelle pratique selon M. Kirche.
Il n’existe aucune réglementation concernant la réalité virtuelle et plus particulièrement le port du casque. C’est un problème capital dans la démocratisation de cette technologie. En effet, les casques grand public sont interdits aux moins de 13 ans mais il n’existe pas de contrôle pour le respect de cette interdiction. Cela peut être dangereux pour les enfants de moins de 13 ans car leur système oculaire n’est pas encore totalement formé. L’utilisation des outils de RV au sein d’autres milieux professionnels est parfois plus avancée. Les simulateurs d’avions sont très contrôlés à contrario de la réalité virtuelle pour la formation où il n’existe aucun contrôle ; alors que des accidents ou des problèmes oculaires peuvent survenir [39].
Il existe « le traité de la réalité virtuelle » en deux volumes, [34] rédigé par des professionnels sous la direction de Philippe Fuchs. Il s’agit d’un manuel destiné aux concepteurs et aux utilisateurs de réalité virtuelle. Il vise à leur apporter un état des connaissances, le plus complet possible sur la réalité virtuelle dans les domaines suivants : informatique, mécanique, physique, physiologie, psychologie, ergonomie et éthique. La démocratisation de la réalité virtuelle pour la formation des professionnels de santé est en pleine expansion, mais il ne faut pas que cela s’effectue au détriment de la pratique. Il est nécessaire à la fois de former les chirurgiens aguerris et de rendre cette pratique courante pour effectuer des formations lors d’opérations à distance. Pour cela, l’essor de l’IA, des logiciels de simulation et des casques fonctionnels sont prioritaires.
IV. Catalogue interactif sur la réalité virtuelle en chirurgie
En complément de ce document et dans une démarche d’information pour le grand public, un survol des applications de la RV et de la RA en chirurgie est réalisé et disponible à l’appui. Ce catalogue, sous forme d’une présentation Prezi, a pour destinataire principal un patient désireux d’en savoir plus sur le domaine, qu’il soit concerné ou non. L’outil est simple d’usage, et le vocabulaire utilisé est adapté aux utilisateurs néophytes (Figure 18).
Figure 18 – Page d'accueil de la présentation [Source : Auteurs]

La présentation se déroule de la manière suivante (Figure 19) :
- Une introduction aux concepts de RV et de RA, avec un aperçu des outils utilisables (casque, CAVE…)
- La présentation de différents services destinés au chirurgien, qu’il s’agisse de RV (comme les simulations fournies par Fundamental Surgery) ou de RA (avec les solutions proposées par SurgAR).
- Une partie concernant directement le patient, avec l’utilisation d’expériences de réalité virtuelle avant, pendant, ou après une opération.
Figure 19 – Extraits de la présentation correspondants aux 3 parties présentées plus haut [Source : Auteurs]

L’objectif final est la vulgarisation d’informations pertinentes pour le patient, avec une possibilité pour l’utilisateur d’aller chercher plus d’informations grâce à des hyperliens répartis tout au long de la présentation. Le but est d’expliquer de manière simple et ludique au grand publique, les différentes pratiques chirurgicales possible en lien avec la RV.
Conclusion
L’évolution de la réalité virtuelle dans les pratiques médicales connaitra un développement considérable dans les prochaines années. Il est important de souligner que ce phénomène est rendu possible grâce à l’essor qu’a connu l’imagerie médicale. L’apport de la réalité virtuelle est multiple dans le domaine de la santé. En effet, elle est utilisée
- À des fins thérapeutiques,
- À des fins cliniques,
- À des fins pédagogiques
Ainsi, la RV peut être utilisée au bloc opératoire, en analgésie par exemple en complément de l’hypnose pour accompagner et limiter la douleur, per et post opératoire et gérer l’anxiété préopératoire.
Cette technologie peut être utilisée au sein des établissements médico-sociaux, dans le but de lutter contre la douleur ou un traumatisme. Le patient va vivre une expérience immersive suffisamment importante pour déclencher des réactions, cela peut être considéré comme de la thérapie chez certains patients.
Finalement, elle permet de simuler de nombreuses situations professionnelles en santé afin de les rendre le plus réel possible pour offrir une formation efficace avec un apport pédagogique complet.
Nonobstant, la réalité virtuelle est un outil complémentaire pour les pratiques médicales, elle ne pourra en aucun cas les suppléer complètement. Elle va transformer ces pratiques, notamment si elle s’inscrit dans un parcours de formation, car elle permet de s’évaluer en situation dans un environnement fidèle.
Cependant, cette technologie n’a pas encore fait toutes ses preuves afin de prouver son apport pour la santé des patients. De plus, plusieurs facteurs, dont le prix et l’absence de réglementation sont des freins au développement de cette technologie.
L’implémentation de la réalité virtuelle dans les pratiques médicales est complexe à mettre en œuvre car elle s’appuie sur la conception et le développement des environnements virtuels et sur l’accompagnement des professionnels qui vont s’en servir. Ils doivent absolument s’y habituer et suivre des formations pour être compétents dans ce domaine.
Finalement, le développement de la réalité virtuelle en médecine est en cours et s’annonce prometteur pour les années à venir comme l’atteste l'Université Queen’s en Ontario au Canada. Cette dernière s’est associée aux spécialistes de la réalité virtuelle SimforHealth et à HTC VIVE pour construire, au Canada, le premier centre de formation médicale en réalité virtuelle. Ce centre permettra aux étudiants en médecine et aux médecins d'acquérir de l'expérience en matière de soins aux patients dans un environnement réaliste mais entièrement sécurisé. Le but de ce projet est d’étudier l’impact de la réalité virtuelle dans les pratiques médicales, afin d’informer la population et notamment les patients sur l’intérêt, les pratiques et l’apport de cette dernière. Le rôle du catalogue interactif est d’informer les patients et le large public sur la collaboration entre la réalité virtuelle et les pratiques médicales afin d’accroitre la démocratisation de cette technologie.