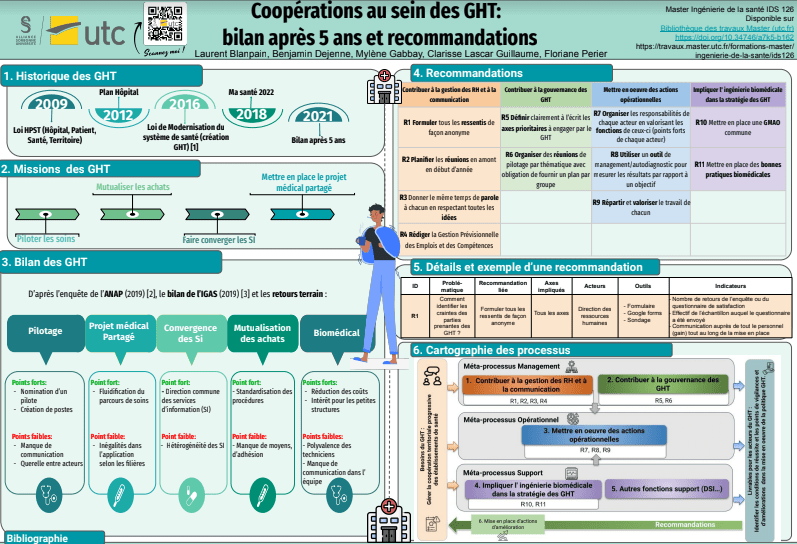
IDS126 Coopérations au sein d'un GHT : bilan après 5 ans de création
Les projets ou stages publiés auxquels vous accédez sont des rapports d'étudiants et doivent être pris comme tels. Il peuvent donc comporter des imperfections ou des imprécisions que tout lecteur doit admettre et donc supporter. Il ont été réalisés pendant les périodes de formation et constituent avant-tout des travaux de compilation bibliographique, d'initiation et d'analyse sur des thématiques associées aux concepts, méthodes, outils et expériences sur les démarches qualité dans les organisations ou sur les technologies en santé.
Si, malgré nos précautions, vous avez des raisons de contester ce droit de diffusion libre, merci de nous en faire part (master@utc.fr), nous nous efforcerons d'y apporter une réponse rapide. L'objectif de la présentation des travaux sur le web est de permettre l'accès à l'information et d'augmenter ainsi la qualité des échanges professionnels.
Nous ne faisons aucun usage commercial des travaux de projet ou de stage publiés, par conséquent les citations des informations et l'emploi des outils mis à disposition sont totalement libres. Dans ce cas, nous vous demandons de respecter les règles d'éthique en citant explicitement et complètement vos sources bibliographiques.
Bonne lecture...
Auteurs





Contacts
- BLANPAIN Laurent : blanpain.laurent@orange.fr
- DEJENNE Benjamin : bdejenne@outlook.fr
- GABBAY Mylène : gabbaymylene@gmail.com
- LASCAR-GUILLAUME Clarisse : clarisse.lascar@orange.fr
- PERIER Floriane : floriane.perier@gmail.com
Citations
A rappeler pour tout usage : L.BLANPAIN, B.DEJENNE, M.GABBAY, C.LASCAR-GUILLAUME, F.PERIER, « IDS126 - Coopérations au sein des GHT : Bilan après 5 ans de création », Université de Technologie de Compiègne (France), Master Ingénierie de la Santé, Mémoire de Projet, https://travaux.master.utc.fr/, réf n° IDS126, DOI : https://doi.org/10.34746/a7k5-b162, janvier 2021, https://travaux.master.utc.fr/formations-master/ingenierie-de-la-sante/ids126/
Résumé
Les Groupements Hospitaliers de Territoire (GHT) ont été instaurés suite à la loi de modernisation du système de santé du 27 avril 2016. Ce dispositif impose à tous les établissements de santé de s’organiser par territoire autour d’un établissement support, souvent un Centre Hospitalo-Universitaire afin de répondre aux besoins de soins de proximité des citoyens.
Cette nouvelle architecture constitue une première approche pour solutionner la problématique des déserts médicaux et donner une réponse adaptée en fonction du territoire et de la population et bien d’autres contraintes.
Ce mémoire établit le bilan des GHT au sein du territoire français 5 ans après leur création à l’aide des retours d’expérience d’acteurs terrain impliqués dans leur mise en place. Un état de l’art à partir des documents de référence tels que l’ANAP et le bilan IGAS des GHT a été réalisé. En conclusion, des propositions de recommandations d’organisation afin que ce dispositif perdure et s’inscrive dans une démarche d’amélioration continue ont été formulées.
Mots clés : Groupement Hospitalier de Territoire, Loi de modernisation du système de santé, Établissement support, Citoyens, ANAP, IGAS, Démarche d'amélioration continue.
Abstract
The Territorial Hospital Groupings (THG) were established following the law on the modernization of the health system of April 27, 2016. This system requires all health institutions to organize themselves by territory around a support institution, often a Hospitalo-University Center in order to meet the needs of local care of citizens.
This new architecture is a first approach to solve the problem of medical deserts and provide a response adapted to the territory and the population and many other constraints.
This brief draws up the assessment of THG within the French territory 5 years after their creation using feedback from field actors involved in their implementation. A state of the art based on reference documents such as the ANAP and the IGAS assessment of the THG was carried out. In conclusion, proposals for organizational recommendations to ensure that this mechanism continues and is part of a continuous improvement process have been formulated.
Keywords : Territorial Hospital Groupings, law on the modernization of the health system, support institution, ANAP, IGAS, continuous improvement process.
Téléchargements

Liste des abréviations
- ARS : Agence Régionale de Santé
- ATIH : Agence Technique de l'Information sur l'Hospitalisation
- BPAC : Bonne Pratique d'Activités Connexes
- CDU : Comité Des Usagers
- CH : Centre Hospitalier
- CHR : Centre Hospitalier Régional
- CHT : Communauté Hospitalière de Territoire
- CLCC : Centre de Lutte Contre le Cancer
- CMA : Centre Médical des Armées
- CPTS : Communauté Professionnelle Territoriale de Santé
- CSIRMT : Commission des Soins Infirmiers, de Rééducation et Médico-Techniques
- CTEL : Comité Technique d'Etablissement Local
- DPI : Dossier Patient Informatisé
- DSI : Direction des Systèmes d'Information
- DM : Dispositif Médical
- EHESP : Ecole des Hautes Etudes en Santé Publique
- EHPAD : Etablissement d'Hébergement pour Personnes Âgées Dépendantes
- EPSM : Etablissement Public de Santé Mentale
- ESMS : Etablissement et Services Médico-Sociaux
- ESPIC : Etablissement de Santé Privé d'Intérêt Collectif
- GHT : Groupements Hospitaliers de Territoires
- GIE : Groupement Inter-Etablissements
- GMAO : Gestion de Maintenance Assistée par Ordinateur
- HAD : Hospitalisation à Domicile
- HIA : Hôpital d'Instruction des Armées
- HPST : Hôpital Patient Santé Territoire
- IBMH : Ingénieurs Biomédicaux Hospitaliers
- IDS : Ingénierie de la Santé
- IGAS : Inspection Générale des Affaires Sociales
- PMP : Projet Médical Partagé
- PTA : Plateforme Territoriale d'appui
- SDIS : Schéma Directeur des Systèmes d'Information
- SIH : Système d'Information Hospitalier
- SROS : Schémas Régionaux d'Organisation des Soins
- UTC : Université de Technologie de Compiègne
Introduction
La France possède un système de santé complexe constitué d’un ensemble de structures, d’outils et de moyens mis en place afin d’assurer l’égalité des soins et la cohésion des activités sanitaires. En effet, chaque territoire français possède sa propre offre de soins de santé et de ressources humaines et matérielles, ce qui implique des inégalités sur les territoires du pays. Pour pallier ces inégalités, les hôpitaux sont contraints de se regrouper en Groupement Hospitalier de Territoire (GHT) depuis 2016 suite à la publication de la loi de modernisation du système de santé. Le but est de partager un projet médical de territoire et de mutualiser les moyens et les ressources. Il permet de lutter face aux déserts médicaux.
Ce mémoire va permettre de dresser un bilan sur les GHT, 5 ans après leur création. Pour cela, un travail sera réalisé à partir d’études bibliographiques et de constats provenant des différents acteurs de santé dans le but d’identifier les avantages et inconvénients de ces nouvelles formes de coopérations et leur futur.
Chapitre I : Contexte et enjeux au sein des Groupements Hospitaliers de Territoires
I. Présentation des Groupements Hospitaliers de Territoires (GHT)
1. Qu’est-ce qu’un GHT ?
A partir du 1er juillet 2016, les GHT sont régis par une convention regroupant plusieurs établissements publics de santé situés sur un même territoire géographique. Ils doivent se coordonner et coopérer autour d’un enjeu commun : le parcours de soins et la prise en charge du patient. Dans cette convention, le projet médical partagé est défini afin d’offrir aux patients les meilleurs soins possibles au plus proche de leur domicile [1].
En 2019, la France métropolitaine, DOM-TOM inclus, comptait 136 GHT [2]. Les GHT sont très disparates, ils comptent de 2 à 20 établissements de santé et couvrent des populations allant de 100 000 habitants à plus de 2 millions. Concernant les ressources humaines, les équipes varient de 1200 à 25 000 personnes.
Afin de fournir les soins nécessaires aux patients, les GHT développent de nouveaux modes de prise en charge (télémédecine, hospitalisation à domicile, chirurgie ambulatoire …) pour faciliter l’accès aux soins [1].
La mise en place des GHT a été favorisée par l’Ecole des Hautes Etudes en Santé Publique (EHESP) qui en 2016, proposait un dispositif à l’appui des GHT souhaitant être soutenus dans cette démarche [3].
Concernant la stratégie des GHT, les outils utilisés sont mutualisés (fonction achat, mise en place de bonnes pratiques…). La gouvernance est donnée à un établissement de santé dit “support” ainsi qu'à des instances communes, et les autres établissements sont dits “parties”, “associées” ou “partenaires”. Les GHT sont structurés autour de pôles inter-établissements. La certification des établissements se fera conjointement dans un but de valorisation des GHT [4].
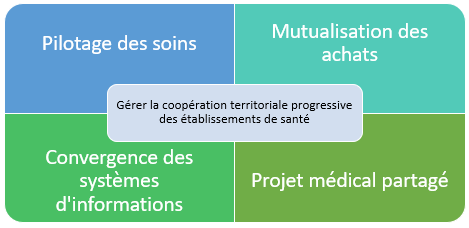
Tous les GHT ont quatre missions principales (figure 1) : avoir un projet médical partagé, assurer le pilotage des soins, partager les informations (organisation de la convergence des systèmes d’informations) et mutualiser les achats. Chaque établissement conserve sa spécificité tout en participant à une stratégie de coopération, facilitant l’accès aux soins des concitoyens [1].
Figure 1 : Les quatre missions principales du GHT (Source : Auteurs)
La création des GHT repose sur la participation de tous les acteurs de santé. Le gouvernement fournira un appui financier aux GHT de 10 millions d’euros [1], [5]. De plus, la création des GHT devait entraîner 400 millions d’euros d’économies pour les trois premières années, dont 270 millions d’euros au titre de la mise en commun des fonctions support dont l’ingénierie biomédicale fait partie [6].
Ce financement permet l’approvisionnement en hôtellerie, en équipements biomédicaux et également pour former les praticiens. Instaurer une communication efficace entre les établissements est aussi nécessaire indépendamment du financement pour que la coordination du projet puisse se réaliser. Grâce au GHT, une coordination entre professionnels de santé autour du patient à travers l’élaboration d’un dossier médical unique et partagé se met en place. L’établissement support désigné est le pilier du GHT, garant d’un fonctionnement optimal.
2. Historique : GHT et législation
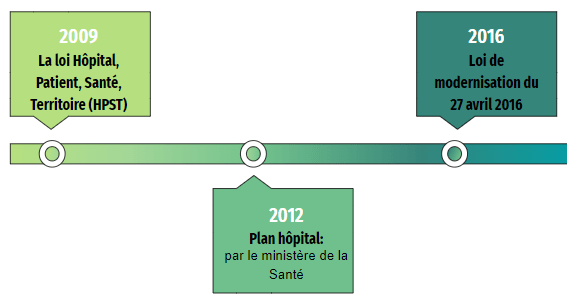
La création des GHT découle de 3 dates clés : la loi HPST (2009), le plan santé (2012) et la loi de modernisation du système de santé (2016).
- La loi Hôpital, Patient, Santé, Territoire (HPST) : Mise en place en 2009, elle devait permettre la réorganisation et la modernisation du système de santé. En premier lieu, il était question de renforcer le rôle du chef d’établissement et de créer des Communautés Hospitalières de Territoire (CHT) afin de mettre en commun les moyens de plusieurs établissements autour d’un centre de référence. La formation de ces communautés se faisait sur la base du volontariat et précéda la création des GHT. Par ailleurs, on note deux innovations dans cette loi, notamment la définition d’un statut unique pour l’ensemble des établissements de santé. En effet, ils ne se fondent plus sur leur statut mais sur leurs missions. La création des établissements de Santé Privés d’Intérêt Collectif (ESPIC) est également un changement majeur puisqu’ils remplacent les établissements de santé privés contribuant au service public [2] .
- Le Plan Hôpital : Mis en place en 2012, il est estimé à environ 15 à 20 milliards d’euros pour les 10 années à venir. Les principales nouveautés sont la nouvelle tarification et la gestion financière dans un objectif d’efficience tout en modernisant le système de santé. En effet, les hôpitaux doivent calculer le retour sur investissement, ce qui implique une gestion comptable de la santé associée à une évaluation de la qualité perçue par les patients au travers notamment du service médical rendu. L’objectif de ce plan est d’investir “le juste prix” dans les services de santé. Ce plan vient en appui au contrôle des investissements.
Trois priorités définies par le ministère de la santé accompagnent ce plan : l’accompagnement des Schémas Régionaux d’Organisation des Soins (SROS), la sécurité des soins et la mise en place d’un système d’information hospitalier (SIH)[7].
- La Loi de modernisation du 27 avril 2016 : La loi de modernisation du système de santé du 27 avril 2016 (la version en vigueur est celle du 27 juillet 2019) crée les GHT [8]. Suite à la publication du décret 2016-524 du 27 avril 2016 concernant la création des GHT et la coopération inter établissements [5], l’égalité d’accès aux soins à l’ensemble des usagers est désormais au cœur des priorités hospitalières afin de lutter face aux déserts médicaux. La constitution de CHT était une recommandation effectuée sur la base du volontariat et non une obligation. Ici, la loi vient obliger l’ensemble des structures de soins à se constituer en GHT. L’ARS gère le regroupement en GHT des établissements de santé, elle décide également du découpage territorial des GHT.
En conclusion, le cheminement ayant mené à la création des GHT est donc intimement lié à l’évolution des stratégies politiques et par conséquent des lois adoptées (figure 2).
Figure 2 : La genèse des GHT (Source : Auteurs)
3. Les différents types de GHT
La notion de périmètre des GHT se décompose en établissement support, parties, associés et partenaires définis dans la législation selon leurs zones d’attractivité.
- A l’échelle nationale
A ce jour, la France compte 136 GHT (4 établissements par GHT en moyenne) [9].
Ils comportent de 2 à 20 établissements parties. Les plus petits GHT couvrent une population de 100 000 habitants (exemple de la Corse) et le plus grand, une population de 2,5 millions d’habitants (exemple des Hauts de France et de l’Ile de France). Selon l’ATIH, le nombre de patients pris en charge dans les GHT s’élève à 12,9 millions de personnes en 2019 [10]. Pour un quart des GHT, l’établissement support est un CHU[2].
- A l’échelle régionale [9]
Les caractéristiques géographiques des GHT sont très différentes selon les régions. Ils sont déterminés selon les critères suivants : la population couverte, la distance par rapport à l’établissement support et les caractéristiques territoriales, les recommandations de l’ARS et des élus locaux.
Cependant, leur répartition semble cohérente vis-à -vis de la population couverte et de l’offre de soins proposée.
Le périmètre des GHT doit tenir compte de plusieurs objectifs :
- L’accès à une offre de soins de proximité (offre minimale proposée aux patients précisés par la loi du 24 juillet 2019)
- L’accès à une offre de soins de référence (au niveau régional et interrégional)
- L’accès à une offre de soins de recours (offre proposant un service d’urgence et un plateau technique disponible 24h/24 en chirurgie)
- A l’échelle départementale [9]
Au sein du département, voici la répartition des GHT en quelques chiffres :
- 40% : GHT de périmètre intra départemental
- 30% : GHT de périmètre départemental
- 30% : GHT de périmètre supra départemental
- A l’échelle territoriale [9]
Il est à noter que 85% des GHT couvre une population d’au moins 200 000 habitants.
La moitié des GHT couvre un territoire d’une superficie supérieure à 5 000 km² avec un établissement support généralement situé à une distance comprise entre 30 et 60 km.
Ils se répartissent de la façon suivante : 1/3 des GHT sur un territoire rural, 2/3 des GHT sur un territoire mixte, et une faible proportion en territoire urbain.
Quelques informations utiles [9] :
50% des GHT ont moins de 7 établissements et 33% des GHT en comportent entre 7 et 13.
En France, il y a 6 Hôpitaux d’Instruction des Armées dont 4 font partie d’un GHT.
50% des GHT comportent un EPSM.
50% ont un service d’hospitalisation à domicile
4. Les acteurs et leurs rôles
Les GHT s’articulent autour des établissements de santé publics (CH, CHU), des établissements publics de santé mentale (EPSM et ESMS) et des établissements d’hébergement pour personnes âgées dépendantes (EHPAD).
L’ARS joue le rôle de chef d’orchestre, en s’appuyant sur le Projet Régional de Santé, afin d’orienter les GHT dans une direction commune autour de projets médicaux partagés, offrant ainsi une meilleure prise en charge du patient (figure 3).
Figure 3 : Constitution d’un GHT (Source : Auteurs)
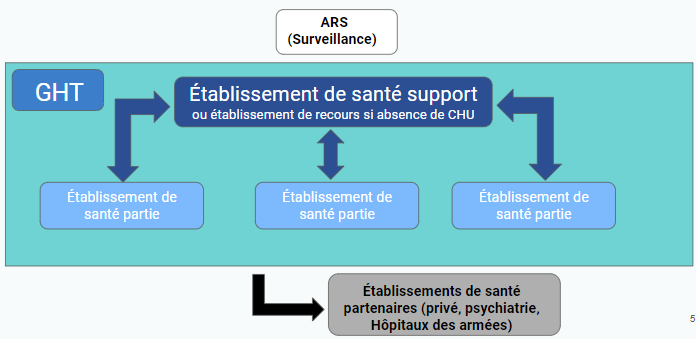
La création et l’amélioration des liens entre les professions libérales, les médecins traitants et l’hôpital, devient un point décisif dans l’efficacité de la prise en charge des soins. Ainsi, le GHT permet l'innovation matérielle (télémédecine), mais également le partenariat avec les cliniques privées ou les centres de lutte contre le cancer, afin d’élargir le périmètre des soins.
Suite à l’ordonnance du 17 janvier 2018 [11], le ministère des armées peut également s’impliquer dans les GHT, en permettant la mise à contribution des services de santé des armées. Ainsi, 4 des 6 HIA (Hôpital d’Instruction des Armées) appartiennent à un GHT, et les CMA (Centre Médical des Armées) font dorénavant partie des GHT.
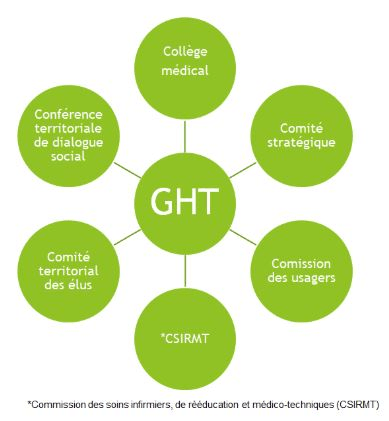
Il existe six instances opérationnelles au sein des GHT (figure 4) :
- Le collège médical chargé de la stratégie médicale.
- Le comité stratégique chargé de gérer et conduire la mutualisation de la convention constitutive du PMP.
- La commission des usagers dont les missions sont fixées par la convention constitutive.
- La commission de Soins Infirmiers, de Rééducation et Médico-Techniques (CSIRMT) coordonne les soins, et donne son avis au comité stratégique.
- Le comité territorial des élus locaux qui contrôle les actions mises en œuvre par le GHT, ainsi que l’égalité et la qualité d'accès aux soins.
- La conférence territoriale de dialogue social qui est informée des projets de mutualisation, de la gestion prévisionnelle des emplois et compétences, des conditions de travail et de la politique de formation au sein du GHT.
Figure 4 : Les six instances opérationnelles du GHT (Source : Auteurs)
5. Le projet médical partagé (PMP)
Le projet médical partagé est au cœur des GHT, il en est le fil conducteur. Il consiste en l’élaboration d’un document unique incluant l’organisation par domaine d’activité telle que la prise en charge des urgences ou des activités ambulatoires, afin de proposer une offre de soins graduée [12].
Ce projet poursuit les objectifs suivants : apporter un service de qualité et sécuriser les pratiques professionnelles. Par ailleurs, l’adaptation des prises en charge pour les populations fragiles et de proximité est primordiale. Le PMP participe à l’attractivité et au recrutement du personnel au sein des établissements de santé, afin de renforcer les équipes médicales. Une gestion prévisionnelle des effectifs médicaux peut être réalisée. Il est possible de déterminer les ressources humaines nécessaires à chaque filière* médicale, et d’y répondre.
Trois axes prioritaires de révisions et de réorganisations ont été définis par l’ensemble des GHT, à savoir la prise en charge aux urgences, en gériatrie et en cardiologie, créant ainsi des pôles inter-établissements. Le reste des axes est laissé à l’appréciation des GHT. Cela implique de standardiser les pratiques et de mettre en commun les ressources afin d’organiser les plateaux médico-techniques (Radiologie, Pharmacie, Biologie). Ces axes permettent également de développer la télémédecine, le lien ville-hôpital et le partenariat avec les cliniques privées [9].
*groupement par discipline (filière cardiologie, neurologie, urgences...)
6. L'ingénierie Biomédicale au sein des GHT
L’ingénierie Biomédicale s’est vue fortement impactée par la création des GHT. La BPAC (Bonne Pratique d'Activités Connexes) 6 rédigée en 2019 fait suite à l’élaboration du guide des bonnes pratiques 2011, il intègre les nouvelles activités biomédicales.
L’objectif de ces bonnes pratiques est de répondre à un besoin de reconnaissance du secteur biomédical, ainsi que d’offrir des services de qualité et sécurisés dans les prises en charge des patients.
Elle s’articule autour de trois thèmes :
- Le sens : formuler les enjeux, le contexte et définir les innovations
- Le soutien : déterminer les parties prenantes directes et indirectes, ainsi que les ressources nécessaires pour la mise en place de la bonne pratique
- Le suivi : effectuer la cartographie des processus impliqués et en évaluer la performance.
La BPAC 6 s’articule autour de 8 processus et 57 critères qui rendent possible le déploiement des activités biomédicales au sein de la nouvelle organisation des GHT. Il est question notamment du processus d’achat des dispositifs médicaux et de l’organisation des ressources du GHT [13].
7. Les enjeux auxquels font face les GHT
La mise en place des GHT implique un certain nombre de changements et d’objectifs à atteindre. Quatre types d’enjeux se détachent (figure 5) :
Figure 5 : Quatre types d’enjeux pour les GHT (Source : Auteurs)
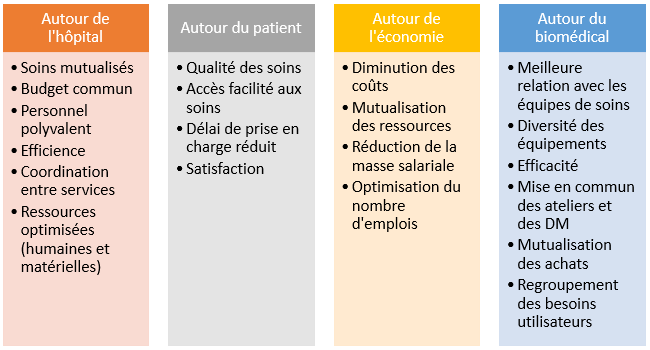
Dans un premier temps, il est question d’enjeux pour l’hôpital et pour le patient au niveau sociétal. En effet, le regroupement de structures de santé permet une meilleure accessibilité aux soins pour les citoyens et une mutualisation des moyens pour la direction de l’hôpital.
L’objectif de ce changement est de permettre une égalité de prise en charge quel que soit le lieu de vie des citoyens. Aucun territoire ne doit être dépourvu de structure de soins.
Dans un deuxième temps, deux autres enjeux ont été identifiés : biomédical et économique. Pour le secteur biomédical, avec les achats groupés, une harmonisation des équipements entre établissements est réalisée. D’un point de vue économique, la mise en commun des activités pourrait engendrer une diminution des coûts de la masse salariale et une diversification des compétences.
Dans un troisième temps, l’enjeu du dossier patient est important au vu de la convergence qui s’opère au niveau du système d’information. En effet, le partage de données de santé est réalisable grâce à l’avancée technologique et les interfaces mises en oeuvre.
8. Les limites des GHT
Une enquête de la cour des comptes publiée en Octobre 2020 [12] démontre que le bilan des GHT est mitigé. En effet, elle met en évidence une amélioration incontestable de la vision territoriale des acteurs et des échanges induits, mais ne va pas suffisamment loin dans la réorganisation de l’hospitalisation publique. Des éléments extérieurs au GHT, comme la démographie médicale ou la logique financière d’établissement et des éléments internes, comme la gouvernance inadaptée ou un découpage territorial disparate empêchent la réforme d’être finalisée.
Ainsi, l’orientation prise par les GHT favorise le succès individuel des établissements de santé plutôt qu’un succès collectif. Le vieillissement de la population entraîne le développement de maladies chroniques qui remet en cause le principe de soins de proximité. En effet, les hospitalisations de courtes durées diminuent en faveur d’un suivi long pluridisciplinaire.
Par ailleurs, il est à noter l’exclusion de la psychiatrie du dispositif du GHT. En effet, lors des regroupements en GHT en 2016, des dérogations pour les centres hospitaliers psychiatriques avaient été exceptionnellement délivrées, notamment pour Ville-Evrard à Neuilly sur Marne (Seine Saint Denis). La volonté de ces centres consistait à ne pas être oubliés au milieu de groupements dits généralistes et que les projets de santé mentale ne viennent pas s’ajouter les uns aux autres. Ces dérogations furent par la suite abrogées par la ministre Buzyn en 2017. Cet épisode est caractéristique des limites des GHT. Ce modèle de regroupement n’est pas applicable à tous les champs de la médecine sans des adaptations spécifiques à chaque discipline. Les spécialités doivent également y être représentées sans risquer une dominance des unes par rapport aux autres [14].
II. Problématique émergeant de ce contexte
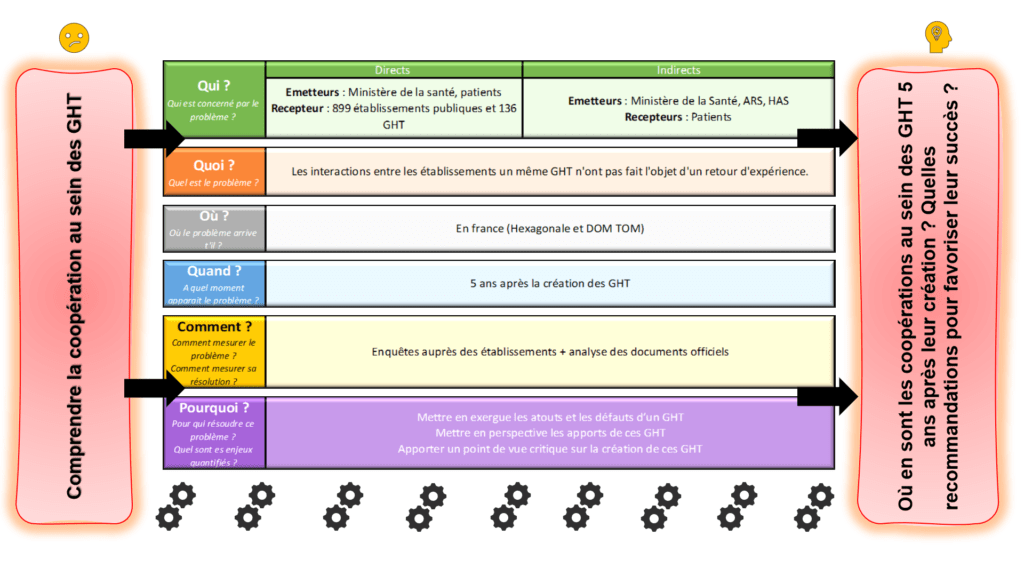
Le QQOQCP (figure 6) permet de faire émerger une problématique précise à partir d’un questionnement flou. Ce mémoire va donc tenter de répondre à cette problématique : “Où en sont les coopérations au sein des GHT 5 ans après leur création ? Quelles recommandations pour favoriser leur succès ?”
Figure 6 : Cadrage et définition des enjeux concernant la mise en place des GHT à l'issue de 5 ans de coopération (Source : Auteurs)
Chapitre II : Le GHT : Articulation autour des 5 axes prioritaires confrontation terrain et documents de référence
Suite au chapitre précédent , il a été décidé d’opter pour une démarche méthodologique et d’élaborer un questionnaire à destination des professionnels exerçant dans des GHT. Des entretiens ont été planifiés afin de dresser in fine le bilan de la coopération des GHT 5 ans après leur création. L’ensemble de ce chapitre consiste à présenter le questionnaire utilisé à démontrer la pertinence des questions, d’une part, et à recueillir et analyser les résultats obtenus d’autre part.
I. Méthodologie mise en place pour le projet
Un questionnaire anonyme a été élaboré à destination des professionnels de santé (ingénieurs biomédicaux, directeurs qualité, chargés de missions) dans le but d’identifier les réalités du terrain et d’avoir un retour d’expérience sur la mise en place des GHT.
Ils ont été adressés à des GHT dans la France entière afin de collecter un maximum de réponses. En effet, l’hétérogénéité de ceux-ci étant importante, cela nécessite de prendre en compte tous les types de GHT (comme vu dans le chapitre précédent). D’un GHT à l’autre les priorités ne sont pas les mêmes et varient en fonction de leur taille.
Le questionnaire a été privilégié pour maximiser nos chances d’obtenir des réponses et s’appuyer sur des questions ouvertes et fermées lors de nos entretiens et envois de mails, en partant de thématiques générales sur l’hôpital pour arriver à un secteur plus spécifique, le biomédical. Celui-ci est basé sur le rapport de l’ANAP [2], il permet d’en apprendre plus sur les points clés de la mise en place de chaque GHT interviewé : organisation, direction, acteurs, projets prioritaires dont le PMP et les différentes mutualisations. La deuxième grande partie du questionnaire concerne l’implication du biomédical au sein du GHT.
Des rencontres avec les professionnels ont pu être programmées et les réponses ont permis de formuler des recommandations aux GHT et également en particulier à l’attention des services biomédicaux.
II. Pilotage des Groupements Hospitaliers de Territoires
A. Organisation de ces GHT
1. Organisation satisfaisante des GHT
Les établissements de grande taille sont organisés en pôle. Un pilote est désigné à la tête de chaque filière. Le pilote est rattaché à la direction des achats du CHU. Chaque établissement conserve une autonomie juridique et ses propres instances. Ils sont cependant chapeautés par une équipe de direction commune. Les autres instances sont le comité directionnel, le Comité Technique d'Établissement Local (CTEL) et le Comité Des Usagers (CDU).
Plusieurs priorités transversales sont fixées et guident également ces GHT : le lien ville-hôpital, l'accessibilité physique et numérique des hôpitaux, l’attractivité et les enjeux de démographie médicale.
Parmi, les GHT qui fonctionnent présentés dans l’ANAP, il faut relever qu’il y a une identification des GHT novateurs n’hésitant pas à effectuer une révision des modes d’organisation. En effet, une direction commune travaille afin d’atteindre une maturité des coopérations dans une logique de mutualisation et de coopération. L’ANAP qualifie cela de facteurs facilitateurs.
La mise en place des GHT crée beaucoup de doutes chez les acteurs donc la communication reste primordiale. La réussite de cette mise en place passe par ailleurs par la nomination d’un référent (ou directeur/directrice) qui va piloter les projets et faire le lien entre chaque acteur.
Ensuite, l’enquête a révélé que le bon fonctionnement d’un GHT passait également par :
- La création d’autres dispositifs par les GHT indépendamment des six instances opérationnelles (en passant par la création de groupes de travail dédiés)
- Une démarche de mutualisation préexistante sur les plateaux techniques et une politique commune en imagerie médicale et pour le SI)
- Des réunions de pilotages régulières
Puis, il a été démontré que les résultats étaient meilleurs avec l'existence de CHT avant la mise en place des GHT mais également par la présence de coordinateurs dédiés aux GHT et d’un CHU en établissement de support. En effet, le CHU, établissement support, coordonne les missions clés tels que l’enseignement, la recherche, et la gestion de la démographie médicale.
2. Organisation insatisfaisante des GHT
Dans cette catégorie de GHT, la recomposition est contrainte par les pouvoirs publics. Le rôle donné aux ARS avec la réforme hospitalière HPST était déjà un indice fort allant dans ce sens, car il installe les outils de la « coercition » et de la régulation. Les changements observés par les acteurs sont considérables. Il a été remarqué que la direction n’était pas à l’écoute des acteurs et qu’il existait des querelles/rivalités absurdes et dérisoires, peu propices aux rapprochements et encore moins à l’harmonisation, ou à l’avancement concret du GHT.
Parmi les GHT ne fonctionnant pas ayant répondus à l’enquête de l’ANAP, plusieurs ont mentionné que la délégation de gestion au niveau des pôles médicaux reste encore peu aboutie. Ces GHT présentent un choix d’instances moins intégratives et peu de compétences sont déléguées à ces instances, malgré des réunions régulières.
Ensuite, la mise en place de ces GHT leur semble chronophage et complexe.
Enfin, l’absence d’outils de gestion documentaire communs freine le développement de partages de pratiques et d’organisation des prises en charge.
B. Ressources humaines, emplois et formations
1. Organisation satisfaisante des GHT
Au sein de ces GHT il y a une mutualisation. En effet, certaines équipes ont des missions communes : équipe territoriale de la qualité (avec un système de gestion documentaire commun), équipe territoriale d’hygiène hospitalière, équipe territoriale de soins palliatifs, équipe mobile de gériatrie, cellule d’achats territoriale.
Dans un second temps, tous les acteurs, sans exception, sont pleinement impliqués. Les dossiers d’envergure sont étudiés en commun grâce à un travail d’harmonisation des pratiques et des règles de gestion, déjà réalisé. La crise Covid a accéléré le fonctionnement partenarial entre les établissements à travers une forte mobilisation afin de faire face à des enjeux nouveaux, immédiats et d’une ampleur inégalée. Les acteurs travaillent à la fluidification et à la cohérence du parcours des patients. Et il y a une polyvalence de certains métiers.
Enfin, des créations de postes sont souvent prévues tels qu’un ingénieur qualité, un ingénieur biomédical ou un responsable de la sécurité des données, etc. Et au-delà de la création des postes, le GHT a permis l’élaboration d’organigrammes. Le GHT a également permis de faciliter certains recrutements médicaux, attirés par un fonctionnement multi site. Les salaires des personnes recrutées dans le cadre des GHT sont financés par des budgets communs.
Selon l’enquête de l’ANAP, il a été révélé que les liens avec les écoles et l’accès aux plans de formations étaient plus faciles. Le niveau de satisfaction concernant les écoles et les formations est bien au-dessus de la moyenne.
23 GHT fonctionnant bien, ayant participé à cette enquête, ont révisé les fiches de postes et n’ont pas hésité à se questionner sur les métiers et compétences utiles pour solidifier la mise en place des GHT. Puis, les pôles inter établissements structurent les filières et mettent en place des leviers pour recruter les médecins.
Enfin, les objectifs pour répondre aux besoins et à la cohésion de la prise en charge du patient au sein du GHT sont : une harmonisation des formations et des compétences professionnelles et un renforcement de la collaboration entre les professionnels et différents acteurs.
Donc en résumé, chez les GHT bien mis en place, il a un apport en ressources humaines avec la création d’un ensemble de postes.
2. Organisation insatisfaisante des GHT
Ces GHT présentent une collaboration peu avancée pour la coordination des écoles et des plans de formation. Peu de recrutements sont mis en place afin de répondre aux besoins en ressources humaines du GHT.
C. En résumé
Le pilotage et la gouvernance du GHT est le point clé de sa réussite. L'organisation et la communication sont les bases de sa mise en place. Pour cela, son succès passe par :
- La création d’un comité de pilotage
- Des compétences acquises en gestion de projet pour le comité de pilotage
- Investissement des professionnels dans la rédaction des projets
- Réunions régulières des différents acteurs
- Réflexions autour des modes de financements permettant d'assurer une bonne coopération
III. Projet Médical Partagé (PMP)
A. Organisation satisfaisante des GHT
Au sein des GHT étudiés, la promotion d’une politique de qualité des soins est réalisée. Une coopération correcte avec le CHU s’agissant des politiques d’enseignement, de recherche et d’appui en temps médical s’est organisée. Par ailleurs, les relations entre le CHU (établissement support) et les établissements parties sont de bonne qualité. Certains GHT bénéficient de collaborations anciennes. De fait, de nombreuses filières sont déjà organisées de manière graduée avec une réelle complémentarité intersites. Il reste des efforts d’articulation entre la ville et le médico-social à effectuer.
La fluidification des parcours patients particulièrement en gériatrie est à poursuivre.
On note une bonne organisation du suivi des actions dans le cadre du PMP. Les instances compétentes s’acquittent correctement de leurs missions. La rédaction du PMP est effective.
Les leaders de chaque filière sont motivés à faire évoluer les disciplines médicales organisées en filière.
Enfin, la démarche qualité et l’organisation médicale territoriale sont très affirmées dans les GHT qui fonctionnent.
B. Organisation insatisfaisante des GHT
Parmi les GHT qui ont des difficultés, des efforts ont déjà été réalisés. Néanmoins, aucune méthode d’amélioration pour le PMP n’a été repérée. Cela signifie que le PMP n’est pas révisé périodiquement. Le manque de formalisation du PMP pour ce qui relève du suivi de l’évaluation des pratiques et de la mise en place pose problème. L’absence du collège médical explique la non formalisation. Il faut que tous les acteurs soient concernés. De même, la mise en œuvre des processus de pilotage qui découle du collège médical n’est pas non plus instaurée.
On note également un manque de traçabilité et de suivi. Cela n’altère cependant pas la dynamique d’ensemble des GHT.
L’influence de la situation démographique médicale est délétère vis-à-vis du PMP et freine la mise en application. Concernant la filière psychiatrie, il faut la faire évoluer. La mise en œuvre des directives, vis-à-vis des différentes filières, est assez inégale et dépend du pilotage assuré par les leaders.
IV. Convergence des SI (Systèmes d’Information)
Le questionnaire adressé à 121 GHT par l’IGAS montre que des conventions de coopérations préexistaient à la formation des GHT pour 112 d’entre eux (92%). Parmi ces domaines de coopération, la mutualisation des SI était déjà effective pour 14 GHT soit 13% des GHT interrogés. La mutualisation des SI figure comme une coopération peu utilisée vis-à-vis des autres domaines de coopération préexistants (dans deux-tiers des cas, le fonctionnement des filières médicales était basé sur des conventions de coopérations par exemple).
3 ans après la création des GHT, 64 des 121 GHT interrogés mentionnent effectuer des investissements communs. La motivation principale ayant mené à cette mutualisation est la convergence des SI.
Mettre en place un plan d’investissement commun pourrait aider à la convergence des SI.
Peu de GHT disposent d’un SI patient commun (6% des GHT interrogés). Il est important de remarquer que les GHT ayant un SI patient commun possèdent :
- Un seul pôle MCO
- Des établissements avec une direction commune
- Uniquement des établissements psychiatriques
Ainsi, il est aisé de déduire que les petits GHT comprenant un seul pôle MCO ou étant d’ores et déjà en direction commune ou comprenant uniquement des établissements psychiatriques mettent en place probablement plus facilement un système informatique commun aux fonctions supports. L’idéal serait, pour les grands GHT, de mettre en place en premier lieu une direction commune pour faciliter la mutualisation des SI.
Pour les 90% des GHT interrogés ne possédant pas de SI patient commune, moins de 38% utilisent des outils d’interopérabilité.
Cependant, mentionnons qu’en 2019, 91% des GHT ont adopté une SDSI (schéma directeur des SI), mais les échéances pour une convergence complète des SI est tardive (pour 25% des GHT cela se fera en 2023 ou au-delà) et les coûts entrainés sont élevés (entre 5 millions d’euros et 10 millions d’euros hors aides).
Les GHT ont pour projet de mettre en place un dossier patient commun dans 82% des cas. Pour ce qui est du biomédical, en 2019, 23% des GHT interrogés possédaient un outil de gestion administrative commun.
Selon l’ANAP, les GHT interrogés ont été 51% à estimer que la mutualisation des fonctions supports est difficile. Parmi les fonctions supports nécessitant une mutualisation (SI, achats, information médicale), la convergence des SI est jugée la plus compliquée à mettre en place pour 81% des GHT interrogés [ANAP].
Cependant, pour les GHT ayant mis en œuvre la convergence des SI, il en ressort que ces GHT sont plutôt satisfaits de la mutualisation mise en place pour les SI pour 60% des GHT répondants.
A. Organisation satisfaisante des GHT
Lorsque la gouvernance est mal organisée ou peu impliquée dans la politique GHT, une équipe de la DSI dynamique et organisée soutenant des projets structurés permettent d'obtenir une mutualisation des SI favorable. Mentionnons également que pour les GHT composés d’un seul établissement ou qui possèdent un CHU comme établissement support, la mise en place de la convergence des SI est facilitée. En effet, la convergence est simple lorsqu’un seul établissement compose le GHT et un CHU possède des ressources financières plus importantes que les CH ou autres petits établissements supports, aidant à la mise en place de la convergence des SI (et de la politique GHT de manière générale). L'hétérogénéité des SI d'un même GHT ne semble pas poser de problème pour les GHT opérationnels. Cela peut être un frein dans certains cas mais n'empêche pas une mutualisation des SI de voir le jour.
Dans la majorité des GHT opérationnels, le SDSI est formalisé, la DSI est commune. La gouvernance est impliquée dans la politique GHT aidant à la mise en place de celle-ci. Cependant, quelques problèmes ont été évoqués : la standardisation des compétences liées à l’utilisation d’un SI commun est complexe et d’un point de vue biomédical, la traçabilité de chaque DM se complique [9].
B. Organisation insatisfaisante des GHT
Les GHT n'étant pas encore opérationnels mais prévoyant de l'être concernant la mutualisation des SI souffrent de problèmes tels que le manque de compétences et une hétérogénéité des SI des établissements parties entraînant un coût budgétaire élevé, insoutenable pour ces GHT.
Du côté des GHT très frileux à la politique GHT, un problème récurrent est soulevé du côté de la convergence des SI : il n'y a pas de DSI et de SDSI structuré et les projets sont flous, non orientés vers des objectifs à atteindre. La gouvernance doit être plus impliquée. Le problème de l'hétérogénéité des SI et du budget reviennent mais au vu des autres GHT fonctionnant, ce problème ne devrait pas en être un (peut être que ces GHT sont de petite taille et la question budgétaire reste compliquée).
C. En résumé
Pour résumer, la convergence des SI est opérationnelle pour les GHT engagés dans une politique GHT (gouvernance impliquée et/ou dynamique au sein de la DSI). Au sein des GHT pour lesquels la politique GHT se met en place petit à petit, la convergence des SI est amorcée mais encore non opérationnelle (des soucis d'ordre budgétaires ou l'hétérogénéité des établissements du GHT sont mentionnés ainsi que des problèmes de standardisation de compétences). Les échéances de mutualisation des SI sont plus ou moins longues. Pour les GHT totalement frileux à la politique GHT, la majorité n'ont pas mutualisé les SI. La gouvernance est peu impliquée dans ces cas-là.
Par déduction, de manière générale, la mise en place de la convergence des SI peut être freinée par les coûts engendrés et une direction commune peu impliquée.
V. Mutualisation des achats
Concernant la mutualisation, la gestion des achats est commune. C’est une obligation depuis le 1er janvier 2018 et cette mesure vise à réaliser des économies d’échelle.
La mutualisation des achats est confiée à un directeur dédié ou à « un contrôleur de gestion ». Cette mission s’organise autour du programme PHARE (Programme Performance Hospitalière pour des Achats Responsables) qui a pour objectif de professionnaliser les achats.
Les achats sont structurés autour de 3 filières (produits de santé, équipements biomédicaux, achats généraux). La mutualisation des achats enrichit tous les établissements du GHT de par le partage des cultures et des connaissances ainsi que sur les différentes procédures d’achat. Malgré la centralisation des achats auprès de l’établissement support, les établissements parties peuvent conserver leur autonomie en fonction des délégations de signature qui leur sont confiées.
A. Organisation satisfaisante des GHT
Pour les GHT qui fonctionnent, l’élaboration d’un plan d’actions relatif aux achats a été effectué. L’établissement support (ou de recours) sur le GHT est chargé de la fonction achat. Il y a une territorialisation de la fonction achats au sein des GHT et la politique achat y est intégrée de façon dynamique. Le pilotage par l’établissement support se fait avec professionnalisme en tenant compte des spécificités de tous les établissements des GHT (taille, activités). La standardisation de procédures communes a été réalisée afin d’apporter des réponses aux besoins des établissements, en particulier ceux de taille modeste. Si la fonction achat est déjà ancrée, c’est grâce à l’antériorité de collaboration sur le territoire. En effet, les établissements de santé achètent déjà en commun et coordonnent les achats ensemble depuis de nombreuses années. Au travers du GHT, une centralisation de l’achat sur l’établissement support est réalisée.
B. Organisation insatisfaisante des GHT
Parmi les GHT qui ne fonctionnent pas, les achats ne sont pas formalisés. Les procédures d’achats restent à rédiger. La conduite des établissements vis-à-vis des achats en commun est assez prudente, voire frileuse. Le manque de moyens et de compétences dédiés à la fonction achat du GHT est en corrélation avec ce manque de motivation. Par ailleurs, des difficultés techniques sont rencontrées et il y a un manque d’adhésion stratégique. L’évaluation de la fonction achat n’est pas envisageable car aucun outil n’a été élaboré en ce sens.
VI. Impacts sur le secteur biomédical
Au niveau de la convergence du système informatique et d’un point de vue biomédical, seul un GHT interrogé partage une GMAO commune entre les différents établissements qui le compose. Pour la plupart des autres GHT interviewés, force est de constater que les établissements utilisent des logiciels différents. L’utilisation d’une GMAO commune est un axe prioritaire mené en concertation avec l’ensemble des établissements. La démarche est longue, la mise en place de cet outil métier ne peut pas se faire instantanément. Il s’agit d’un sujet complexe où l’historique des DM doit-être pris en compte, le financement doit-être validé et l’inventaire doit être refait dans les établissements qui changeront de GMAO. Au sujet des interviews, le temps humain à passer est conséquent. Une fois cette étape réalisée, il sera alors plus facile de partager les compétences techniques au niveau des différents ateliers biomédicaux qui composent le GHT.
Au niveau des achats de la filière biomédicale, tous les GHT sauf un interrogé ont mis en place au moins un référent ou pilote de la filière, qui a pour but de dynamiser et d’animer les réunions organisées en règle générale une fois par mois. Les différents acteurs interrogés semblent plutôt satisfaits de travailler en collaboration notamment pour les établissements parties qui ressentent ces échanges comme une aide sur des sujets qu’ils maîtrisent parfois moins bien comme le thème des laboratoires.
Pour le volet maintenance, c’est celui qui a été mis en place rapidement car tous les acteurs trouvent à l’unanimité un profit financier.
La répartition des tâches entre établissements est organisée. Les marchés sont partagés entre les établissements. Les procédures sont plus lourdes mais moins nombreuses. Les établissements parties bénéficient des tarifs des marchés de maintenance des établissements supports.
Pour le volet approvisionnement, d’un GHT interrogé, il est très difficile à mettre en œuvre car les différents établissements qui composent le GHT souhaitent garder une autonomie sur l’achat d’équipements. Il arrive que l’établissement support apprenne l’achat de DM par les fournisseurs. Pourtant, un avantage financier pourrait intervenir en massifiant les achats plus spécifiques via une mise en commun des projets pluriannuels d’équipements.
Plus généralement et selon l’ANAP concernant la filière achat, les modalités d’organisation sont très disparates au sein des GHT notamment en ce qui concerne les délégations de signature. Dans certains GHT, des seuils sont mis en place permettant de définir les modalités de délégation, dans d’autres, l’autonomie est laissée aux établissements parties.
Les acteurs biomédicaux sont les mieux placés pour déterminer ce qui peut être mutualisé. Il s’agit de faire remonter les idées au directeur du comité stratégique pour qu’elles soient validées et ainsi se transformer en plan d’action.
Il est à noter que ce travail est réalisé en concertation avec la direction informatique en ce qui concerne les accès informatiques entre les établissements. Lorsque l’ensemble de ces points sera résolu, il sera alors possible de procéder au déploiement de cette GMAO commune.
Les bénéfices majeurs de cet outil métier commun comme l’uniformisation des saisies, la connaissance instantanée du parc des DM du GHT. A plus ou moins long terme, les techniciens pourraient se déplacer sur les différents établissements pour partager leur expertise technique. La mise en commun des projets pluriannuels d’investissement des différents établissements en sera facilitée.
Au niveau des achats biomédicaux, la mutualisation est plus avancée quand un poste d’ingénieur est créé. Dans certains établissements les pilotes ont un pourcentage de temps de travail alloué au GHT sans pour autant être déchargé de certaines missions initiales. Il est alors impossible de mettre en place une dynamique collective quotidienne entre les établissements.
Chapitre III : Synthèse des recommandations
I. Recommandations pour le GHT
Afin de répondre à la problématique initiale, il sera proposé des recommandations en s’appuyant sur le travail déjà réalisé dans le chapitre 2. Les recommandations sont un outil intéressant pour compléter ce qui existe déjà, en l'occurrence, le ressenti des personnels et le bilan de l’ANAP. L’objectif de ces recommandations consiste à aider les ingénieurs biomédicaux à poursuivre leur adaptation au travail mutualisé en GHT en maintenant ce qui fonctionne et en améliorant ce qui fonctionne moins.
Le groupe s'appuiera sur la loi de modernisation de santé du 27 avril 2016 pour proposer des actions concrètes et améliorer la mutualisation et leur compréhension dans les GHT.
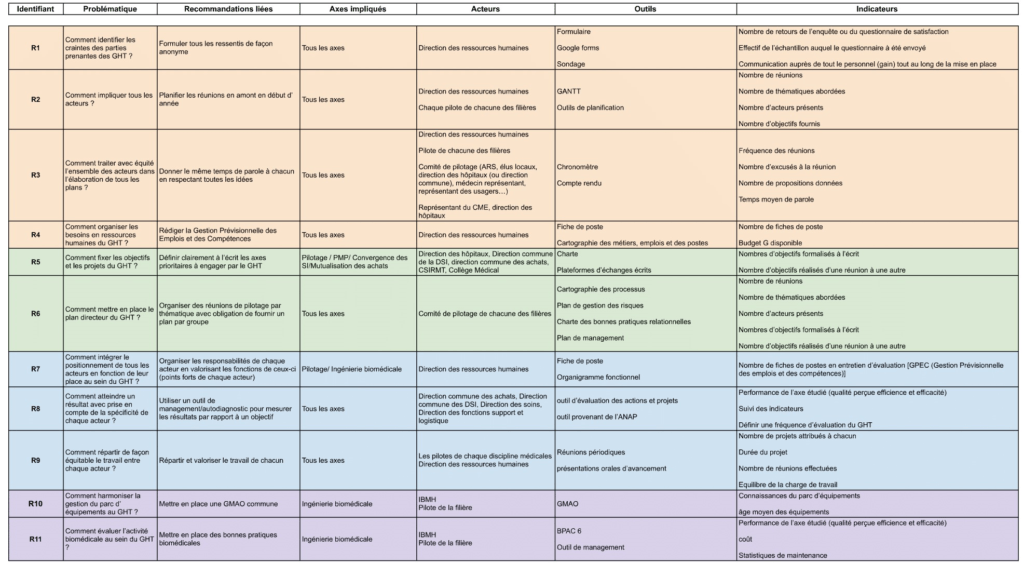
L’utilisation de recommandations semble pertinente au vu du retour des questionnaires et des échanges sincères lors des entretiens. En effet, c’est à partir du vécu et des expériences terrain, qu’elles seront élaborées. Il existe déjà des bonnes pratiques parfois longues à lire, voire indigestes. C’est pour cela qu’une nouvelle bonne pratique n’est pas envisagée. L’idée est de compléter ce qui existe déjà afin d’éviter les redondances.A la vue des résultats d’entretiens, le groupe a formulé 11 recommandations d’ordre général afin d’améliorer la mise en place des GHT au travers des tableaux ci-dessous (tableau 1) (tableau 2). Vous pouvez cliquer sur le tableau 2 afin de le visualiser en plein écran.
Tableau 1 : Diagramme des affinités des recommandations formulées pour les GHT (Source : Auteurs)
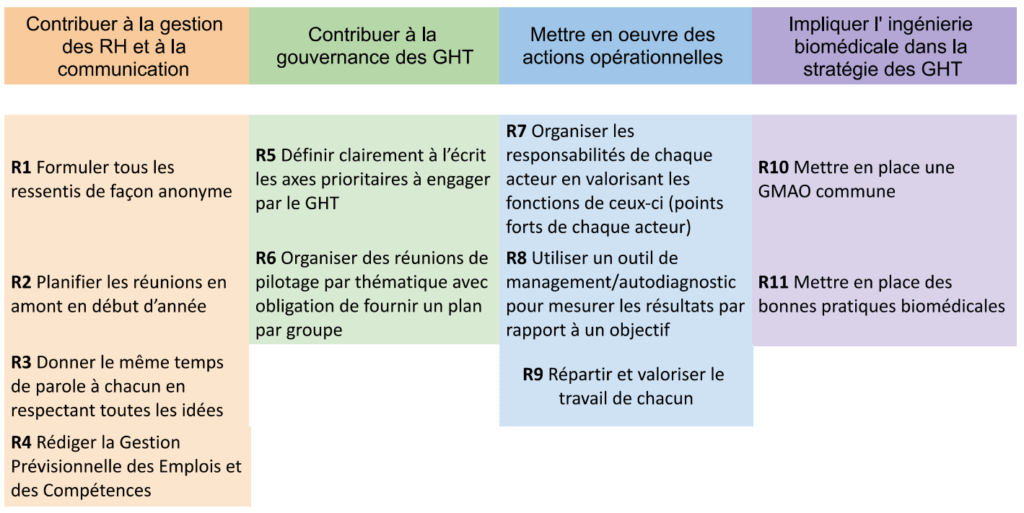
Tableau 2 : Recommandations pour faciliter les coopérations au sein des GHT (Source : Auteurs)
II. Cartographie des processus
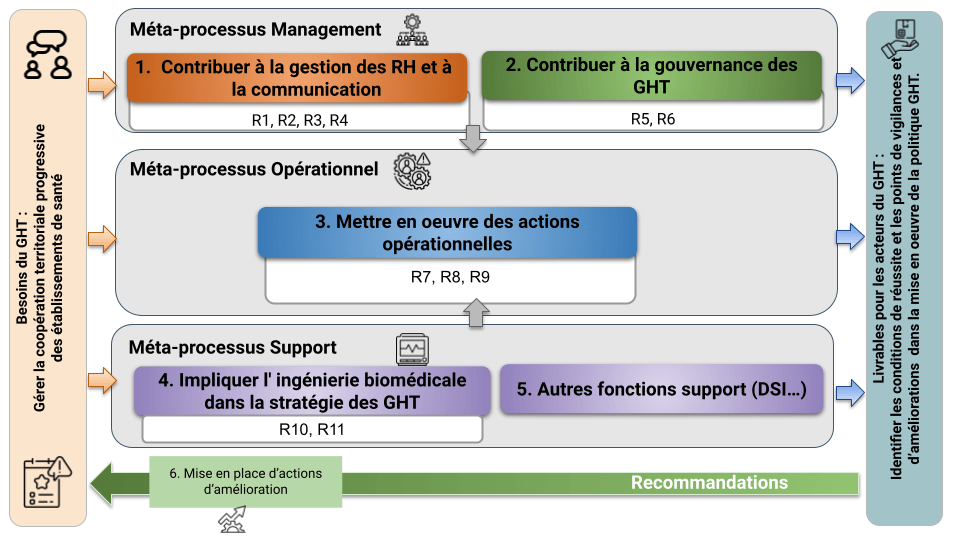
Afin de définir les axes prioritaires du GHT, une cartographie a été réalisée (figure 7). Cette cartographie des processus permet aux acteurs de se positionner face au GHT ainsi que d’identifier les actions d’amélioration possibles. Elle va également permettre de déterminer les étapes de fonctionnement et les interactions au sein du GHT.
Les en-têtes du diagramme des affinités constituent le cœur de cette cartographie, divisée en trois grands processus : management, opérationnel, support.
Pour rappel, les processus opérationnels contribuent directement à la réalisation des services. Les processus de support contribuent au bon déroulement des processus opérationnels en apportant les ressources nécessaires. Enfin, les processus management ont pour but de déterminer la politique et le déploiement des objectifs entre les équipes.
Figure 7 : Cartographie des processus au sein d’un GHT (Source : Auteurs)
III. Cycle de vie des recommandations
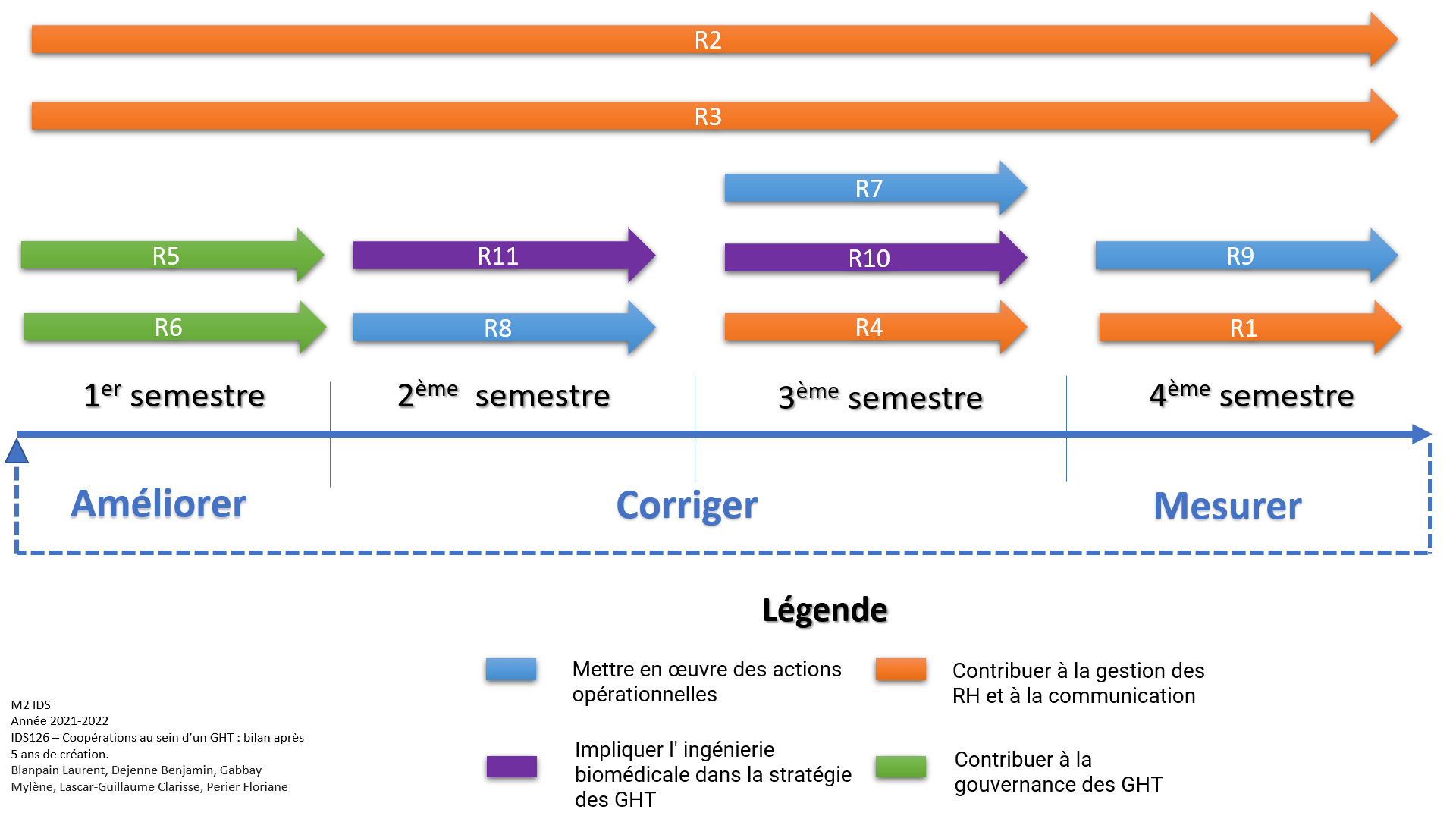
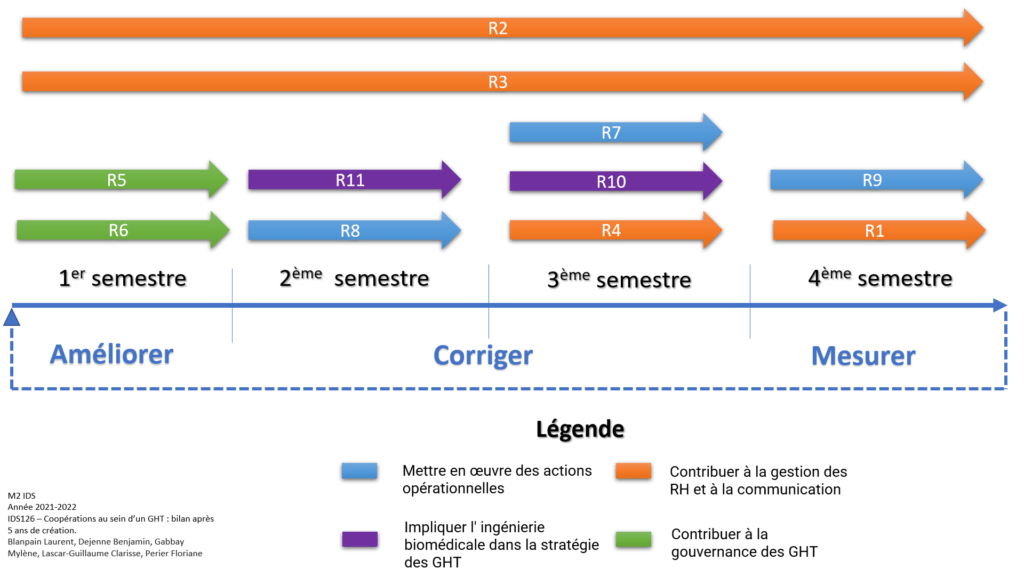
La mise en place des GHT est un processus qui s’intègre dans une démarche d’amélioration continue. Les recommandations sont formulées à la création du GHT, leur mise en place est ensuite organisée. Elles font partie d’un planning qui est revu années après années afin de les réviser, les modifier voire les rendre plus opérationnelles pour les différentes parties prenantes. La figure ci-dessous montre l’articulation des recommandations au cours d’une année. Il s’agit du cycle de vie des recommandations à l’attention des GHT (figure 8).
Figure 8 : Cycle de vie des recommandations pour les GHT (Source : Auteurs)
Conclusion
La direction commune a fourni les outils de la construction de la dynamique du GHT.
La suite sera probablement de doter les GHT d’une personnalité juridique, dans laquelle les établissements seront progressivement absorbés, ce qui présente potentiellement un intérêt majeur pour les ARS qui n’auront plus qu’un interlocuteur unique pour chaque territoire et pourront réguler d’autant plus facilement l’offre de soins par le jeu des autorisations d’activité. Seules les instances du GHT perdureront, ce qui permettra de diminuer les instances au sein du GHT. Les implications potentielles sont légions, notamment au niveau de l’impact sur les professionnels. Seules la communication et l'écoute permettent de réaliser des collaborations à grande échelle tout en valorisant chaque acteur et son travail au sein du GHT. Sur un projet d’une telle envergure, il est important de capitaliser sur les petites comme les grandes victoires afin que le dispositif s’améliore au cours du temps.
“Si la direction et les médecins n’éprouvent pas la volonté forte pour diverses raisons (qui peuvent être politique ou même d’égo), le GHT ne peut pas fonctionner aux étages du dessous ! Malgré une entente cordiale entre les acteurs de terrain...” confiait un acteur de terrain. Ces propos sont en parfaite adéquation avec le travail effectué, qui met en évidence principalement de réels problèmes de communications.