IDS115 : Outil de management pour l'ingénierie biomédicale 2022
Les projets ou stages publiés auxquels vous accédez sont des rapports d'étudiants et doivent être pris comme tels. Il peuvent donc comporter des imperfections ou des imprécisions que tout lecteur doit admettre et donc supporter. Il ont été réalisés pendant les périodes de formation et constituent avant-tout des travaux de compilation bibliographique, d'initiation et d'analyse sur des thématiques associées aux concepts, méthodes, outils et expériences sur les démarches qualité dans les organisations ou sur les technologies en santé.
Si, malgré nos précautions, vous avez des raisons de contester ce droit de diffusion libre, merci de nous en faire part (master@utc.fr), nous nous efforcerons d'y apporter une réponse rapide. L'objectif de la présentation des travaux sur le web est de permettre l'accès à l'information et d'augmenter ainsi la qualité des échanges professionnels.
Nous ne faisons aucun usage commercial des travaux de projet ou de stage publiés, par conséquent les citations des informations et l'emploi des outils mis à disposition sont totalement libres. Dans ce cas, nous vous demandons de respecter les règles d'éthique en citant explicitement et complètement vos sources bibliographiques.
Bonne lecture...
Auteurs





Contacts
- BLANPAIN Laurent : blanpain.laurent@orange.fr
- BOURJAC Mickaël : mbourjac04@gmail.com
- DEJENNE Benjamin : bdejenne@outlook.fr
- GABBAY Mylène : gabbaymylene@gmail.com
- MAMOUD Djiddi : mamoutdjiddimolly@gmail.com
Citation
A rappeler pour tout usage : L.BLANPAIN, M.BOURJAC, B.DEJENNE, M.GABBAY, D.MAMOUD, "Outil de management pour l'ingénierie Biomédicale : appropriation", Université de Technologie de Compiègne (France), Master Ingénierie de la Santé, Parcours Technologies Biomédicales et Territoires de Santé (TBTS), Mémoire de projet, janvier 2022, https://travaux.master.utc.fr/formations-master/ingenierie-de-la-sante/ids115 ; https://doi.org/10.34746/ee1j-3272
Article publié
Suite à ces travaux, un article a été publié : ID interne : 2022_02_idsap
Résumé
Les Guides des Bonnes Pratiques Biomédicales sont développés en France depuis 2002. Ils visent à aider les acteurs biomédicaux afin de contribuer à la qualité et à la sécurité des dispositifs médicaux. Ces équipements sont mis à disposition des soignants dans l'intérêt du patient. Les démarches et travaux collectifs ont été souvent supervisés par l'Université de Technologie de Compiègne, dans le cadre de recherches et d'enseignements notamment sur les parcours Masters en qualité et en ingénierie de la santé. Afin d'évaluer les bonnes pratiques biomédicales, un outil d’autodiagnostic a été développé et est disponible en téléchargement. Il est conçu à partir d'un tableur Excel. Dans ce mémoire, une révision de l’outil de 2013 a été effectuée afin qu’il soit davantage un outil de management en 49 processus explicités, plus accessible et rapide (moins d’une heure).
Mots clés : service biomédical, Guide des Bonnes Pratiques Biomédicales, outil autodiagnostic, outil management
Téléchargements


Mémoire Complet :
Outil de management pour l'ingénierie biomédicale 2022
Remerciements
Le groupe tient à remercier toutes les personnes qui ont contribué à la rédaction de ce mémoire d’intelligence méthodologique.
Tous nos remerciements sont adressés à notre suiveur pédagogique, Monsieur Gilbert Farges ainsi qu’à l’ensemble de l’équipe pédagogique de l’Université de Technologie de Compiègne. C’est grâce à leurs conseils que nos écrits se sont améliorés. Nous soulignons le temps consacré à notre projet et la pertinence de la guidance de M.Farges. Une entente s’est créée au fil des rendez-vous de travail entre le professeur et le groupe. Enfin, c’est grâce au guide dont il a été le rédacteur, que les clés du sondage ont pu être trouvées.
Les acteurs du monde biomédical ne sont pas en reste. En effet, il convient de les remercier pour avoir contribué à l’élaboration des différents guides et outils depuis plus de 20 ans. La lecture de l’ensemble de ces documents a permis de s’appuyer sur des bases solides pour mieux comprendre le sujet.
Nous tenons à témoigner toute notre reconnaissance aux professionnels contactés qui ont accepté de répondre à notre sondage. Les services biomédicaux sont très occupés et nous connaissons la difficulté à trouver du temps même pour quelques questions.
Nos remerciements vont également à nos camarades de promotion. Enfin, nous adressons un grand merci à nos familles pour leur soutien indéfectible, ainsi qu’à nos proches qui ont cru en nous dès le début de cette formation riche et enrichissante.
Abréviations
- AAMB : Association des Agents de Maintenance Biomédicales
- AFIB : Association Française des Ingénieurs Biomédicaux
- BP : Bonnes Pratiques
- BPM : Bonnes Pratiques de Management
- BPO : Bonnes Pratiques d'Organisation
- BPR : Bonnes Pratiques de Réalisation
- BPAC 6 : Bonnes Pratiques d'Activité Connexe 6
- CH : Centre Hospitalier
- CHU : Centre Hospitalier Universitaire
- CLCC : Centre de Lutte Contre le Cancer
- DOI : Digital Object Identifier
- EFQM : European Foundation for Quality Management
- ESPIC : Etablissement de Santé Privé d'Intérêt Collectif
- GBPIB : Guide des Bonnes Pratiques d'Ingénierie Biomédicale
- GHT : Groupement Hospitalier de Territoire
- HDMI : High Définition Multimédia Interface
- IBMH : Ingénieur Biomédical Hospitalier
- IRBM : Ingénierie et Recherche Biomédicale
- ISO : International Organisation for Standardisation
- MCO : Médecine Chirurgie Obstétrique
- MER : Manipulateur En Rédiologie
- RGPD : Règlement Général sur la Protection des Données
- SB : Services Biomédicaux
- SDIS : Service Départemental d'Incendie et de Secours
- TH : Technicien Hospitalier
- TSH : Technicien Supérieur Hospitalier
- URL : Uniform Resource Locator
- VGA : Video Graphic Array
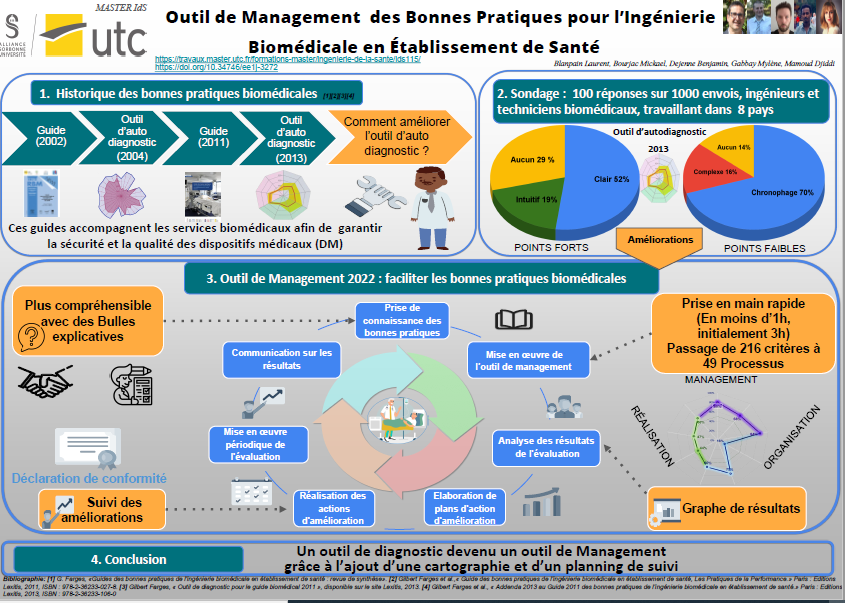
Chapitre 1 : Présentation et analyse de l'outil d'autodiagnostic
1.1 Contexte de création de l’outil
Soigner et prendre en charge les patients, telle est la raison d’être d’un établissement de santé. Les patients ont besoin de services performants pour répondre à leurs besoins en soins de santé.
Le service biomédical accompagne la prise en charge des patients à l’hôpital. C’est une fonction support qu’assurent les techniciens et les ingénieurs biomédicaux au quotidien. Afin d’évaluer le bon fonctionnement de leur secteur, ils doivent entrer dans une démarche qualité et réaliser périodiquement des autoévaluations contribuant à l’amélioration de leurs processus et méthodes de travail. Ce besoin d’autodiagnostic et de remise en question a été à l’origine de l’élaboration du guide des bonnes pratiques biomédicales à destination de ces professionnels.
La genèse du guide des bonnes pratiques biomédicales en établissement de santé est le fruit d’une réflexion menée en 2000 entre les professionnels [1]. Elle a pour but de prouver les capacités des services biomédicaux à garantir aux soignants des dispositifs médicaux fiables, utilisables en toute sécurité tout en respectant la réglementation [2].
Les difficultés majeures rencontrées par les acteurs sont la compréhension des exigences normatives et réussir à trouver le temps et les ressources nécessaires aux enregistrements associés à la certification qualité pour notamment répondre à la certification ISO 9001 [3].
Un sondage a été réalisé auprès de professionnels, afin de répertorier les missions des services biomédicaux, leur importance et leurs compétences. Après l’étude des résultats et un travail conséquent, un premier guide [4] prenant en compte les besoins des professionnels a été rédigé. Il s'articule en deux parties, les bonnes pratiques fonctionnelles et les bonnes pratiques opérationnelles.
Face à ce constat, les initiateurs du projet ont rédigé collectivement un ensemble de bonnes pratiques destinées aux acteurs biomédicaux à des fins de reconnaissance, mais surtout afin de faire un point sur la maîtrise de l’ensemble des activités professionnelles.
Pour élaborer ce guide, il fallait se placer dans une démarche d’amélioration continue afin de faire évoluer les pratiques et suivre ainsi les recommandations du guide des bonnes pratiques biomédicales.
1.2 Historique
Le secteur biomédical est un service support des unités de soins. En effet, il a un rôle transversal et c’est un prestataire chargé de la maintenance et de l’achat des dispositifs médicaux. Son objectif est de fournir un travail de qualité en faisant l’acquisition d’équipements qui satisfont les besoins des services. Par ailleurs, le maintien du parc en respectant les délais afin de ne pas entraver le bon fonctionnement de l’hôpital fait également partie de ses prérogatives dans le respect de la règlementation.
Pour ce faire, un premier guide des bonnes pratiques biomédicales a été mis en place en 2002 avec une structure simple constituée de bonnes pratiques fonctionnelles et de bonnes pratiques opérationnelles. Le but était de définir les missions et les objectifs à atteindre.
Il s’agissait de travailler sur des améliorations afin de garantir la réalisation de l’ensemble des activités liées à l’ingénierie biomédicale.
En 2004, un outil d’autodiagnostic [5] est créé permettant ainsi une auto-évaluation des services biomédicaux.
Entre 2002 et 2009, les retours d’expérience ont démontré les progrès accomplis mais aussi les évolutions qu’il serait intéressant de prendre en compte.
En 2011, le second guide des bonnes pratiques de l'ingénierie biomédicale en établissement de santé parut [6]. Il était plus simple et accessible car il comprenait moins de processus et moins de bonnes pratiques. Cela permettait de se concentrer sur l’essentiel des missions cœur de métier.
Ce dernier guide permet des correspondances directes avec les référentiels qualité internationaux suivants :
- ISO 9001 (Système de management de la qualité - Exigence) [7]
- ISO 9004 (Management de la qualité - Qualité d’un organisme - Lignes directives pour obtenir des performances durables) [8]
- Modèle d’Excellence de l’European Foundation for Quality Management (EFQM) [9]
Ce guide prend en compte également les activités connexes comme la radioprotection.
Enfin, pour évaluer le niveau de respect des bonnes pratiques, un outil d’autodiagnostic a été mis en place (en association avec l’Addenda en 2013 [10]) à partir d’un tableur Excel semi-automatique avec un enjeu majeur : garantir la qualité et la sécurité des dispositifs médicaux.
1.3 Problématique
La problématique s’articule autour du service biomédical et consiste à comprendre si l’outil d’autodiagnostic est bien utilisé par les acteurs biomédicaux. Il s’agit donc de proposer des améliorations pour en faciliter la fréquence d’utilisation et le bon usage. Pour ce faire, une reformulation sous forme de questionnement clairement défini semble indispensable. C’est la problématique suivante qui a été retenue : Est-il nécessaire d'améliorer l’outil d’autodiagnostic pour le Guide des Bonnes Pratiques d’Ingénierie Biomédicale ?
1.4 Enjeux pour le service biomédical
Figure 1 : Des bonnes pratiques au patient... (source : slidesgo.com & auteurs)
Le décret n°2016-524 du 27 avril 2016 [11] encadre la création des GHT, et vient légiférer sur la mutualisation des moyens et des ressources. Ce décret a pour but de proposer une offre de soins équivalente à tous les citoyens du territoire et diminuer, voire faire disparaître les territoires dépourvus de structures de santé, dits “déserts médicaux”.
Le service biomédical intervient en tant que service support auprès des soignants. De ce fait, il participe indirectement au parcours de soins et il est donc aussi soumis à l’application du décret cité précédemment, incluant la mutualisation de l’achat des dispositifs médicaux et leur maintenance (figure 1).
Les services biomédicaux, pour certains, dans leurs pratiques quotidiennes avaient pour habitude de communiquer entre eux et mutualiser leurs équipements. Il était question d’échanger sur leurs pratiques et de partager leurs modes opératoires.
D’autres services biomédicaux avaient peu ou pas d’échanges autour de pratiques communes avec les autres établissements. Il arrivait que les techniciens échangent durant des formations organisées par des fournisseurs, ou des rencontres comme l’Association Française des Ingénieurs Biomédicaux (AFIB) ou l’Association des Agents de Maintenance Biomédicale (AAMB). Jusqu’à présent, les méthodes de travail et de fonctionnement en interne n’étaient pas harmonisées.
Afin de standardiser les compétences et les moyens, il semble judicieux d’utiliser également l’outil en “benchmarking” afin d’évaluer les points forts et les points faibles de chacun des services biomédicaux. Le but est d’améliorer la qualité de prise en charge des dispositifs médicaux au sein des établissements de santé d’un même GHT, tout en intégrant les activités connexes propres à chacun des différents services.
1.5 Objectifs
L’objectif de l’outil d’autodiagnostic est d’évaluer les pratiques biomédicales au fil du temps. En effet, les professionnels du biomédical sont au service des unités de soins et indirectement au service du patient. Ils doivent répondre aux besoins en maintenance corrective et préventive afin de fournir des équipements fonctionnels (achats biomédicaux).
C’est en s'autoévaluant périodiquement, grâce à l’outil d’autodiagnostic, que les services biomédicaux mesurent leurs pratiques et les améliorent. Cela contribue à créer un climat de confiance mutuelle.
Cet outil d’autodiagnostic contribue donc à démontrer la maîtrise des pratiques biomédicales, les lacunes à combler et les compétences déjà valorisées, au bénéfice des soignants. L’implication du biomédical dans le parcours de soins des patients est aussi démontrée par l’utilisation de cet outil qui a vocation à ce que les professionnels fassent toujours mieux.
C’est grâce à la qualité des prestations biomédicales que d’une part, les demandes des soignants sont satisfaites et que d’autre part, les patients bénéficient d’une bonne prise en charge. Les missions du biomédical, si elles sont remplies et évaluées dans une démarche d’amélioration continue, contribuent à des soins adaptés et de qualité pour les patients.
De fait, cet outil doit être performant et donc démontrer son efficacité, son efficience et satisfaire les acteurs biomédicaux par la démonstration de la qualité perçue.
Chapitre 2 : Sondage sur l'outil d'autodiagnostic pour les professionnels biomédicaux
2.1 Contexte
Un sondage a été diffusé afin de recueillir un maximum de retours de la part des services biomédicaux à propos de l’outil d’autodiagnostic et de son utilisation.
Le sondage est un outil efficace pour effectuer par la suite des statistiques fondées sur des chiffres réels et établir les premiers constats afin de modifier l’outil. Il a été envoyé à plus de 1000 professionnels afin d'obtenir a minima environ 10% de retours de la part des acteurs biomédicaux. Cela permet d’avoir un échantillon représentatif.
Les questions essentielles du questionnaire sont : la qualité des répondants, la connaissance et la fréquence d’utilisation de l’outil ainsi que les propositions d’amélioration de cet outil par les utilisateurs.
L'outil d'autodiagnostic créé dans la continuité du guide des bonnes pratiques biomédicales de 2011 est destiné aux ingénieurs et aux techniciens biomédicaux qui sont les utilisateurs finaux.
Un sondage auprès des professionnels a donc été réalisé afin d’avoir un retour d’expérience sur l’utilisation de l’outil d’autodiagnostic. En effet, un état des lieux à partir de l’analyse objective des pratiques dans les services biomédicaux s'avérait nécessaire pour orienter le travail et proposer des améliorations.
A la suite de cette enquête et en fonction des résultats obtenus, un outil amélioré a été proposé à la communauté biomédicale. Ces éléments rendent possible la valorisation des métiers (techniciens, ingénieurs) du secteur biomédical dans une démarche d'amélioration continue.
Dans un premier temps, le choix des différentes questions est explicité puis les réponses répertoriées. Dans un second temps, les axes d’amélioration sont dégagés et des propositions de modifications de l’outil en corrélation avec les attentes des répondants seront faites. Enfin, les risques liés au sondage et les alternatives pour les éviter sont développées afin de réaliser une analyse globale objective de ce travail.
2.2 Description du sondage
Ce sondage a l'ambition d'aider les services biomédicaux à valoriser et développer leurs Bonnes Pratiques. Il a pour objectif de mesurer l’utilisation de l’outil d’autodiagnostic au sein des services biomédicaux et de connaître sa fréquence d’utilisation, ainsi que de vérifier la nécessité d'améliorer l'outil auprès des utilisateurs. Satisfaire leurs besoins afin d’en faire un outil incontournable et primordial dans l’amélioration des Bonnes Pratiques Biomédicales.
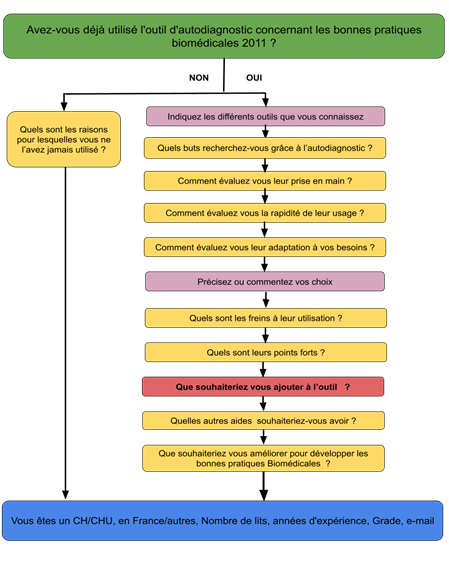
Le questionnaire comporte 13 étapes qui sont développées au cours de la description (figure 2) :
Url du sondage :
Figure 2 : Logigramme (source : Auteurs)
Depuis sa création, le guide et l’outil d’autodiagnostic ont évolué grâce au travail des ingénieurs et des techniciens biomédicaux. Grâce aux enseignants et aux étudiants de l’UTC, qu'un arrêt sur image afin de dresser des bilans périodiques et faire progresser les pratiques biomédicales a été réalisé. Un retour d’expérience de près de 20 ans autour des bonnes pratiques est attendu.
Le travail est dans la continuité des étudiants précédents dans le but de faire évoluer l’outil actuel en tenant compte des réponses des professionnels. Le sondage permet de déterminer les points à améliorer dans l’outil d’autodiagnostic afin de permettre un gain concret et rapide pour les services biomédicaux. L’accessibilité, la compréhension et la rapidité de l’outil sont au centre des préoccupations. Ces points feront partie du cahier des charges de l’amélioration de ce nouvel outil, en complément des évolutions du métier et des pratiques au regard des nouveaux règlements et certifications.
2.3 Risques sur le sondage : Options et Alternatives
Une analyse est réalisée dans le cadre d’un processus d'évaluation des risques. C’est une action nécessaire inhérente au projet et qui va permettre de répertorier les risques pour mieux les appréhender. L’objectif final consiste à proposer des alternatives qui diminuent ou éliminent le risque afin de mener à bien ce travail.
C’est le résultat du sondage qui va permettre d'abord d’avoir un retour du terrain et ensuite d’orienter les améliorations ou modifications à faire sur l’outil d’Autodiagnostic du Guide des Bonnes Pratiques. Il faut s'interroger sur la question suivante : les données récoltées sont-elles fiables ? Le risque de faire une analyse biaisée est à anticiper. Voici les risques identifiés et les alternatives proposées pour les éviter.
- Obtenir une mauvaise représentativité
Pour un sondage, il convient tout d'abord de se demander si l’échantillon est représentatif de la population. Ici, l’échantillon représente-t-il bien la population des acteurs du secteur biomédical en France notamment ? La marge d’erreur, également appelée intervalle de confiance, indique dans quelle mesure les résultats du sondage sont susceptibles de refléter l’opinion de la population globale.
Figure 3 : Calcul de la marge d'erreur (source : surveymonkey.com)
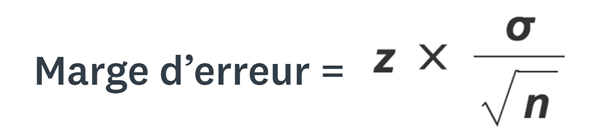
n = taille de l’échantillon • σ = écart-type de la population • z = z-score
Figure 4 : Niveau de confiance et z-score (source : surveymonkey.com)
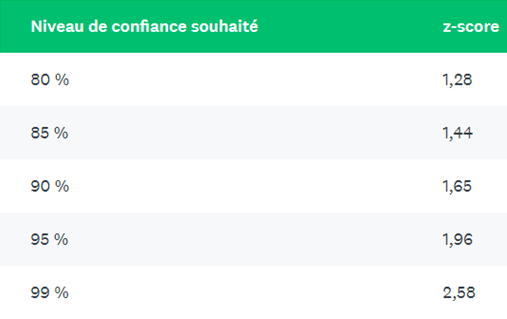
→ Il faut calculer l’écart-type de la population (σ) et la taille de l’échantillon (n) = 100.
→ Il faut diviser l’écart-type de la population par la racine carrée de la taille de l'échantillon
→ Enfin il faut multiplier le résultat par la valeur z-score correspondant au niveau de confiance souhaité : dans le cas suivant prendre z=95% (figure 4)
Un résultat de 10% est obtenu, ce qui correspond à une marge d'erreur (figure 3) relativement basse, cela conforte ainsi la représentativité et la confiance des résultats obtenus lors du sondage.
Source : https://fr.surveymonkey.com/mp/margin-of-error-calculator/
Le sondage a été envoyé à plus de 1000 professionnels. La majorité des répondants était ingénieur et/ou responsable de service.
Qu’en est-il des techniciens ? Leurs avis sont-ils différents ?
Il a donc été décidé d’ajouter une liste de techniciens biomédicaux au réseau professionnel principalement afin d’avoir une meilleure représentativité de la population.
Avoir le plus grand nombre d’acteurs du monde biomédical était bien entendu le plus important.
On a pu s’apercevoir qu’une partie des adresses e-mails étaient obsolètes. Il se peut que les personnes soient parties en retraite ou en mutation. La mise à jour des contacts est un travail quotidien pour avoir des réponses.
- Poser trop de questions
Lors de l’élaboration du sondage, une balance des risques (figure 5) a été effectuée entre le risque de n’avoir pas suffisamment de questions et donc pas assez de réponses précises, et le risque de faire un questionnaire trop long avec le risque que le répondant s’arrête en cours de route. Il a été décidé de proposer 13 étapes, afin d’avoir la bonne proportion entre le nombre de questions et le temps consacré.
Figure 5 : Illustration balance (source : Auteurs)
- Poser les mauvaises questions
Il faut bien réfléchir et ne retenir que les questions les plus pertinentes pour obtenir des réponses utiles à l’amélioration de l’outil et prendre l’avis des utilisateurs.
- Obtenir des réponses qui ne sont pas sincères
Il s'agit de vérifier que la réponse est sincère et non biaisée. En effet, on constate que la réponse peut être différente quand elle n’est pas anonyme.
Le choix a été fait de répondre au sondage sans décliner son identité et son e-mail. En effet, les champs ne sont pas à remplir obligatoirement pour envoyer le questionnaire.
De plus, la sincérité de la réponse peut être discutable en fonction de l’interlocuteur qui envoie le sondage. On peut imaginer que le répondant fournisse une réponse moins objective, orientée pour satisfaire l’expéditeur du questionnaire.
Pour diminuer ce risque, d’autres questionnaires ont été envoyés en parallèle via le réseau des professionnels et au sein de la promotion d’étudiants.
Pour finir, il est à noter que le répondant lui-même, parfois ancien élève de Master ou assistant ingénieur à l’UTC a peut-être travaillé sur le guide des bonnes pratiques. De ce fait, il pourra manquer d’objectivité sur son propre travail.
Pour diminuer ce risque, le questionnaire a été adressé à des techniciens en s’assurant préalablement qu’ils n’avaient jamais étudié à l’UTC.
- Faire une mauvaise interprétation
La méthodologie a été longuement discutée afin de déterminer ce qui était pertinent de demander et révélateur à propos de l’outil. Les expériences de chacun ont été croisées et des brainstormings ont eu lieu pour proposer des idées afin de diminuer le risque de se tromper de méthodologie.
Une bonne interprétation des résultats passe nécessairement par la solidité de la méthode d’analyse. L’enthousiasme de l’équipe peut nous amener à valider certains axes sans avoir observé l’ensemble des résultats.
C’est pour cela par exemple qu’une analyse du “non” s'intéressant aux individus n’ayant pas utilisé le guide 2011 a été réalisée pour prendre en compte ces réponses particulières qui en apparence paraissent inintéressantes et inexploitables.
Par la suite, une analyse du “oui” sur la même question a été réalisée afin de faire un focus sur l'ensemble des réponses des acteurs connaissant le Guide 2011.
Enfin, les différentes réponses par rapport au grade et aussi à la taille de l'établissement ont été évaluées et analysées. Individuellement, les réponses ne sont pas toutes pertinentes, par contre quand elles sont croisées, elles le sont davantage.
2.4 Analyse du sondage
L'analyse suivante comporte 4 parties :
- La définition du périmètre des professionnels biomédicaux ayant répondu à ce sondage.
- Les principaux avantages de l'utilisation de l'outil d'autodiagnostic.
- Les principaux inconvénients liés à l'utilisation de l'outil d'autodiagnostic.
- Les principales améliorations proposées.
2.4.1 Périmètre du sondage : public interrogé
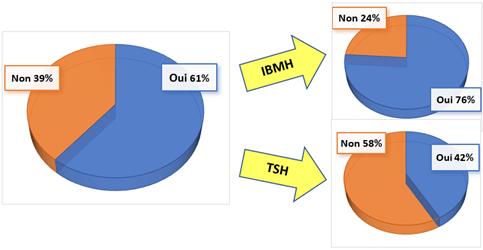
Le sondage a été envoyé par mail à environ 1000 acteurs biomédicaux. 10 % d’entre eux environ ont répondu. Après analyse, la majorité des personnes sont des Ingénieurs Biomédicaux (53%), ainsi que des Techniciens Supérieurs Hospitaliers (38%). Les 9% restants se répartissent entre les professions suivantes : Directeur, Technicien Hospitalier, Manipulateur en Radiologie et Chef de Service. Il est à noter que 2/3 des répondants ont une expérience de plus de 10 ans au sein d’un service biomédical, et que 90% d’entre eux travaillent en France.
Au niveau des établissements, plus de la moitié des personnes ayant répondu à ce sondage se situe dans un CH (52%), 30% se situe dans un CHU, 15% se trouve dans des établissements privés (CLCC, ESPIC, Hôpital privé à but lucratif, etc…) et les 3% restants dans d’autres structures. Il est à noter que 90% de l’ensemble de ces structures ont un nombre de lits MCO supérieur à 100. 61% des personnes qui ont répondu à ce sondage ont déjà utilisé l’outil d’autodiagnostic (figure 6). Parmi elles, plus de 80% ont déjà utilisé l’outil d’autodiagnostic 2013.
Figure 6 : Utilisation de l'outil et qualité des répondants (source : Auteurs)
Il est à noter qu'à l'issue des travaux, le sondage n’étant pas fermé, le nombre de répondants a continué d'augmenter faiblement, ce qui a conforté l’analyse.
2.4.2 Les points forts de l'outil d'autodiagnostic
Lors de la lecture des résultats, il s’avère que l’outil d’autodiagnostic est principalement utilisé par les Ingénieurs Biomédicaux (76%). Il est probable que cet outil contribue fortement au management d’un service biomédical et à l’amélioration de ses activités.
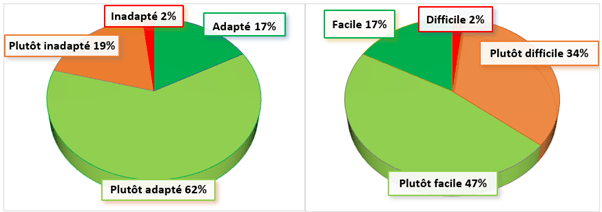
L’ensemble des personnes ayant répondu oui, trouve l’outil plutôt adapté (79%) et une majorité trouve la prise en main plutôt facile (64%). (figure 7)
Figure 7 : les avantages de l'outil d'autodiagnostic (source : Auteurs)
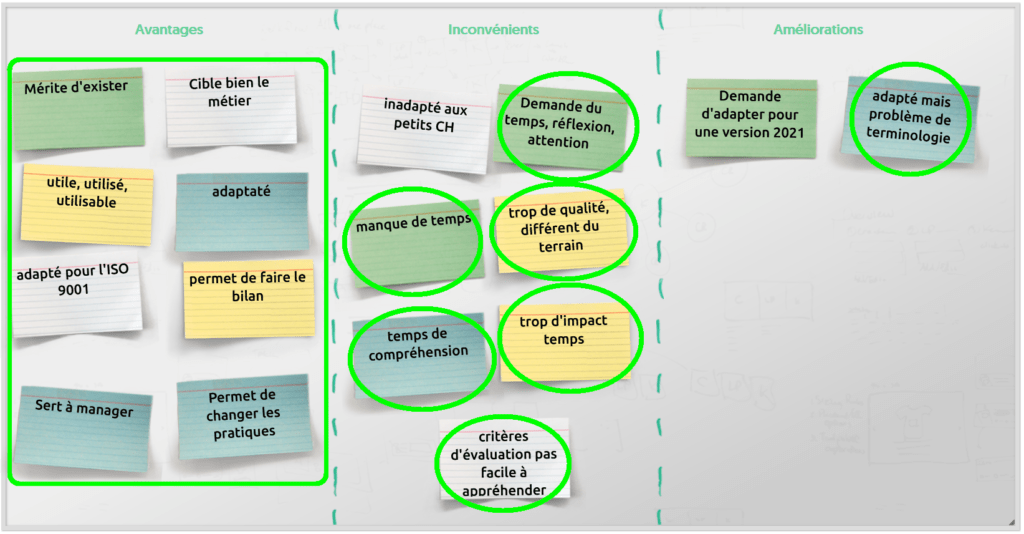
Les buts recherchés par l’outil d’autodiagnostic ont été listés et classés par type. Il en ressort que l’outil est utilisé à des fins d’évaluation, d’amélioration, de certification. Il permet également d’exprimer des enjeux au niveau du service biomédical et des processus. On retiendra également parmi les avantages exprimés lors des questions ouvertes (figure 8) que l’outil a le mérite d’exister, tout en ciblant bien le métier, qu’il est utile, utilisable, utilisé, et est adapté (en particulier pour l’ISO 9001). Il sert à manager. Il permet également de faire un bilan du service, ainsi que d’accompagner vers de nouvelles pratiques.
Figure 8 : Brainstorming sur les réponses ouvertes du sondage (source : Auteurs)
2.4.3 Les axes d'amélioration de l'outil d'autodiagnostic
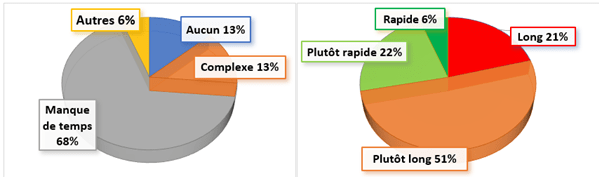
L’inconvénient principal lié à l’utilisation, exprimé par les personnes répondant oui, est le manque de temps (68%). Par ailleurs, plus de la moitié des utilisateurs juge l'outil chronophage (figure 9). Lors des questions à réponses ouvertes, il a été clairement exprimé à plusieurs reprises que le temps vient à manquer pour remplir l’outil d’autodiagnostic (figure 8). Par ailleurs, la compréhension des items de l’outil et la terminologie ne seraient pas adaptées aux acteurs de terrain.
Figure 9 : les freins liés à l'utilisation de l'outil d'autodiagnostic (source : Auteurs)
D’autre part, pour les professionnels ayant répondu non (figure 10), la majorité d’entre eux n’a jamais entendu parler de l’outil d’autodiagnostic (en particulier les TSH). C'est pourquoi il est nécessaire de communiquer sur l'outil auprès de ces professionnels.
Figure 10 : les raisons de la non-utilisation de l'outil d'autodiagnostic (source : Auteurs)
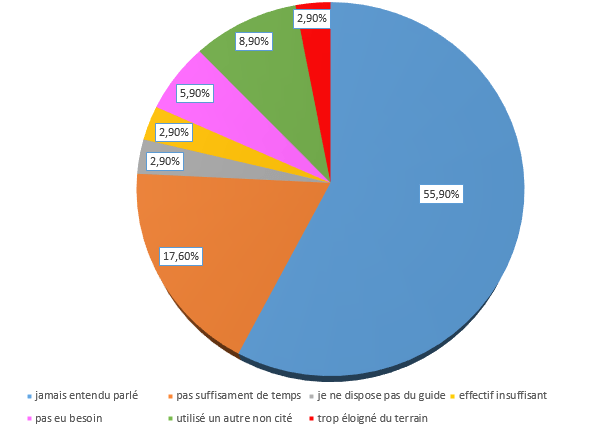
A la vue de ce diagramme, il faudrait améliorer la connaissance de l'outil en le promouvant afin de diminuer le pourcentage de personnes qui n'en ont jamais entendu parler. Par ailleurs, il faudrait rendre l'outil moins long à compléter pour faire gagner du temps aux équipes.
2.4.4 Les améliorations à réaliser sur l'outil 2013
Il est difficile de libérer du temps aux professionnels biomédicaux. Néanmoins, afin de rendre l’outil plus rapide et intelligible, un outil plus adapté a été proposé.
Cette analyse met en évidence que la moitié des acteurs biomédicaux souhaite que l’outil permette une meilleure compréhension des critères (figure 11). Lors des questions ouvertes, d’autres souhaits sont également à prendre en compte dans les nouvelles pratiques biomédicales, notamment la sécurité informatique et le développement durable partiellement traité dans la pratique 31 de l’autodiagnostic v2013 intitulée “Ressources naturelles et protection de l’environnement”.
Figure 11 : Les améliorations souhaitées sur l'outil 2013 (source : Auteurs)
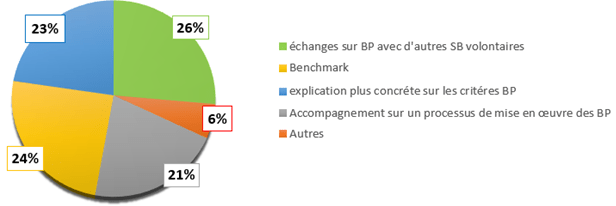
Après analyse complète du sondage, les 3 principaux axes prioritaires dégagés pour créer le nouvel outil d’autodiagnostic 2022 sont les suivants :
- Améliorer la compréhension de l’outil
- Ajouter/modifier des processus demandés
- Retirer les critères pour plus de rapidité
Les évaluations via l’outil de diagnostic pourront être partagées entre les différents services biomédicaux afin de réaliser un benchmarking, et améliorer les pratiques de chacun. Pour le benchmarking, les utilisateurs échangeront leurs résultats afin d'améliorer leurs pratiques réciproquement et réaliser leur autoévaluation selon l'ISO 17050.
Chapitre 3 : Outil de management en ingénierie biomédicale
Suite aux corrections, les axes d'amélioration sont maintenant développés dans l’outil. L’objectif est de rendre cet outil accessible et plus clair pour les personnels biomédicaux. Les modifications de l'outil ont permis sa simplification, grâce à de bonnes capacités d'inférence.
3.1 Les travaux précédents
L’outil reprend les travaux des étudiants précédents de l’Université de Technologie de Compiègne (IDS 035 “Ingénierie biomédicale au sein d’un GHT en France : appropriation” [12] et IDS 072 “Le management du risque des dispositifs médicaux selon la norme NFS 99-172 : 2017” [13]) en s'appuyant sur les divers autodiagnostics déjà élaborés, notamment le fichier Excel de l’outil d’autodiagnostic du guide Biomédical 2011 ainsi que le travail sur les activités connexes. Ces travaux ont permis s'appuyer sur un premier résultat et de le perfectionner pour en faire un outil encore plus accessible aux professionnels du secteur biomédical, notamment pour les techniciens biomédicaux.
3.2 Les axes d'amélioration de l'outil
3.2.1 Gain de temps : l'essentiel en 49 processus
Afin d’aller à l’essentiel et de proposer un outil performant, un travail a été effectué sur les 48 processus plutôt que sur les 213 critères. Par ailleurs, la notion de manque de temps est souvent revenue dans le sondage. L’un des premiers objectifs était donc de pouvoir réaliser l’autodiagnostic en moins d’une heure. Il a donc été décidé de retirer les critères pour ne conserver que l'essentiel : les processus. Les 48 processus sont expliqués dans l’outil d’autodiagnostic proposé sous format Excel.
3.2.2 Améliorer la compréhension de l'outil : faciliter l'approche du technicien
Suite au sondage, un des principaux objectifs était d’apporter la vision “terrain” des acteurs biomédicaux. L’outil d’autodiagnostic comporte parfois des notions complexes à comprendre pour les acteurs en général et plus particulièrement pour les techniciens. La solution étudiée a été de rajouter des “bulles informatives” qui rendent l’outil plus compréhensible et proposent des exemples concrets pour mieux appréhender les processus (figure 12). En effet, suite aux retours des acteurs biomédicaux via le sondage, l’outil est déjà jugé assez long à utiliser, la facilité d’accès était l’un des axes d’amélioration. L'autre était de le rendre plus accessible en particulier pour les techniciens biomédicaux afin qu’ils évaluent aussi leur pratique, et élargir ainsi la connaissance de l’outil à un plus large public de professionnels.
Figure 12 : Bulles informatives (source : Auteurs)

3.2.3 Modification / Ajout de processus
L’outil est amélioré afin d’inclure des domaines novateurs au sein du biomédical. En effet, la notion d’environnement manquait de concret et il a fallu la développer. Le recyclage était déjà explicité dans l’ancienne version de l’outil. La notion de développement durable a remplacé la notion d’environnement qui était plus subjective et abstraite. En effet, depuis le décret n°2015-1738 du 24 décembre 2015 [14], les établissements publics employant plus de 250 salariés doivent effectuer un bilan d’émission de gaz à effet de serre. Par ailleurs, c’est un enjeu sociétal dont le but est de très fortement diminuer les émissions de gaz à effet de serre à l’horizon 2050 [15]. Enfin, la responsabilité du biomédical est engagée par exemple avec l’obligation de déclarer les effluents provenant des activités techniques non hospitalières (Entretien, Cuisine, Garage…) [16] ou encore en réduisant les rejets de résidus de médicaments dans l’environnement (par exemple sur les respirateurs d’anesthésie avec l’optimisation des gaz halogénés) [17].
Par ailleurs, le processus sur la sécurité informatique a été introduit, c’est une notion omniprésente aujourd’hui notamment avec la sécurisation des systèmes informatiques et la protection des données (RGPD) [18]. De plus, c’est le secteur biomédical qui a la responsabilité des logiciels reliés à des équipements biomédicaux, leur gestion et leur utilisation (Nouveau règlement européen 2017/745 [19]). C’est donc une thématique nouvelle qui fait son apparition dans l’outil et dont il faudra mesurer les performances au fil du temps. Ce nouvel outil porte le nombre de processus de 48 à 49.
3.2.4 Un outil de management
Au-delà d’un simple outil d’autodiagnostic, le fichier Excel devient un outil de Management, car il permet de déterminer les axes prioritaires et les améliorations associées pour manager la performance.
Il est destiné aussi bien aux ingénieurs biomédicaux qu’aux techniciens afin d’évaluer leurs pratiques, les suivre et les valoriser auprès de leur direction. Cet outil est plus attractif et il intègre les pratiques quotidiennes d'un service biomédical. C’est un outil visuel, clair et compréhensible qui permet de montrer les gains concrets pour le service.
3.3 Description des onglets : pour une utilisation facilitée de l'outil de management
Plusieurs onglets forment l’outil de management :
Avant-propos :
-Dans tous les onglets de l’outil, les cases blanches écrites en bleu peuvent être modifiées par l’utilisateur. Certaines cases demandent l’inscription de données.
Pour d’autres cases, cliquer dessus fera apparaître une liste déroulante (figure 13) afin de visualiser les choix possibles :
Figure 13 : Liste déroulante sur le choix de véracité (source : Auteurs)

-Lorsque vous passez le curseur de la souris sur les cases avec un triangle rouge (figure 14), un commentaire contenant une information ou une aide, s’affiche permettant d’aider l’utilisateur :
Figure 14 : Bulle informative (source : Auteurs)
-Lorsque vous cliquez sur certaines cases, une note (figure 15) contenant une information ou une aide, s’affiche permettant d’aider l’utilisateur :
Figure 15 : Qualité du répondant (source : Auteurs)
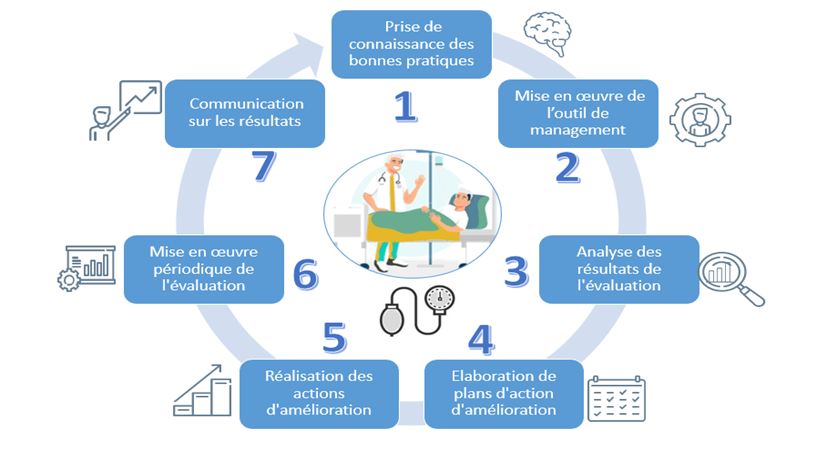
1. Le premier onglet est un mode d’emploi rapide, il permet la prise de connaissance de l’outil. Il permet d’expliquer clairement la raison d’être et le fonctionnement de ce dernier. Il permet également une présentation des échelles d’évaluations en véracité, en maturité, ainsi que le taux de l’indicateur de performance, et la possibilité de réglage de ceux-ci. Ils seront utiles pour l’utilisation des onglets des bonnes pratiques de management, d’organisation et de réalisation, ainsi que pour l’onglet des performances.
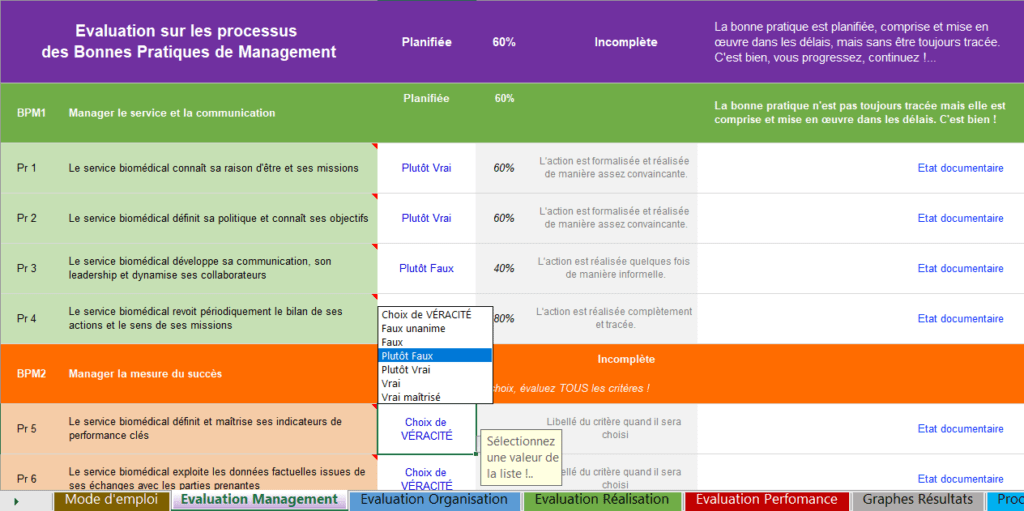
2. Le deuxième onglet traite de l’évaluation des bonnes pratiques de management (BPM). Il présente les processus à évaluer (figure 16) en version simplifiée. La maturité des processus est calculée automatiquement. Les évaluations faites peuvent être justifiées grâce à la possibilité de fournir les éléments de preuves. L’onglet BPM peut être traité indépendamment des onglets BPO et BPR.
Figure 16 : Évaluation du critère de véracité (source : Auteurs)
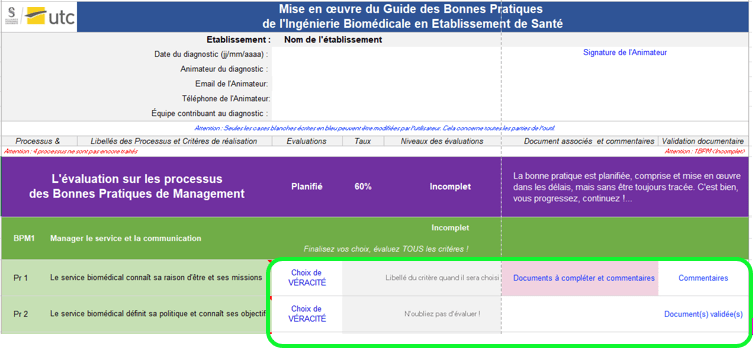
Évaluez la véracité du critère, et saisissez les preuves et commentaires associées.
3. Le troisième onglet permet l’évaluation des bonnes pratiques d’organisation (BPO), il est identique à l’onglet des bonnes pratiques de management et propose les mêmes items. L’onglet BPO peut être traité indépendamment des onglets BPM et BPR.
4. Le quatrième onglet permet l’évaluation des bonnes pratiques de réalisation (BPR), il est identique à l’onglet des bonnes pratiques de management et propose les mêmes items. L’onglet BPR peut être traité indépendamment des onglets BPO et BPM.
5. Le cinquième onglet permet l’évaluation de la performance à travers l’efficience, l’efficacité et la qualité perçue. L’évaluation se fait de façon identique à la BPM, BPO et BPR.
6. Le sixième onglet, “graphes résultats”, permet de visualiser les résultats des évaluations des BPM, BPO, BPR, et l’évaluation des performances. Sont présents également, des histogrammes des choix de véracité, ainsi qu’un graphe radar reprenant l’ensemble des 9 Bonnes Pratiques. Dans ce même onglet, est proposée la rédaction du plan d’améliorations prioritaires.
7. L’onglet Processus de mise en œuvre permet de visualiser la cartographie (figure 17) où sont répertoriés l’ensemble des activités. Il permet également d’effectuer les choix pour élaborer le planning de suivi du plan d’améliorations prioritaires.
Figure 17 : cartographie des processus nécessaires à la mise en œuvre des bonnes pratiques (source : Auteurs)

8. L’onglet planning de suivi définit le pilote et les étapes du processus (figure 18). Il permet d’informer et de suivre l’avancement des axes prioritaires d’amélioration.
Figure 18 : Listes déroulantes pour le responsable de l'objectif et de l'état d'avancement par processus (source : Auteurs)
Une liste déroulante apparaît lorsque le processus concerné est choisi, le responsable de l’objectif, et l’état d’avancement de chacun des objectifs. Ces menus sont automatiquement générés à partir des listes correspondantes dans l’onglet Processus de mise en œuvre.
9. Il est possible d’effectuer l’auto-déclaration ISO 17050 (norme internationale de déclaration de conformité) [20] [21] valorisant les résultats probants de l’équipe biomédicale et de capitaliser sur les succès petits ou grands.
Exemple d'un diagnostic sur l'évaluation des Bonnes Pratiques de Management :
La première étape de l’autoévaluation consiste à évaluer chacun des 49 processus de l’outil (figure 19) en effectuant les choix de véracité. Ici, les bonnes pratiques de management ont été évaluées.
Figure 19 : Exemple d’autoévaluation des processus (source : Auteurs)
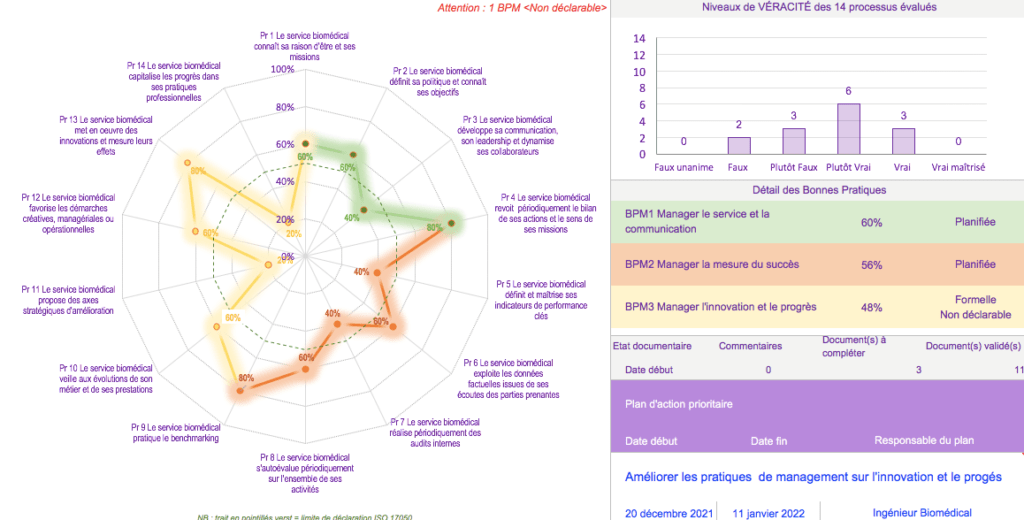
La deuxième étape consiste en la lecture et la compréhension des graphes radar (figure 20). Ils permettent d’identifier les processus qui restent à améliorer grâce aux pourcentages de réussite. Ces résultats sont en corrélation avec les pratiques professionnelles du service biomédical. Ici, les processus 3, 5 et 7 sont à améliorer car leur pourcentage est inférieur à 50% de réussite (taux de référence).
L’histogramme résume les niveaux de véracité des processus ainsi que les plans d’actions qui pourraient être mis en œuvre et suivis par un responsable.
Figure 20 : Exemple de résultats d’une évaluation des bonnes pratiques de management (Source : Auteurs)
La troisième étape consiste à la mise en œuvre de plans d’actions à l’aide de plannings de suivi concernant les processus à améliorer dont voici l’exemple ci-dessous (figure 21).
Figure 21 : Exemple d’un planning de suivi (Source : Auteurs)
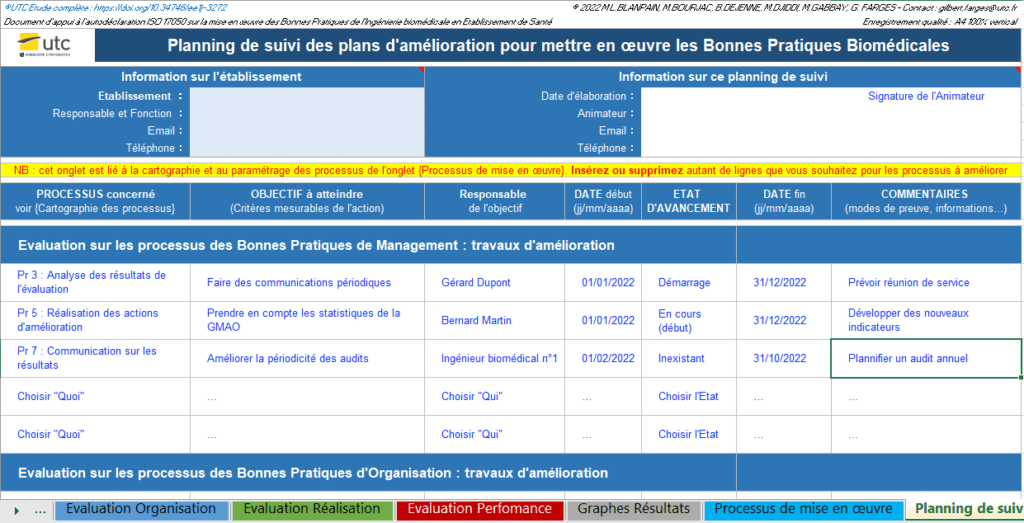
1 / Processus 3 :
Résultat 40% : le service biomédical développe sa communication, son leadership et dynamise sa communication.
Constat : il manque des réunions d’information régulières pour les équipes.
Action d’amélioration : engagement du service à faire des communications périodiques en planifiant des réunions de services
Responsable de l’action : Gérard Dupont.
2/ Processus 5 :
Résultat 40% : le service biomédical définit et maitrise ses indicateurs de performance clés.
Constat : les statistiques sur la GMAO ne font pas l’objet d’un suivi régulier par les équipes.
Action d’amélioration : prise en compte des statistiques de la GMAO et intégration d’indicateurs de performance. De nouveaux indicateurs seront développés afin d’aider le service.
Responsable de l’action : Bernard Martin.
3/ Processus 7 :
Résultat 40% : le service biomédical réalise périodiquement des audits internes.
Constat : jusqu’à présent les audits internes étaient réalisés uniquement en cas d’inspections. Aucun audit interne n’était planifié de façon régulière. Le service biomédical ne s’inscrivait donc pas dans un processus d’autoévaluation ni de démarche qualité.
Action d’amélioration : Améliorer la périodicité des audits internes et prévoir un audit annuel.
Responsable de l’action : ingénieur biomédical n°1.
Conclusion
Au début de l’étude, la problématique était de comprendre s’il était nécessaire ou non de modifier l’outil d’autodiagnostic afin d’en proposer une version améliorée aux utilisateurs. Pour ce faire, un sondage a été transmis à plus de 1000 professionnels biomédicaux afin de collecter leurs avis et leurs suggestions pour améliorer l’outil d’autodiagnostic de 2013.
L’analyse met en évidence que l’outil est trop long à compléter et la compréhension des processus trop complexe. L’autodiagnostic proposé se concentre sur l’essentiel au travers de 49 processus avec des bulles informatives pour une meilleure compréhension.
Le processus sur l'écologie, déjà partiellement explicité dans l’outil d'autodiagnostic issu du guide des bonnes pratiques biomédicales 2011, a été modifié en processus sur le développement durable. Cela a permis de répondre au souhait des professionnels de voir apparaître ce nouvel item. Concernant la sécurité informatique, ce nouveau processus a été ajouté car le secteur biomédical est responsable de la sécurité des logiciels des dispositifs médicaux. Cela porte le nombre de processus à 49.
In fine, cet outil n'est plus un simple outil de diagnostic mais un outil de management incluant une cartographie des processus et un planning de suivi. Il inclut les pratiques quotidiennes biomédicales et leurs améliorations afin de s’engager dans une démarche qualité. Cet outil est plus accessible, plus rapide et plus attractif pour les utilisateurs. Les graphes radar obtenus à l’issue des évaluations permettent de visualiser les réussites et les axes dans lesquels se perfectionner en déroulant un plan d’actions. Par ailleurs, une auto déclaration en lien avec l’ISO 17050 est possible et permet l’échange et la standardisation de pratiques entre professionnels biomédicaux, tout particulièrement au sein d'un GHT.
Le futur de ce projet est de s'orienter vers une publication dans les revues professionnelles de l'AAMB et de IRBM News. Cela permettra aux futurs étudiants de poursuivre le travail engagé afin d'intégrer les prochaines réglementations, dans une démarche d'amélioration continue.