IDS205 - Application de la méthode 5S en Ingénierie Biomédicale
Les projets ou stages publiés auxquels vous accédez sont des rapports d'étudiants et doivent être pris comme tels. Il peuvent donc comporter des imperfections ou des imprécisions que tout lecteur doit admettre et donc supporter. Il ont été réalisés pendant les périodes de formation et constituent avant-tout des travaux de compilation bibliographique, d'initiation et d'analyse sur des thématiques associées aux concepts, méthodes, outils et expériences sur les démarches qualité dans les organisations ou sur les technologies en santé.
Si, malgré nos précautions, vous avez des raisons de contester ce droit de diffusion libre, merci de nous en faire part (master@utc.fr), nous nous efforcerons d'y apporter une réponse rapide. L'objectif de la présentation des travaux sur le web est de permettre l'accès à l'information et d'augmenter ainsi la qualité des échanges professionnels.
Nous ne faisons aucun usage commercial des travaux de projet ou de stage publiés, par conséquent les citations des informations et l'emploi des outils mis à disposition sont totalement libres. Dans ce cas, nous vous demandons de respecter les règles d'éthique en citant explicitement et complètement vos sources bibliographiques.
Bonne lecture...
Auteurs





Contacts
- BARBIER Benoît : benoit.barbier3@gmail.com
- HUSEIN Yan : raianhusein@yahoo.fr
- IBRAHIM Naïda : naida10@hotmail.fr
- ROBINS Aashna : rashrobsetude@gmail.com
- SOUBIROUS David : david.soubirous@gmail.com
Citation
A rappeler pour tout usage : B.BARBIER, Y.HUSEIN, N.IBRAHIM, A.ROBINS, D.SOUBIROUS, "Application de la méthode 5S en Ingénierie Biomédicale", Université de Technologie de Compiègne (France), Master Ingénierie de la Santé, Mémoire de projet, https://travaux.master.utc.fr/, réf n° IDS205, https://doi.org/10.34746/ids205, janvier 2024, https://travaux.master.utc.fr/formations-master/ingenierie-de-la-sante/ids205
Liste des abréviations
AAMB : Associations des Agents et des Techniciens Biomédicaux
AFAQ : Association française pour l’assurance de la qualité
AFIB : Association Française des Ingénieurs Biomédicaux
AFNOR : Association française de normalisation
BPAC : Bonnes pratiques d’activités connexes
MDP : Mode de Preuve
UTC : Université de Technologie de Compiègne
SBM : Services biomédicaux
GMAO : Gestion de maintenance assisté par ordinateur
DM : Dispositifs médicaux
Résumé
Ce Mémoire d’Intelligence Méthodologique explore l'applicabilité de la méthode 5S, originellement issue du système de production japonais, dans le contexte de l'ingénierie biomédicale. L'objectif est d'améliorer l'efficacité opérationnelle, la qualité des services et la sécurité des dispositifs médicaux au sein des établissements de santé français. La méthode 5S, comprenant les étapes de tri, de rangement, de nettoyage, de standardisation et de suivi, offre un cadre structuré pour l'organisation des espaces de travail d’un atelier biomédical.
Les deux premières parties examinent les spécificités de l'ingénierie biomédicale (applicables grâce à la méthode 5S), identifient les défis auxquels cette discipline est confrontée en termes de gestion des locaux, gestion des dispositifs médicaux, de traçabilité ou encore de maintenance et proposent un outil permettant d’aider les services biomédicaux à mieux gérer leurs locaux.
La dernière partie se concentre sur la proposition d'une nouvelle Bonne Pratique d'Activité Connexe (BPAC) adaptée à l'ingénierie biomédicale. Cette BPAC, serait élaborée en tenant compte des spécificités du secteur, visant à renforcer les normes de qualité, de sécurité et de traçabilité. Elle proposerait des lignes directrices détaillées pour l'application des 5S, en mettant l'accent sur la rédaction de procédures, la définition de zones de stockage et l'évaluation continue des processus.
Téléchargements



Mémoire Complet
Application de la méthode 5S en Ingénierie Biomédicale
Introduction
Les services biomédicaux ne sont pas ou peu reconnus malgré leur rôle indispensable à la bonne prise en charge des patients au sein d’un établissement de santé. Ce constat a motivé certains professionnels à se faire reconnaître, en accompagnant leurs homologues de travail dans certaines pratiques, en proposant des outils ou des conseils pour qu’ils puissent s’améliorer en permanence dans le but d’obtenir la reconnaissance de ce métier.
C’est notamment pour ces raisons que des associations tels que l’Association Française des Ingénieurs Biomédicaux (AFIB), l’Association des Agents et des Techniciens Biomédicaux (AAMB) et l’Université de Technologie de Compiègne (UTC) collaborent avec l’Association française de normalisation (AFNOR) afin d’élaborer une certification de l’Association française pour l’assurance de la qualité (AFAQ) pour le service biomédical [1] [2]. Cette certification pourrait jouer un rôle essentiel en permettant aux services biomédicaux (SBM) de démontrer leur professionnalisme, leurs compétences et leur engagement envers la qualité des soins de santé. Elle pourrait également sensibiliser davantage les autorités et le grand public à l’importance du travail effectué par ces professionnels.
C’est pour répondre à ces défis, que le guide des Bonnes Pratiques [3] propose de rajouter une nouvelle Bonne Pratique d’Activité Connexe (BPAC) en s’appuyant sur la méthode des 5S [4] [5] [6]. Cette méthode, qui se traduit par "Sélectionner, Situer, Scintiller, Standardiser, Suivre," vise à créer un environnement de travail ordonné, organisé et sécurisé.
En intégrant cette nouvelle BPAC basée sur la méthode des 5S, les services biomédicaux des établissements de santé pourront ainsi relever ces défis quotidiens que sont la maintenance régulière des équipements, la gestion efficace des stocks pour garantir la disponibilité des pièces de rechanges nécessaires, la recherche rapide des équipements en cas d’urgence médicale, ainsi que l’organisation optimale des espaces de travail pour assurer une gestion fluide et sécurisée des dispositifs médicaux.
Ainsi, nous nous sommes demandé : Comment démontrer l'efficacité de la méthode 5S en ingénierie biomédicale pour, in fine, mettre en place une nouvelle Bonne Pratique d’Activité Connexe ?
1) Contexte et cadre de la recherche
1.1) Situation des hôpitaux en France
L’hôpital est un lieu de soins regroupant une multitude d’acteurs au profil divers et varié, allant du praticien de santé jusqu’à l’organisation et la gestion d’infrastructures. En France, le parc hospitalier comporte 2 984 structures, dont 1 342 hôpitaux publics répartis en 3 grandes catégories :
- Les centres hospitaliers où sont prodigués des soins courants et spécialisés pour les habitants de la région. Ces centres gèrent la prise en charge des patients, avec des soins de courte durée.
- Les Centres Hospitaliers Spécialisés (CHS) qui sont, en France, des institutions hospitalières où l'on prend en charge les maladies ou déficiences non somatiques.
- Les établissements dispensant des soins de longue durée.
Le parc hospitalier français (France métropolitaine et outre-mer) comprend, également, 661 établissements privés à but non lucratif et 981 cliniques privées. Les hôpitaux publics concentrent 61 % des lits hospitaliers et 54 % des places en 2020. Ces derniers comptaient 414 000 lits et 65 000 places en 2013. En huit ans, 27 000 lits ont fermé et 15 000 places ont été créées pour un total de 387 000 lits et 80 000 places, selon un rapport de la Direction de la recherche, des études, de l’évaluation et des statistiques (Drees) datant de septembre 2021 [7]. Ces changements ont eu pour volonté politique hospitalière de privilégier les soins de courte durée et le nombre d’actes fait par l’hôpital (T2A). Dans cette continuité, une diminution de 4300 lits a été observée pendant la période post-COVID, ce qui amène le nombre de lits à 382 700 et le nombre de places à 80 000 en 2022. Cette diminution a accentué les tensions au sein des services et en induisant une possible diminution de la qualité des soins.
Jusqu’en 2003, les établissements de santé connaissaient des modes de financements différents selon leur nature juridique. À présent, les ressources sont calculées selon les gestes de soin, de diagnostic et de prévention réalisés par les praticiens de santé donnant lieu à une estimation de recettes produites par l’hôpital. Depuis, la tarification à l'activité (T2A) constitue l’un des seuls modes de financement pour les activités de médecine, chirurgie et obstétrique (MCO) des établissements publics et privés. Le prix de chaque activité est fixé chaque année par le ministre chargé de la santé via le mécanisme des GHS (groupe(s) homogène(s) de séjour) / GHM (groupe homogène de malades). Cependant, malgré ce nouveau système, les hôpitaux restent tout de même en fort endettement. En effet, la dette des hôpitaux publics est de 30 milliards d’euros depuis 2020 [8].
De plus, un problème de recrutement persiste au sein des hôpitaux publics. Selon une enquête de la Fédération hospitalière de France, 99 % des établissements publics rencontrent des difficultés, faute de personnels suffisants. L’enquête conduite en avril et mai 2022 auprès de plus de 400 établissements publics de santé et médico-sociaux, révèle que 80,3% d’entre eux rencontrent en permanence des difficultés de recrutement. C’est dans les hôpitaux, hors CHU, que la situation en matière de ressources humaines « est le plus fortement dégradée », avec un doublement des postes d’infirmiers non pourvus (6,6 % en avril 2022 contre 3 % en 2019).
Tout comme les hôpitaux, les services biomédicaux n’échappent pas à leurs problèmes internes car d’après un sondage que nous avons réalisé (cf annexe 1), auprès de 43 ingénieurs et/ou techniciens biomédicaux venant d’hôpitaux différents, allant du CH de 150 lits au CHU, beaucoup de services biomédicaux rencontrent des défis significatifs en termes de gestion et d’organisation de leurs locaux. Voici quelques chiffres montrant les conditions dans lesquelles travaillent les différents techniciens et ingénieurs biomédicaux que nous avons interrogés via notre questionnaire.
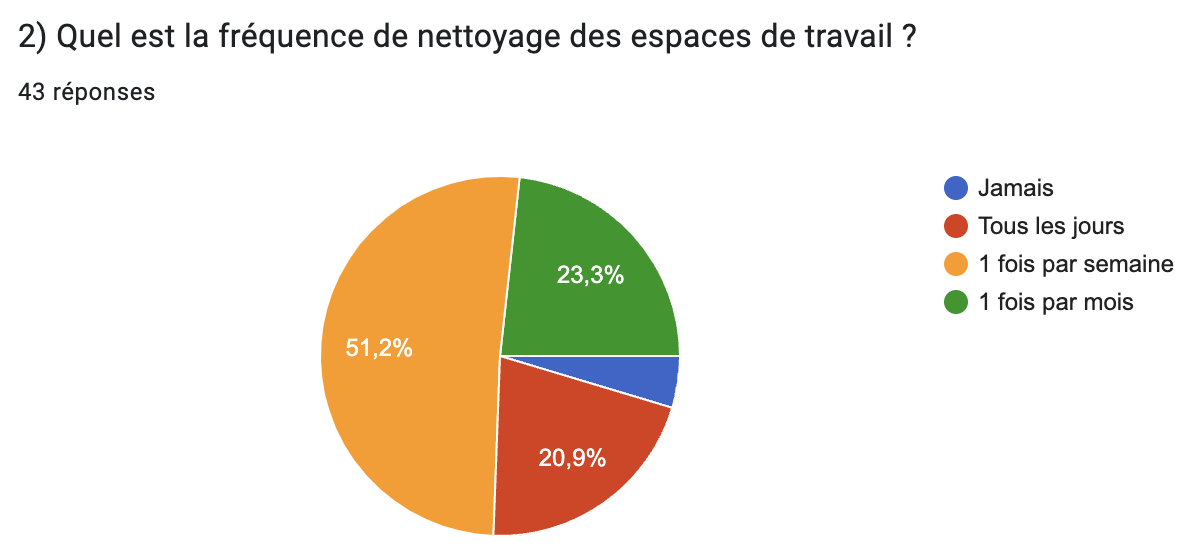
- 80% des ateliers biomédicaux n’ont pas de procédure de nettoyage pour leurs espaces de travail. Cela pose un gros problème de propreté et dégrade fortement les conditions de travail puisqu’un atelier n’ayant pas de procédure de nettoyage est un atelier qui ne nettoie pas régulièrement ces équipements (paillasses, bureaux…). Voici un graphique, venant également de notre questionnaire, qui montre la fréquence de nettoyage des espaces de travail des établissements que nous avons interrogés (Figure 1).
Figure 1 : Représentation graphique de la fréquence de nettoyage des espaces de travail de 43 services biomédicaux venant d’hôpitaux différents (Source : Auteurs)
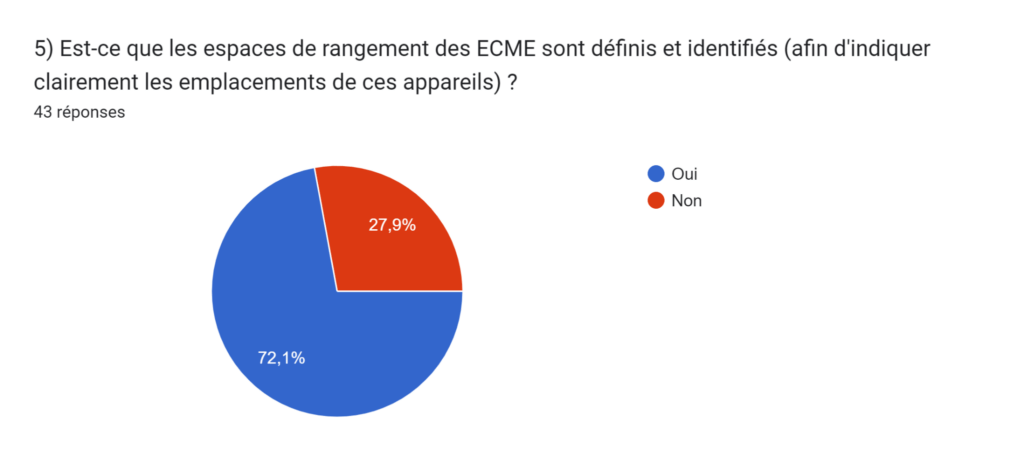
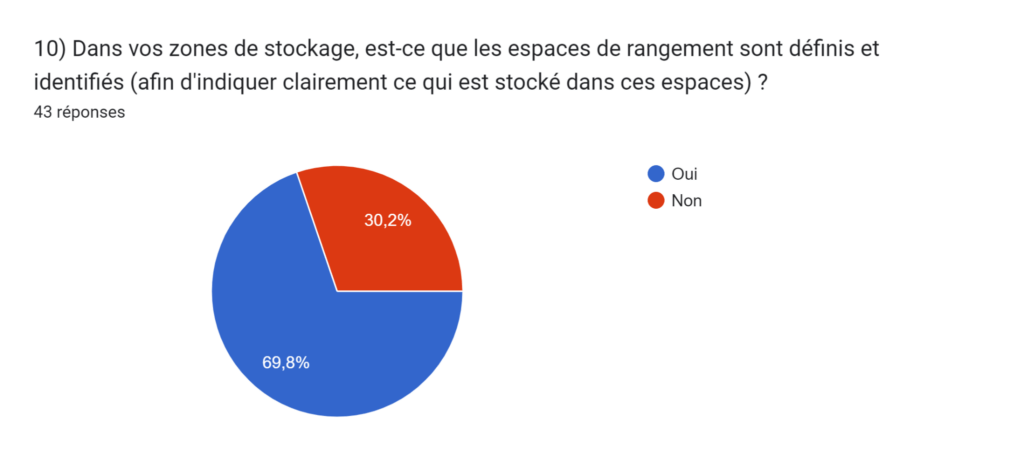
- 30% des ateliers n’ont pas de zones définies pour stocker leurs ECME (Équipements de Contrôle de Mesure et d’Essai). Ce manque de zones définies pose un problème de perte de temps pour les ateliers biomédicaux. En effet, lorsqu’un contrôle est nécessaire sur un Dispositif Médical, si un atelier n’a pas de zone définie pour stocker ses ECME, celui-ci va perdre beaucoup de temps à chercher les équipements avant de réaliser le contrôle (Figure 2).
Figure 2 : Photographie d'un atelier biomédical ne disposant d'aucune zone de stockage d'ECME (Source : Auteurs)

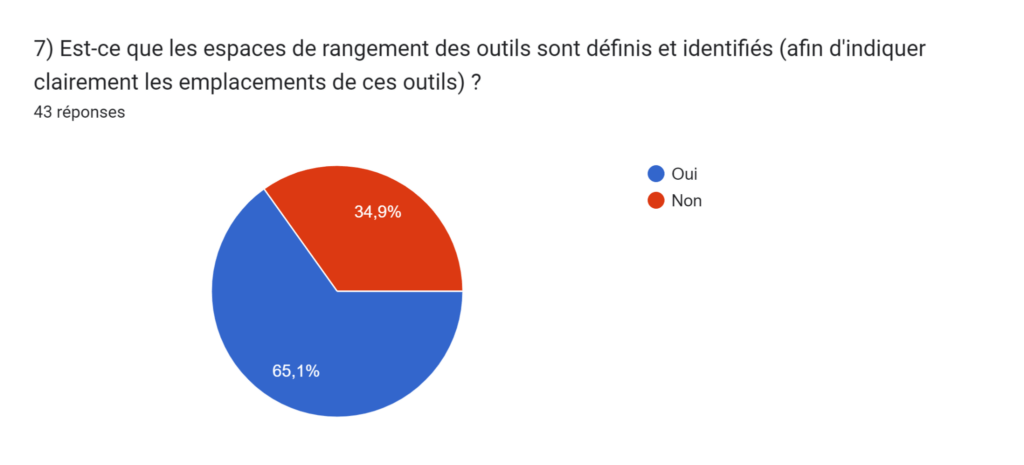
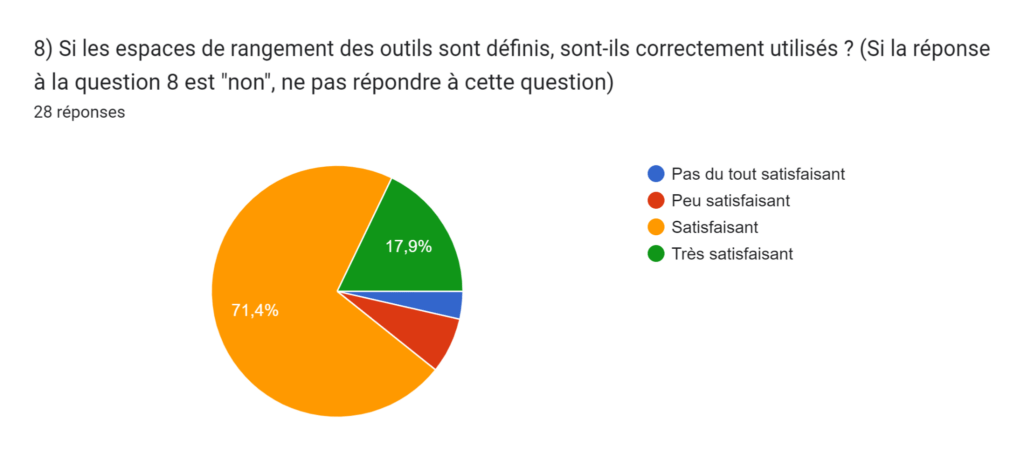
- 35% n’ont pas de zones de rangement pour les outils nécessaires à une maintenance. Le problème ici est encore la perte de temps. En effet, pour réaliser une maintenance, il est nécessaire d’avoir des outils, et pour les ateliers (étant dans de grands établissements de santé) ne possédant pas de zones de rangement, ces derniers peuvent perdre un temps assez conséquent car les techniciens sont dans l’obligation de chercher leurs outils avant de pouvoir réaliser une maintenance. Ce problème peut sembler moins important pour les ateliers qui se situent dans de petits établissements de santé (car la taille de l’atelier peut être beaucoup moins importante) car les outils peuvent rester sur les paillasses. Cependant, il est quand même préférable d’avoir des zones de rangement pour les outils, même dans des petits ateliers, pour des raisons de propreté et d’agréabilité de l’environnement de travail (Figure 3).
Figure 3 : Photographie d'un atelier biomédical ne disposant d'aucune zone de rangement pour leurs outils nécessaires à une maintenance (Source : Auteurs)

- 30% n’ont pas de zones de rangement pour leurs Dispositifs Médicaux fonctionnels. Ce problème est assez contraignant car les services biomédicaux représentent le lieu de stockage des Dispositifs médicaux ayant besoin de maintenances (préventives ou curatives) mais aussi des Dispositifs Médicaux de réserve d’un établissement de santé. Il est donc impératif pour un service biomédical, afin de travailler dans des conditions agréables, de disposer des plusieurs zones de rangement et de stockage de ces dispositifs attendant une maintenance ou une mise en service dans l’hôpital.
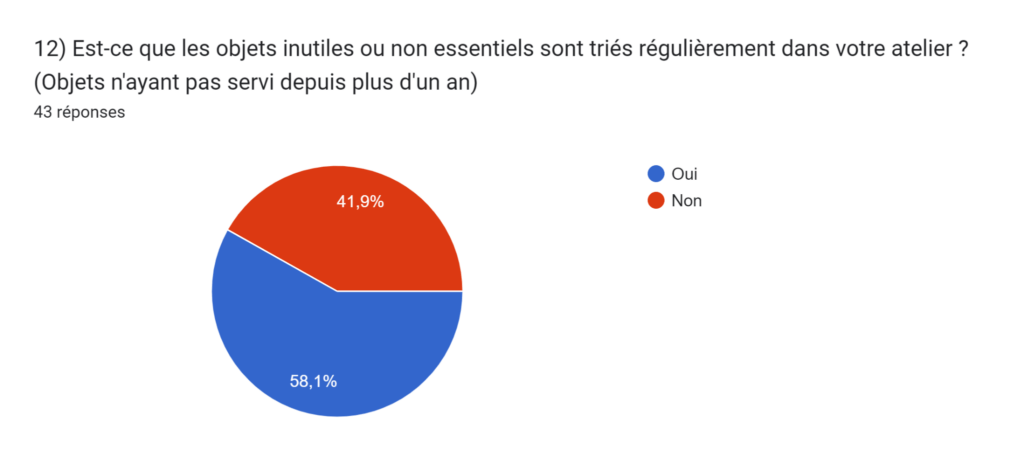
- 42% des services ne trient pas et ne jettent pas leurs objets inutiles ou non essentiels (objets non utilisés depuis plus de 2 ans). En effet, la plupart des services biomédicaux n’ont pas le temps de faire le tri dans leurs objets et stockent ces derniers ou ils peuvent au sein de leur atelier. Cela pose de gros problèmes de gestion des locaux et d' agréabilité de l'environnement de travail.
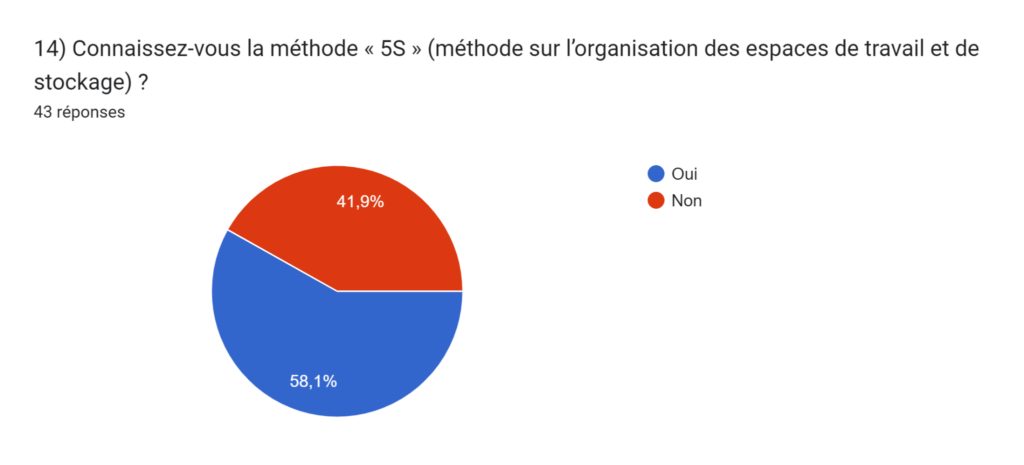
Pour finir, il existe quelques méthodes qui permettraient aux services biomédicaux d’avoir une meilleure gestion et organisation de leur lieu de travail (comme la méthode 5S) mais celles-ci ne sont pas très connues et répandues. En effet, d’après notre questionnaire, 41,9% des services biomédicaux ne connaissent pas la méthode 5S (méthode pouvant s’appliquer à l’organisation des espaces de travail et de stockage des ateliers biomédicaux). De plus, sur les 58,1% qui connaissent l'existence de la méthode 5S, seulement 25,8% l’appliquent au sein de leur atelier.
La méthode 5S se concentre donc sur l'organisation, la propreté et la standardisation des processus. Cette méthode est en lien étroit avec la certification “AFAQ Service Biomédical” qui a pour but d’évaluer la conformité globale d’un service biomédical à des normes spécifiques.
1.2) La certification AFAQ "service biomédical" : le thème 5
Les normes européennes ISO 9000 [9], dont la finalité est de répondre au besoin des organisations d’améliorer la qualité de leurs produits et services et de satisfaire les exigences des clients, répondent à ces problèmes dans les hôpitaux français. L’ISO 9001 [10] en particulier définit les critères applicables à un système de management de la qualité en vue de la certification. L’association française pour l’assurance de la qualité (AFAQ) est une marque de certification et d’évaluation des systèmes de management depuis 1988. Elle s’est imposée auprès de nombreux industriels et organisations en France et dans le monde. En France, c’est la société Afnor Certification qui gère la marque AFAQ et les certifications. Cette certification ISO 9001 est cependant difficilement accessible pour les services biomédicaux, preuve est que seuls 10% au maximum des SBM sont certifiés ISO 9001 en France sur environ 200 SBM. Cette certification, en plus d’être difficilement obtenable, est chère, pour un prix avoisinant les 6000€ par cycle de certification de 3 ans. Malgré ses apports et ses bénéfices, le manque de ressource humaine suffisante, impliquée et motivée ainsi que de moyens financiers est un frein à l’obtention de cette certification. De ce frein naît la création d'un label biomédical plus simple, plus rapide et moins cher pour les SBM : la certification AFAQ biomédical, une alternative permettant d’obtenir une reconnaissance officielle adaptée aux SBM. Cette nouvelle certification suit une démarche progressive, en 2 niveaux, et facile à mettre en œuvre au travers d'outils favorisant leur développement et prouvant leur apport à la qualité perçue du système de santé au bénéfice final de la qualité et de la sécurité des soins délivrés aux patients.
Cette certification est donc structurée en 2 niveaux [2].
Le premier niveau s’intéresse aux obligations d’un service biomédical, avec 20 questions divisées en 3 thèmes :
- Thème 1 : concerne les exigences légales et réglementaires liées aux maintenances, aux contrôles qualités réglementaires, au maintien des connaissances et compétences biomédicales, au suivi de la matériovigilance, à la traçabilité des DM, critiques et à la maîtrise des équipements de contrôle, de mesure et d’essai.
- Thème 2 : concerne les exigences du client, notamment la tenue à jour de l’inventaire, le suivi pluriannuel d’équipement, la maîtrise de la GMAO et des maintenances et contrôles qualité, la maîtrise budgétaire, la contribution à la continuité des soins et les relations avec les fournisseurs et prestataires. Le but étant ici d’assurer la continuité des soins par la maîtrise du budget, grâce à l’anticipation des besoins par la disponibilité des DM.
- Thème 3 : aborde la documentation et communication incluant les missions et organisation du SBM, les relations avec les services de soins, la formation des personnels utilisateurs, les rapports d’activité et la maîtrise de la gestion documentaire. La finalité de ce thème est la connaissance et la communicabilité rapide des activités des SBM.
Le second niveau met l’accent sur l’efficacité, l’efficience et l’amélioration continue au sein d’un SBM, réparti en 21 questions dans 3 thèmes :
- Thème 4 : se concentre sur la contribution à l’efficacité des services, soit la maîtrise de ses activités opérationnelles, comprenant la politique qualité et ses objectifs mesurables, la contribution à la stratégie d’achat, l’harmonisation des pratiques biomédicales, l’évaluation des fournisseurs, les retours d’expérience avec les utilisateurs et la maîtrise des risques et des incertitudes.
- Thème 5 : assure des conditions de travail et de la prise en compte des risques grâce à des moyens logistiques et des locaux garantissant la qualité des activités du SBM, à travers la maîtrise des données personnelles dans les dispositifs médicaux et des procédures et documents associés, le rangement et propreté des locaux, la maîtrise de la localisation et de l’état des dispositifs médicaux et de l’hygiène des dispositifs en préalable à leur maintenance, la gestion environnementale et la maîtrise des dispositifs à réformer.
- Thème 6 : se concentre sur le développement de l’analyse et de l’amélioration continue, pour utiliser les retours d’expérience, par la prise en compte des points forts et ceux à améliorer, la communication interne, la qualité de l’accueil des personnes externes au service biomédical, le suivi et communication d’indicateurs d’activité, la réalisation d’audits internes périodiques et la communication professionnelle auprès des pairs.
Pour chaque thème, un score minimal de 70% (excepté pour le thème 1 ou il faut obligatoirement un score de 100%) est nécessaire pour passer au second niveau de la certification. Des propositions de documents sont associées à chacune des questions pour prouver la conformité.
L’AFAQ définit donc de nombreux critères à valider afin qu’un SBM puisse officiellement certifier son niveau de management de la qualité et d’amélioration continue, de manière simple, accessible financièrement et adaptée aux SBM, et propose alors une alternative à la certification ISO 9001 qui peine à diffuser dans ce domaine. Le thème 5 de cette certification (axé sur l'amélioration continue) crée donc une passerelle naturelle vers la présentation de la méthode 5S. En effet, l'amélioration continue est au cœur des deux approches, partageant une vision commune de l'optimisation des processus et de la qualité au sein d'une organisation.
1.3) Introduction à la méthode 5S
La méthode 5S, est un principe formalisé par Toyota, industrie automobile japonaise, permettant d’améliorer l’organisation d’un espace de travail. C’est dans les années 80 que le monde a découvert cette méthode qui a d’abord été appliquée dans des ateliers de production et peut être reproduite dans un open space, un bureau, voire même dans les chambres d’adolescents.
Chaque “S” peut être associé à une action [4] (Figure 4) (Figure 5) :
Figure 4 : Représentation schématique de la méthode 5S (Source : Auteurs)

Figure 5 : Icônes représentant les 5 étapes de la méthode 5S (Source : Freepik - Flaticon)
SEIRI (Trier et Débarrasser) : Cette étape à pour but de garder le strict nécessaire à l'exécution du travail, trier les objets en fonction de leur fréquence d’utilisation dans l’objectif de diminuer les temps de recherche
SEITON (Ranger) : Ranger les objets utiles et nécessaires au plus proche de l’espace de travail en fonction de la fréquence d’utilisation de ceux-ci. Plus l’objet est utilisé et plus il sera près de l’espace de travail dans le but de réduire les temps de déplacements.
SEISO (Nettoyer) : Une fois que l’espace de travail est débarrassé et rangé, il est plus facile de le nettoyer. Même si cette étape est fastidieuse, elle reste essentielle pour améliorer les conditions de travail, et ainsi la satisfaction des collaborateurs surtout lors d’espaces de travail partagés.
SEIKETSU (Standardiser) : Cette opération consiste à formaliser les règles de rangement et de nettoyage pour standardiser les modes d’actions et uniformiser les pratiques. Les responsables sont chargés de fixer les règles en collaboration avec leurs équipes (définir chaque zone visuellement grâce à des étiquettes, des affiches et des marquages au sol, instructions de nettoyage, audits…)
SHITSUKE (Respecter et Suivre) : Cette dernière étape s’agit de faire respecter les 4 premières règles, de maintenir les efforts réalisés et d’évaluer les résultats afin d’améliorer le processus en continu.
La méthode 5S au fil des décennies a été adoptée dans le monde entier et dans divers domaines. Elle est simple et rapide à mettre en place et favorise la productivité ainsi que la satisfaction du personnel en regard des efforts qu'ils ont produits pour améliorer leur condition de travail.
Suite à l’exploration des bénéfices de la méthode 5S pour optimiser l'organisation et l'efficacité au sein d'un service biomédical, il devient essentiel d'envisager les enjeux liés à la création d’une nouvelle BPAC. La méthode 5S, se concentrant sur la séparation, l'ordre, le nettoyage, la standardisation et le suivi, établit une fondation solide pour les opérations quotidiennes. Cependant, son succès dépend également de la manière dont elle s'intègre à d'autres pratiques et activités au sein du service.
1.4) Enjeux
Une nouvelle Bonne Pratique d’Activité Connexe (BPAC n°7) permettrait aux services biomédicaux d’améliorer les conditions de travail et la prise en charge des risques et de répondre au thème 5 de la certification AFAQ service biomédical qui contient les points suivants [6] :
- Conservation des réglages et paramétrages des dispositifs médicaux,
- Des locaux adaptés aux activités biomédicales,
- Propreté et bonne organisation des espaces de travail,
- Localiser rapidement des dispositifs médicaux,
- Hygiène et sécurité sur les dispositifs médicaux contaminés,
- Vigilance sur l’impact environnemental,
- Gestion des dispositifs médicaux hors service ou réformés.
La méthode 5S pourrait répondre à certains de ces points en fournissant des bonnes pratiques aux services biomédicaux dans le but d’améliorer la prise en charge des dispositifs médicaux depuis leur mise en service jusqu’à leur réforme.
Ainsi, les principaux enjeux liés à l’applicabilité de ma méthode 5S en ingénierie biomédicale sont [6] :
- L’amélioration de l'efficacité opérationnelle : Les services biomédicaux pourraient gérer plus efficacement leurs ressources (équipements, personnels…) en organisant et en standardisant les processus, en éliminant les éléments inutiles, et en mettant en place des procédures de suivi.
- La sécurité des patients : La sécurité des patients est un enjeu majeur pour le service biomédical. Ainsi, grâce au 5S, les services biomédicaux peuvent s’assurer du bon état de fonctionnement, du bon entretien et de la sécurité lors de l’utilisation des DM (grâce à des procédures, des documents...) pour réduire les risques d’erreurs liés à leur utilisation et pour que les patients puissent être soignés correctement.
- La gestion de la qualité : Le 5S est une méthode qui favorise la gestion de la qualité, en mettant l'accent sur la standardisation, la documentation et la réduction des erreurs. Cette méthode pourrait donc se révéler être très efficace pour garantir des soins de haute qualité. Cette méthode aide à établir des normes de qualité claires, à surveiller leur respect et à identifier rapidement les problèmes potentiels. Cela permet d'assurer une gestion de la qualité plus efficace et de répondre aux exigences de la certification AFAQ.
- La gestion des ressources et du temps : L'efficacité de la méthode 5S réside dans sa capacité à mieux gérer les ressources, y compris le temps. En organisant les espaces de travail de manière à ce que les équipements soient facilement accessibles et que les procédures soient standardisées, cette méthode contribue à une gestion plus efficiente des ressources, ce qui peut se traduire par des économies de temps et d'argent.
- La conformité réglementaire : La méthode 5S aide les services biomédicaux à mieux répondre aux exigences réglementaires et normatives, évitant ainsi les non-conformités et les sanctions éventuelles grâce à l'élaboration de procédures spécifiques.
- La satisfaction des employés : Une bonne organisation de l’environnement de travail (atelier, stocks, réserve de matériel de prêt et de matériels réformés…) peut contribuer à l’amélioration de la satisfaction des employés tout en les impliquant dans un cycle d’amélioration continue.
- La durabilité environnementale : La méthode 5S inclut le principe de “Seiso" qui signifie "Nettoyer" et se rapporte à la propreté et à l'hygiène. Cela peut contribuer à la durabilité environnementale en encourageant des pratiques plus respectueuses de l'environnement (réduisant les déchets inutiles, augmentation de la réutilisation de consommables…).
- L’adaptabilité aux changements : La méthode 5S peut permettre aux ateliers biomédicaux d’être plus flexible et de mieux se préparer aux évolutions technologiques et aux besoins des patients grâce à la standardisation et la clarté des processus.
2) Applicabilité de la méthode 5S en Ingénierie Biomédicale
2.1) Validation du thème 5 de la certification AFAQ grâce à la méthode 5S dans les différents établissements de santé
Avant de proposer un projet de nouvelle BPAC basé sur la méthode 5S, il faut s’assurer que cette méthode est correctement applicable. Ainsi, dans le tableau suivant, nous proposons des solutions qui permettraient de répondre aux différentes questions du thème 5 de la certification AFAQ Service Biomédical grâce à la méthode 5S.
| Questions du thème 5 de la Certification AFAQ | Applicabilité de la méthode 5S aux différentes questions |
Question 28 : Les réglages et paramétrages des dispositifs médicaux à la mise en service et lors des interventions techniques sont conservés et consultables. | . L’étape “Seiri” (Trier et Éliminer) permettrait de : - Trier et jeter les anciennes sauvegardes documentaires ou numériques qui ne sont plus utiles (DM qui ne sont plus présents dans l’établissement). . L’étape “Seikeitsu” (Standardiser) permettrait de : - Standardiser la zone de stockage. Il faut définir une politique de nomenclature claire ainsi qu’une procédure, afin que ces sauvegardes soient rangées de la même manière par tous les intervenants pour que celles-ci puissent être retrouvées facilement. - Réaliser une procédure pour suivre les bonnes pratiques. - Définir et identifier l’espace de rangement pour la sauvegarde des réglages et des paramétrages des DM, sur le réseau hospitalier par exemple, même ceux en format papier en les numérisant. . L’étape “Shitsuke” (Respecter et Suivre) permettrait de : - Informer les nouveaux arrivants et rappeler aux autres ces pratiques afin de continuer les bonnes pratiques. |
Question 29 : l’entité biomédicale dispose de locaux adaptés, en surface et en fonctionnalité, aux besoins de ses personnels (même temporaires comme les stagiaires et les alternants) pour remplir leurs missions. | . L’étape “Seiri” (Trier et Éliminer) permettrait de : - Repérer et éliminer tous les objets qui n’ont pas été utilisés depuis 1 an afin de ne conserver que ce qui est nécessaire. . L’étape “Seiso” (Nettoyer) permettrait de : - Procéder à un nettoyage régulier des locaux par le service intérieur ou la société mandatée. . L’étape “Seiketsu” (Standardiser) permettrait de : - Délimiter et identifier différentes zones dans l’atelier (espace administratif et technique, espace de travail, vestiaire, WC, zone de stockage pièces détachées, arrivée et départ matériel, office…). Si les zones ne sont pas démarquées physiquement, une rubalise peut être collée au sol pour démarquer les espaces, dans le but que rien ne doit obstruer les zones de passage afin de faciliter la libre circulation au sein de l’espace, ce qui est d’autant plus important en cas d’évacuation d’urgence. - Réaliser un plan des locaux du service biomédical avec la localisation des fonctions et définitions des zones de travail, de rangement et de circulation. . L’étape “Shitsuke” (Respecter et Suivre) permettrait de : - Vérifier en fin de journée l’état de propreté des locaux.Vérifier régulièrement que les objets inutiles ne soient pas conservés. |
Question 30 : l’entité biomédicale est attentive à la propreté et à la bonne organisation fonctionnelle de ses espaces de travail. | . L’étape “Seiri” (Trier et Éliminer) permettrait de : - Supprimer les objets inutiles qui n’ont pas servi depuis au moins 2 ans. . L’étape “Seiton” (Ranger) permettrait de : - Ranger tous les outils et les ECME avec comme principe une place pour chaque chose et chaque chose à sa place. Cette pratique permet de gagner du temps pour retrouver ce que l’on cherche. Il faut garder les objets qui servent le plus à proximité des zones où ils sont le plus utilisés (les emplacements sont clairement identifiés). . L’étape “Seiketsu” (Standardiser) permettrait de : - Mettre à disposition des produits et équipements de nettoyage (+ procédure pour indiquer quoi utiliser et quand). - Identifier et étiqueter des différents espaces de travail administratif et « techniques » (les bureaux, les paillasses humides, zone ventilation, zone réchauffement patient, zone ventilation avec présence des fluides médicaux, arrivé matériels neuf avec zone de décartonnage en attente de mise en service, stockages matériels de prêt, pièces détachées …), sens de circulation des DM dans l’atelier. |
| Question 31 : l’entité biomédicale peut localiser les dispositifs médicaux et dresser un bilan de leur état technique et de l’historique des interventions faites | . L’étape “Seiton” (Ranger) permettrait de : - Inventorier tous les équipements afin de connaître leur localisation précise. . L’étape “Seiketsu” (Standardiser) permettrait de : - Utiliser un logiciel de GMAO afin de recenser tous les Dispositifs Médicaux à un seul endroit.Établir des procédures pour assurer la bonne mise en œuvre du recensement des DM. |
| Question 32 : l’entité biomédicale s’assure, en lien avec les services utilisateurs, qu’une procédure d’hygiène-sécurité et de décontamination est systématiquement appliquée lors de la prise en charge de dispositifs médicaux contaminés. | . L’étape “Seiketsu” (Standardiser) permettrait de : - Mettre en place des documents à remplir (checklist) durant le nettoyage de l’équipement. . L’étape “Shitsuke” (Respecter et Suivre) permettrait de : - Mettre en place des visites régulières (annuelles) de vérification de l’application de la procédure. - Mettre en place des procédures de renvoi au service utilisateur de l’équipement si la procédure de nettoyage et décontamination n’a pas été suivie. |
Question 33 : l’entité biomédicale veille à la gestion de ses encombrants ou rebuts, de ses déchets et effluents vis-à-vis de l’environnement. | . L’étape “Seiri” (Trier et Éliminer) permettrait de : - Éliminer les déchets et encombrants dans les ateliers biomédicaux. . L’étape “Seiso” (Nettoyer) permettrait de : - S’assurer que les effluents ne fuient pas dans les ateliers, et, si c’est le cas, prévoir du matériel de nettoyage à proximité pour agir en conséquence. . L’étape “Seiketsu” (Standardiser) permettrait de : - Mettre en place la séparation des déchets par leur identification : effluents liquides, solides, DASRI etc. Différents conteneurs séparés et étiquetés doivent permettre ce tri des déchets qui seront éliminés régulièrement. . L’étape “Shitsuke” (Respecter et Suivre) permettrait de : - Permettre le suivi des conteneurs en cas de problème grâce à l'étiquetage. Des formations régulières et de la communication doivent être mises en place pour la sensibilisation au tri. |
Question 34 : l’entité biomédicale veille à la gestion des dispositifs médicaux hors service et à la valorisation de ceux réformés mais encore fonctionnels. | . L’étape “Seiri” (Trier et Éliminer) permettrait de : - Jeter ou recycler les équipements jugés inutilisés et inutilisables. . L’étape “Seiton” (Ranger) permettrait de : - Ranger les équipements hors-services dans des sections spécialisées, étiquetées et délimitées. Une autre section doit servir à stocker les équipements réformés mais fonctionnels. . L’étape “Seiketsu” (Standardiser) permettrait de : - Mettre en place une procédure de mise hors service d’un équipement ainsi que celle de réforme d’un équipement. Des documents doivent également décrire les procédures de gestion de ces équipements afin de s’occuper rapidement de leur gestion. . L’étape “Shitsuke” (Respecter et Suivre) permettrait de : - Recenser les équipements dans le logiciel GMAO afin de connaître les actions menées, leur état et leur statut. |
La méthode 5S semble donc en adéquation avec le thème 5 de la certification AFAQ biomédical, et son utilisation faciliterait l’obtention de cette certification. Avant de passer aux étapes suivantes de la certification et d’appliquer cette méthode 5S aux services biomédicaux, il est nécessaire de faire l’état des lieux de ces services, afin d’en connaître la position relativement aux critères de ce thème de la certification. C’est pourquoi la création d’un outil d’autodiagnostic permettrait aux services biomédicaux de pouvoir évaluer leur taux de conformité avec le thème 5 de la certification AFAQ, et par conséquent, avec la méthode 5S.
2.2) Présentation d'un outil d'autodiagnostic pour le thème 5 de la certification AFAQ
L'outil d'autodiagnostic vise à évaluer et certifier le niveau de gestion de la qualité et d'amélioration continue des services biomédicaux, en se conformant aux critères du thème 5 de la certification “AFAQ service biomédical”. Élaboré au format Excel, cet outil offre facilité d'utilisation et accessibilité économique. L’outil se présente en 3 parties :
L'onglet d’accueil guide l'utilisateur (Figure 6). Dans cet onglet, il est tout d’abord possible d’inscrire quelques informations sur la personne réalisant le diagnostic : nom et prénom, coordonnées…
Figure 6 : Partie de notre outil contenant les informations du service biomédical et de son responsable (Source : Auteurs)

Cet onglet présente également le fonctionnement de l’outil, notamment comment répondre aux questions, comment est déterminée la conformité au thème 5 de la certification, et comment est calculé le niveau de qualité, et, enfin, un bouton de démarrage qui amène l’utilisateur vers la partie autodiagnostic (Figure 7).
Figure 7 : Mode d'emploi de notre outil d'autodiagnostic et explication du compte des points (Source : Auteurs)

L’onglet suivant correspond à la partie d’autodiagnostic. Cette feuille de calcul présente les 7 questions du thème 5 de la certification “AFAQ service biomédical”, de 28 à 34. Il est possible de valider 1 à 4 modes de preuve par question, un seul mode de preuve est suffisant pour être conforme au critère de la question. Cependant, la sélection de plusieurs modes de preuves permet d’augmenter son niveau de qualité, et se rapprocher des exigences de la certification ISO 9001 (Figure 8).
Figure 8 : Exemple de question sur notre outil d'autodiagnostic (Source : Auteurs)

Certains modes de preuve impliquent la validation des modes de preuve précédents, c’est pourquoi la sélection de ceux-ci entraîne la sélection également des modes de preuve précédents, tel que c’est le cas pour la question 28. Enfin, en bas de page s’affiche le total de points obtenus par rapport au niveau de conformité nécessaire de 70 points sur 100, ainsi qu’un bouton pour réinitialiser toutes les réponses et un autre pour afficher la page des résultats. De plus, à côté de chaque question, il est possible de retrouver des recommandations selon la méthode S afin d’améliorer ses résultats et répondre à plus de modes de preuves (Figure 9).
Figure 9 : Exemple de recommandation des apports de la méthode 5S pour valider le maximum de MDP (Source : Auteurs)

Enfin, en bas de page s’affiche le total de points obtenus par rapport au niveau de conformité nécessaire de 70 points sur 100, ainsi qu’un bouton pour réinitialiser toutes les réponses et un autre pour afficher la page des résultats (Figure 10).
Figure 10 : Bulle info montrant la validation de plusieurs modes de preuves et score de conformité au thème 5 de la certification AFAQ Service Biomédical (Source : Auteurs)

Pour finir, l’onglet des résultats conduit à la page affichant le total des points, la conformité ou non au thème 5 de la certification, le niveau de qualité et quelques graphiques sur les résultats obtenus (Figure 11) (Figure 12) (Figure 13).
Figure 11 : Présentation des résultats de conformité au thème 5 de la certification AFAQ Service Biomédical (Source : Auteurs)
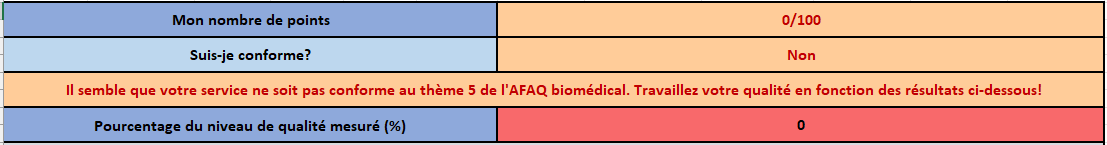
Figure 12 : Graphique radar présentant le niveau de qualité pour chaque question du thème 5 de la certification AFAQ Service Biomédical (Source : Auteurs)
Figure 13 : Graphiques représentant le nombre de MDP total validés (Source : Auteurs)
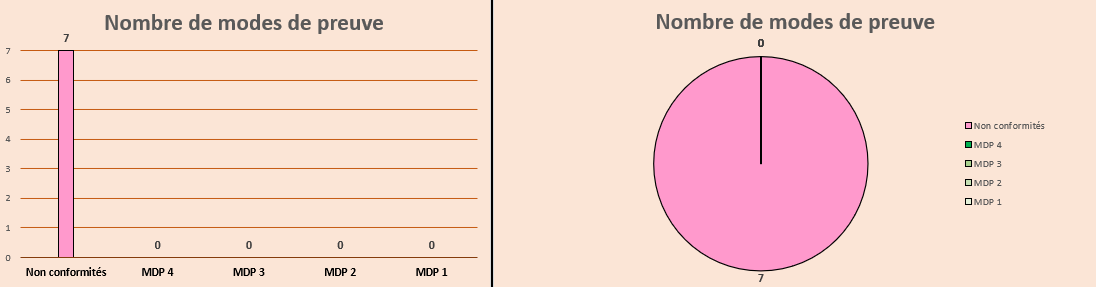
Bien que l'outil facilite l'autodiagnostic, il ne garantit pas la certification AFAQ. Il sert de tableau de bord stratégique pour le Système de Management de la Qualité (SMQ), offrant aux responsables biomédicaux une visibilité accrue pour élaborer des actions d'amélioration continue.
3) Proposition d'un projet de nouvelle Bonne Pratique d'Activité Connexe (BPAC n°7)
Avant de pouvoir proposer un projet de création de nouvelle BPAC, il est important de savoir concrètement ce qu'est une Bonne Pratique d'Activité Connexe en Ingénierie Biomédicale.
3.1) Qu'est-ce qu'une BPAC
Une BPAC (Bonne Pratique d’Activité Connexe) est une bonne pratique ayant pour but d’intégrer des activités particulières ou spécifiques à certains services biomédicaux. Elles représentent donc des moyens de réaliser correctement les “missions secondaires” d'un service biomédical.
Aujourd’hui, il existe 6 Bonnes Pratiques d’Activité Connexe qui ont déjà été publiées [3] :
- BPAC n°1 : Bonne pratique en coopération internationale biomédicale.
- BPAC n°2 : Bonne pratique de gestion de l'accueil et de l'encadrement de stagiaires.
- BPAC n°3 : Bonne Pratique du contrôle qualité interne en mammographie à rayons X analogique de dépistage systématique du cancer du sein pour respecter la réglementation française.
- BPAC n°4 : Bonne Pratique de l'Ingénierie Biomédicale en Radioprotection.
- BPAC n°5 : Bonne Pratique en Maintenance des Dispositifs Médicaux respectant la mise au point 2011 de l'Agence Nationale de Sécurité du Médicament et des Produits de Santé.
- BPAC n°6 : Bonne pratique d'ingénierie biomédicale au sein d'un groupement hospitalier de territoire en France.
Les BPAC sont publiées dans un référentiel métier appelé “guide des bonnes pratiques de l’ingénierie biomédicale en établissement de santé”. Celui-ci est mis à la disposition des services biomédicaux, en plus des textes réglementaires et normatifs existants. Ce référentiel a été rédigé pour aider les services biomédicaux à effectuer leurs différentes missions et à atteindre leurs objectifs, pour in fine, améliorer continuellement leurs pratiques professionnelles pour garantir une meilleure qualité de soins.
3.2) Comment rédiger une BPAC
Pour rédiger une nouvelle Bonne Pratique d’Activité Connexe, il semble judicieux d’utiliser la méthode des 3S, Sens, Soutien, Suivi (Figure 14). En effet, cette méthode est très efficace pour faciliter le changement, faciliter l’apprentissage et développer de nouveaux projets tout en maximisant les chances de succès dans la réalisation des objectifs fixés. Ainsi, dans le cadre de l’élaboration d’une nouvelle BPAC, la méthode 3S pourrait viser à créer un environnement de travail plus organisé et efficient [11].
Voici les étapes détaillées de la méthode 3S :
Figure 14 : Représentation schématique de la méthode 3S (Source : Auteurs)
- Sens : Il est très important de définir clairement les objectifs du projet (création d’une nouvelle BPAC). Cependant, il est aussi utile de savoir pourquoi réaliser ce projet ou encore à qui va servir la réalisation du projet. Ce n’est qu’en répondant à ces questions que le projet à réaliser aura du sens pour une communauté précise.
- Soutien : Dans cette étape, il faut identifier les parties clés qui seront impliquées dans la réalisation de votre projet et s’assurer de leur soutien. Cela peut inclure des membres de l'équipe de direction, des experts en durabilité ou des partenaires commerciaux. Il est important d’obtenir des soutiens dès le début d’un projet pour garantir une coopération efficace tout au long du processus.
- Suivi : Mettre en place un système de suivi pour évaluer les résultats de votre projet est important. Il faut également mesurer le succès de l'analyse (en utilisant des indicateurs de performance par exemple).
3.3) Proposition de sujet pour une nouvelle BPAC
Figure 15 : Projet de création d'une nouvelle BPAC (Source : Auteurs)

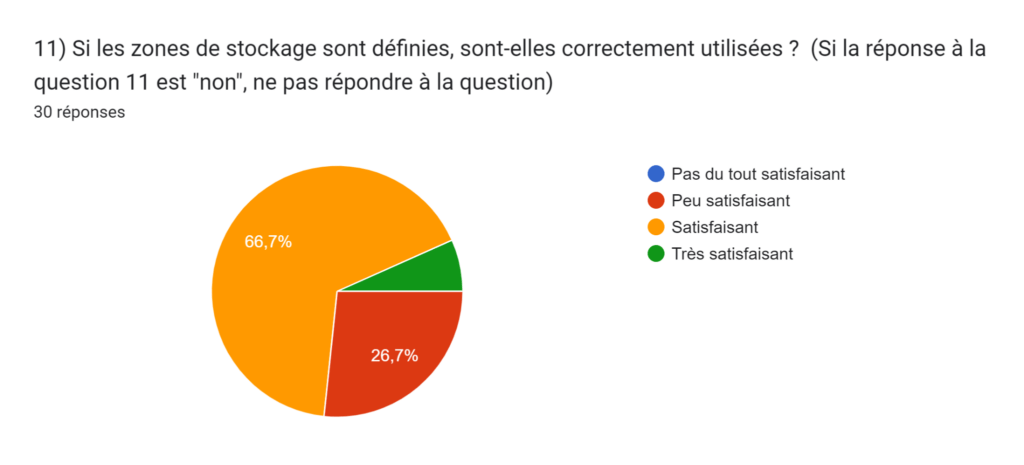
Cette proposition vise à introduire une nouvelle Bonne Pratique d'Activités Connexes (BPAC), référencée BPAC n°7 (Figure 15), axée sur l'application de la méthode 5S pour optimiser les conditions de travail et renforcer l'efficacité opérationnelle des services biomédicaux. Conformément à notre enquête sur la 'Gestion et organisation des locaux d'un service biomédical', nous avons recueilli des données essentielles qui éclairent les défis actuels. Deux camemberts, représentant les réponses de nos participants, mettent en lumière des aspects cruciaux de la gestion des espaces et de la mise en œuvre de la méthode 5S (Figure 16) (Figure 17).
Figure 16 : Graphique représentant la réponse à la question 14 de notre questionnaire "Gestion et organisation des locaux d'un service biomédical" (Source : Auteurs)
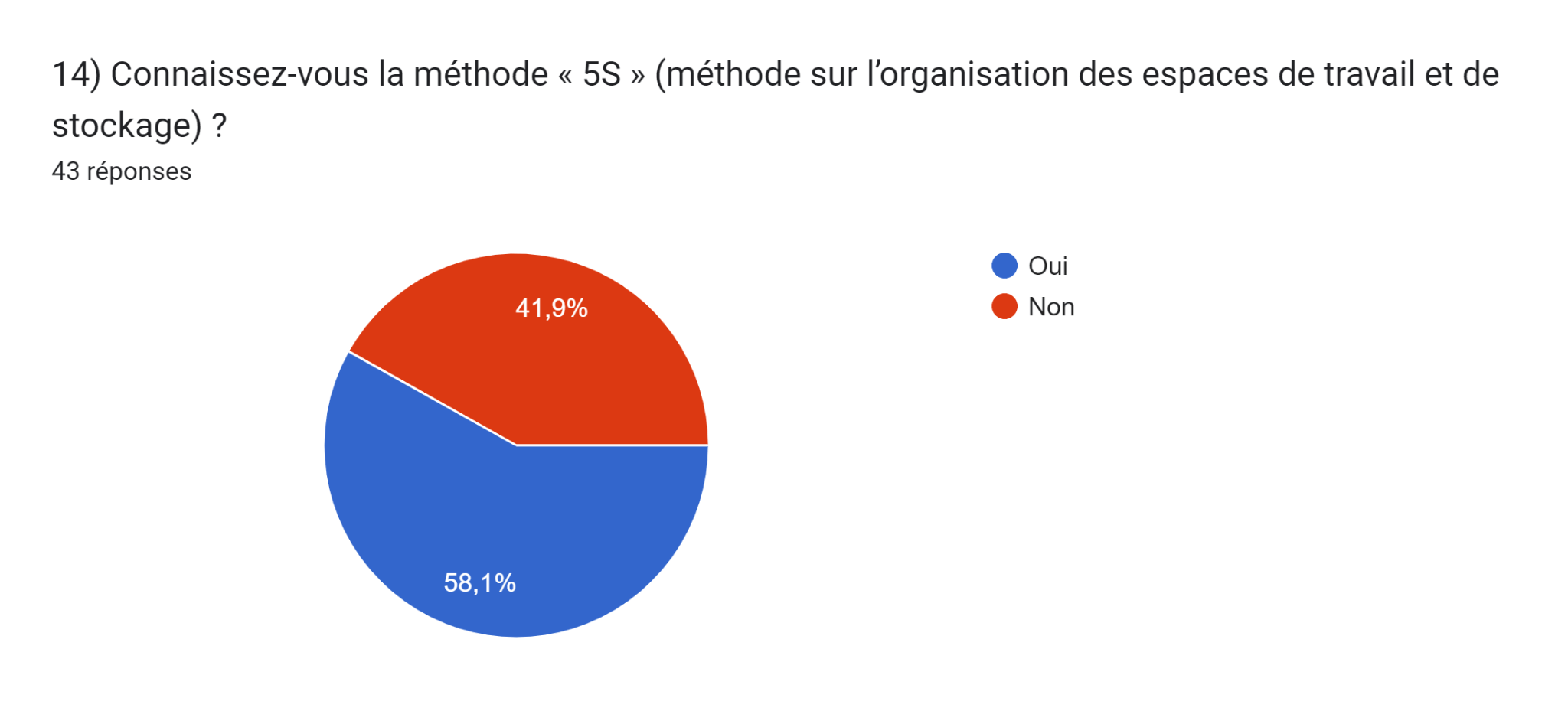
Notamment, 59% de nos répondants ont confirmé connaître la méthode 5S, tandis que 41% l'ignorent.
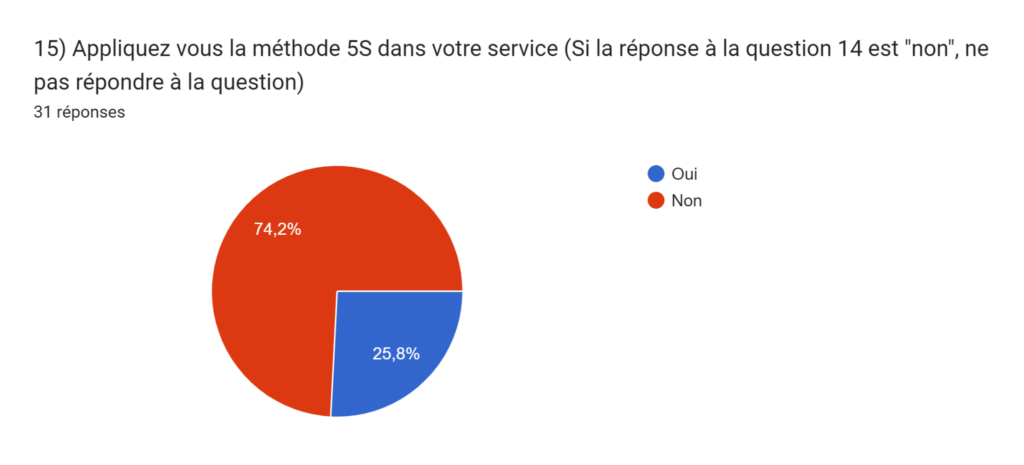
Figure 17 : Graphique représentant la réponse à la question 15 de notre questionnaire "Gestion et organisation des locaux d'un service biomédical" (Source : Auteurs)
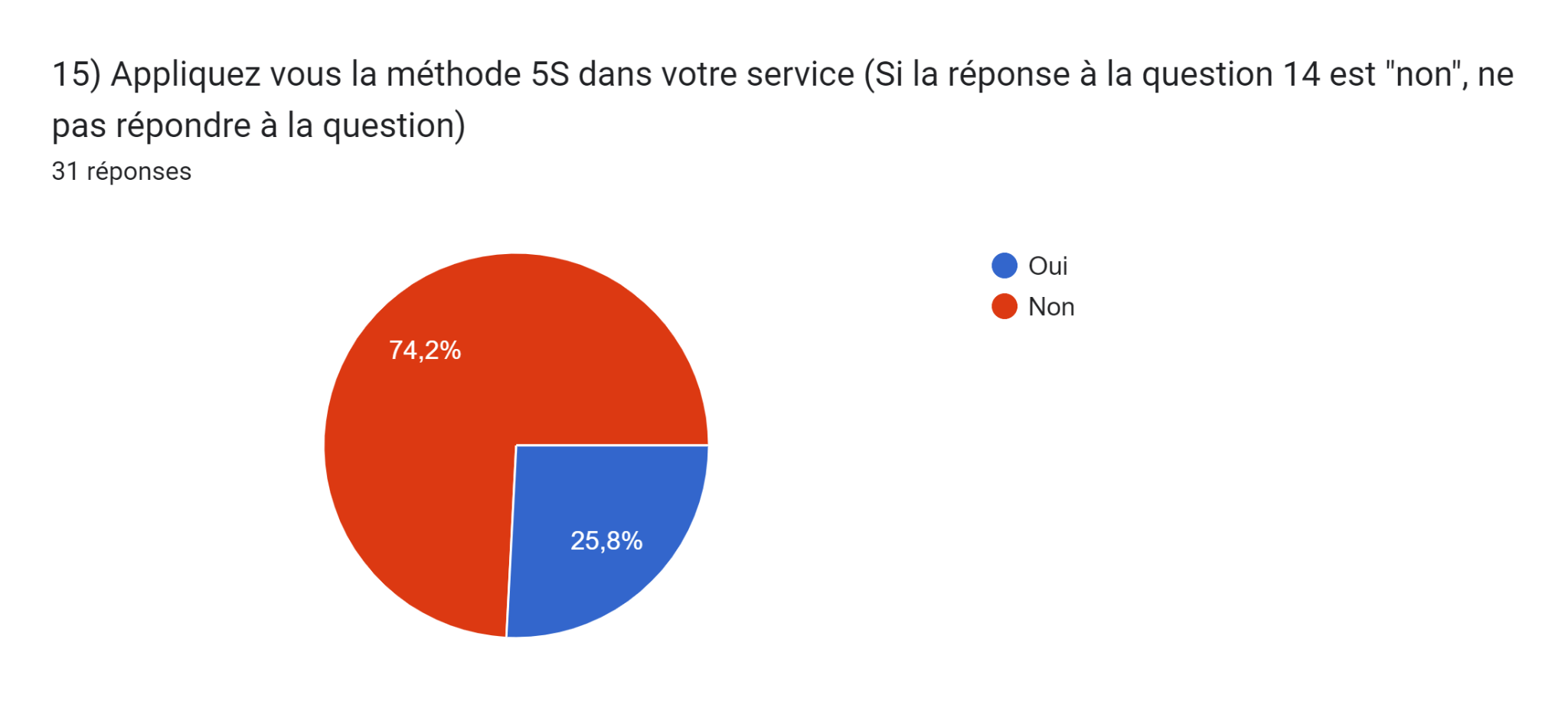
De plus, parmi ceux qui la connaissent, une majorité significative de 74% affirme actuellement ne pas appliquer la méthode dans leur service. Ces résultats soulignent la pertinence d'une nouvelle BPAC dédiée à la méthode 5S, offrant des solutions adaptées aux besoins spécifiques et aux pratiques existantes au sein des services biomédicaux.
Pour formuler une nouvelle BPAC de manière pertinente, il est essentiel de saisir pleinement le contexte actuel des hôpitaux et de diligenter les démarches nécessaires pour recueillir et exploiter les informations pertinentes. Ce processus passe par la réalisation de deux étapes distinctes :
- Identification des dysfonctionnements liés aux conditions de travail et aux risques dans les hôpitaux. Pour ce faire, il faut mener une enquête auprès d'établissements de santé, structurée autour de la question cruciale des problèmes rencontrés dans ces domaines. Cette enquête peut prendre la forme d'un questionnaire en ligne ou d'entretiens.
- Analyse des résultats et identification des points critiques puis proposition des actions correctives. En parallèle, une étude auprès des professionnels de santé peut être réalisée afin de déterminer les critères à prendre en compte pour améliorer les conditions de travail.
Pour mener à bien ces deux étapes, il est envisageable de tirer parti des résultats de notre sondage mené auprès de 43 ingénieurs et/ou techniciens biomédicaux, qui met en évidence des défis substantiels dans la gestion des locaux. Une mise à jour de ces données peut être entreprise en réitérant le questionnaire, ce qui permettra d'obtenir un éventail plus étendu d'informations. Cette approche vise à cerner les objectifs clés afin de mieux appréhender la problématique et accorder une importance accrue à ces objectifs lors de l'élaboration de la BPAC. Les objectifs ainsi identifiés sont les suivants :
1. Mettre en place des procédures de nettoyage régulières pour les espaces de travail.
2. Établir des zones définies pour le stockage des Équipements de Contrôle de Mesure et d'Essai (ECME).
3. Créer des zones de rangement pour les outils nécessaires à la maintenance.
4. Sensibiliser et former le personnel biomédical à la méthode 5S.
5. Appliquer la méthode 5S de manière systématique dans les services biomédicaux.
Pour la rédaction de la BPAC, chaque section doit correspondre à l'une des questions du thème 5, et chacune de ces sections doit intégrer la méthode 3S (voir partie 3.2). Voici quelques exemples pour la rédaction de la BPAC 7 :
Question 28 : Conservation des Réglages et Paramétrages des Dispositifs Médicaux
- L’étape “Seiri” (Trier et Éliminer) :
- Sens : Identifier et éliminer les anciennes sauvegardes inutiles.
- Suivi : Établir une procédure de tri régulier.
- Soutien : Informer régulièrement le personnel des pratiques de tri.
- L’étape “Seikeitsu” (Standardiser) :
- Sens : Définir une politique de nomenclature et une procédure standard.
- Suivi : Assurer un suivi régulier des procédures établies.
- Soutien : Informer et rappeler les pratiques aux intervenants.
- L’étape “Shitsuke” (Respecter et Suivre) :
- Sens : Sensibiliser les nouveaux arrivants et rappeler les pratiques.
- Suivi : Mettre en place des rappels réguliers.
- Soutien : Former continuellement le personnel.
Question 29 : Locaux Adaptés pour l’Entité Biomédicale
- L’étape “Seiri” (Trier et Éliminer) :
- Sens : Repérer et éliminer les objets non utilisés depuis un an.
- Suivi : Établir une procédure de repérage régulier.
- Soutien : Former à l'identification des objets nécessaires.
- L’étape “Seiso” (Nettoyer) :
- Sens : Prévoir un nettoyage régulier des locaux.
- Suivi : Mettre en place des inspections quotidiennes.
- Soutien : Former aux bonnes pratiques de nettoyage.
- L’étape “Seiketsu” (Standardiser) :
- Sens : Délimiter et identifier les différentes zones dans l'atelier.
- Suivi : Réaliser des audits réguliers des zones délimitées.
- Soutien : Informer sur la politique de localisation des objets.
- L’étape “Shitsuke” (Respecter et Suivre) :
- Sens : Vérifier l'état de propreté en fin de journée.
- Suivi : Effectuer des vérifications régulières.
- Soutien : Mettre en place des rappels pour éviter la conservation d'objets inutiles.
[... Continuer avec les autres questions du thème 5 ...]
La BPAC n°7 doit garantir une mise en œuvre efficace de la méthode 5S dans les services biomédicaux, contribuant ainsi à l'optimisation des conditions de travail et à l'amélioration globale des pratiques professionnelles.
Conclusion
L'étude de l'applicabilité de la méthode 5S en ingénierie biomédicale, axée sur la validation du thème 5 de la certification AFAQ, met en évidence l'importance cruciale de l'organisation et de la gestion efficace des espaces de travail dans le domaine biomédical. Les principes fondamentaux des 5S (Trier, Ranger, Nettoyer, Standardiser et Respecter) offrent une approche structurée pour améliorer la productivité, la qualité et la sécurité dans la gestion des dispositifs médicaux et des processus associés.
La mise en œuvre réussie de la méthode 5S dans le contexte de l'ingénierie biomédicale peut contribuer à garantir la conformité aux normes de qualité et à renforcer la fiabilité des services de santé. L'optimisation des flux de travail, la réduction des risques liés à la manipulation des équipements médicaux et l'amélioration de l'efficacité opérationnelle sont autant d'avantages découlant de l'application cohérente des principes de cette méthode.
Cependant, il est essentiel de reconnaître que l'adaptation de la méthode 5S en ingénierie biomédicale nécessite une approche spécifique, tenant compte des particularités et des normes propres à ce secteur (telle que la norme ISO 9001). Les professionnels de la santé et de l'ingénierie biomédicale doivent collaborer de manière étroite pour mettre en œuvre ces principes de manière adaptée, en intégrant les exigences réglementaires et les spécificités des technologies médicales.
En fin de compte, l'exploration de l'applicabilité de la méthode 5S en ingénierie biomédicale, avec une validation du thème 5 de la certification AFAQ, souligne l'importance d'une approche méthodique et organisée pour garantir la qualité des services et la sécurité des patients dans le domaine des soins de santé. Ainsi, la création d’une nouvelle BPAC offrirait aux étudiants et aux professionnels dans ce domaine l’opportunité d’apprendre et de mettre en pratique des compétences en gestion, en organisation et en amélioration continue, voilà pourquoi cela nous semble indispensable.
Références bibliographiques
[1] G. Farges et al., « La nouvelle certification « AFAQ Service Biomédical » : un projet collectif pour une meilleure reconnaissance professionnelle ! », IRBM News, vol. 43, no 4, p. 100415, août 2022, https://doi.org/10.1016/j.irbmnw.2022.100415
[2] Afnor, « AFAQ Service Biomédical ». [En ligne]. Consulté le : 12 novembre 2023. Disponible sur : https://certification.afnor.org/gestion-des-risques-sst/afaq-service-biomedical
[3] G. Farges, « Guides des bonnes pratiques de l’ingénierie biomédicale en établissement de santé : revue de synthèse ». Avril 2021. [En ligne]. Disponible sur : https://travaux.master.utc.fr/open-access/2021_01_idsoa/
[4] S. Bentalab, « Le 5S, démarche d’amélioration continue : Dossier complet | Techniques de l’Ingénieur ». 28 novembre 2016. [En ligne]. Disponible sur : https://www.techniques-ingenieur.fr/fiche-pratique/genie-industriel-th6/piloter-et-animer-la-qualite-dt34/le-5s-demarche-d-amelioration-continue-0445/
[5] M. R. I. Diallo, « Démarche 5S à l’atelier biomédical du centre hospitalier intercommunal de Compiègne-Noyon », Université de Technologie de Compiègne, Certification Professionnelle ABIH, Mémoire d’Intelligence Méthodologique de stage, 2018 2017. [En ligne]. Disponible sur : https://www.utc.fr/tsibh/public/3abih/18/stage/diallo/index.html
[6] K. Lin, « Le 5S, un outil d’amélioration continue, un tremplin vers la culture qualité », Université de Technologie de Compiègne, Master Qualité et Performance dans les Organisations (QPO), Mémoire d’Intelligence Méthodologique du stage professionnel de fin d’études ref N° 363, juin 2016. [En ligne]. Disponible sur : https://www.utc.fr/master-qualite/ puis "Travaux", "Qualité-Management", réf n° 363
[7] F. Toutlemonde, « Les établissements de santé en 2021 | Direction de la recherche, des études, de l’évaluation et des statistiques », Dossier de la recherche, des études,de l’évaluation et des statistiques (DRESS) ref N° 111, juill. 2023. [En ligne]. Disponible sur : https://drees.solidarites-sante.gouv.fr/publications-communique-de-presse/les-dossiers-de-la-drees/les-etablissements-de-sante-en-2021
[8] C. Deroche, « Hôpital : sortir des urgences - Rapport », Rapports de commission d’enquête ref N° 587 tome 1, mars 2022. [En ligne]. Disponible sur : https://www.senat.fr/rap/r21-587-1/r21-587-1.html
[9] « Norme NF EN ISO 9000 - Systèmes de management de la qualité - Principes essentiels et vocabulaire », Ed. Afnor, Paris, www.afnor.org, 15 octobre 2015. [En ligne]. Disponible sur : https://www.boutique.afnor.org/fr-fr/norme/nf-en-iso-9000/systemes-de-management-de-la-qualite-principes-essentiels-et-vocabulaire/fa171778/1515
[10] « Norme NF EN ISO 9001- Systèmes de management de la qualité- Exigences », Ed. Afnor, Paris, www.afnor.org, 15 octobre 2015. [En ligne]. Disponible sur : https://www.boutique.afnor.org/fr-fr/norme/nf-en-iso-9001/systemes-de-management-de-la-qualite-exigences/fa050447/1517
[11] K. Zarrad, G. Flores, et F. Solmon, « Auto-diagnostic “full web” pour le Guide des Bonnes Pratiques de l’Ingénierie Biomédicale, version 2011 », Université de Technologie de Compiègne, Master Management de la Qualité (MQ) et Mastère Spécialisé Normalisation, Qualité, Certification, Essai (NQCE), Mémoire d’Intelligence Méthodologique du projet d’intégration ref N° 205, 2012 2011. [En ligne]. Disponible sur : https://www.utc.fr/master-qualite/public/publications/MQ_M2/2011-2012/projets/02_full_web_GBPIB/index.htm
Annexe 1 / Questionnaire "Gestion et organisation des locaux d'un service biomédical"
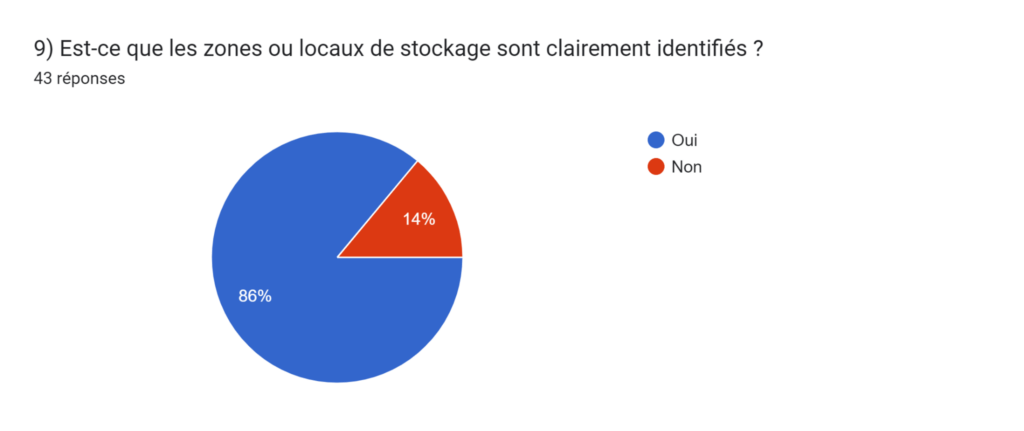
Annexe 1 bis / Questionnaire "Gestion et organisation des locaux d'un service biomédical"