IDS235 - Étude comparative de la gestion interne et externe de la maintenance biomédicale hospitalière
Catégories
Les projets ou stages publiés auxquels vous accédez sont des rapports d'étudiants et doivent être pris comme tels. Il peuvent donc comporter des imperfections ou des imprécisions que tout lecteur doit admettre et donc supporter. Il ont été réalisés pendant les périodes de formation et constituent avant-tout des travaux de compilation bibliographique, d'initiation et d'analyse sur des thématiques associées aux concepts, méthodes, outils et expériences sur les démarches qualité dans les organisations ou sur les technologies en santé.
Si, malgré nos précautions, vous avez des raisons de contester ce droit de diffusion libre, merci de nous en faire part (master@utc.fr), nous nous efforcerons d'y apporter une réponse rapide. L'objectif de la présentation des travaux sur le web est de permettre l'accès à l'information et d'augmenter ainsi la qualité des échanges professionnels.
Nous ne faisons aucun usage commercial des travaux de projet ou de stage publiés, par conséquent les citations des informations et l'emploi des outils mis à disposition sont totalement libres. Dans ce cas, nous vous demandons de respecter les règles d'éthique en citant explicitement et complètement vos sources bibliographiques.
Bonne lecture...
Auteur

Contact
- François LECOUTOUR : lecoutour_f@hotmail.com
Citation
A rappeler pour tout usage : F.LECOUTOUR, "Étude comparative de la gestion interne et externe de la maintenance biomédicale hospitalière", Université de Technologie de Compiègne (France), Master Ingénierie de la Santé, Mémoire de stage, https://travaux.master.utc.fr/, réf n° IDS235, juillet 2024, https://travaux.master.utc.fr/formations-master/ingenierie-de-la-sante/ids235
Résumé
L’objectif de cette étude est de fournir les éléments nécessaires pour déterminer la meilleure orientation à donner à une politique de maintenance dans un service biomédical hospitalier. Cette réflexion porte sur une problématique bien connue des établissements de santé : Faut-il privilégier l’internalisation ou l’externalisation de la maintenance des dispositifs médicaux ?
La démarche adoptée dans ce mémoire consiste d'abord à examiner la perception générale de ce sujet par d’autres corps de métiers d’un établissement de santé, puis à la confronter au secteur biomédical. Ensuite, l'étude approfondit l'aspect économique, un critère important pour évaluer l’intérêt de chaque solution.
Enfin, cette étude se conclut par un exemple appliqué, permettant de confronter les aspects théoriques des deux premières parties à un cas pratique.
Abstract
The objective of this study is to provide the necessary elements to determine the best direction to give to a maintenance policy in a hospital biomedical department. This reflection focuses on a problem well known to health establishments : Should we favor the internalization or outsourcing of the maintenance of medical devices ?
The approach adopted in this thesis consists first of all in examining the general perception of this subject by other trades in a health establishment, then in comparing it to the biomedical sector. Then, the study delves into the economic aspect, an important criterion for evaluating the interest of each solution.
Finally, this study concludes with an applied example, allowing the theoretical aspects of the first two parts to be confronted with a practical case.
Téléchargement

Mémoire complet
Étude comparative de la gestion interne et externe de la maintenance biomédicale hospitalière
Remerciements
Je tiens à exprimer ma gratitude à l’ensemble du service biomédical du CHU de Caen qui a contribué à la réalisation de ce mémoire.
En premier lieu, je souhaite remercier mon tuteur de stage, Monsieur Pierre Lacombe, pour ses conseils avisés, son soutien constant, sa disponibilité et sa bienveillance, qui ont grandement contribué à l’aboutissement de ce travail.
Je remercie également toute l’équipe d’ingénieurs biomédicaux, Madame Catalina Vialle Ileana, Madame Elise Coatannoan et Monsieur Laurent Schwob , pour leur accueil chaleureux et les nombreuses discussions enrichissantes qui ont nourri ma réflexion et fait progresser mes travaux. Leurs expertises et leurs retours constructifs ont été essentiels à l’achèvement de ce projet.
Un remerciement particulier aux techniciens biomédicaux pour leur collaboration précieuse sur ce sujet de stage.
Enfin, je souhaite remercier Monsieur Pol-Manoël Felan pour ses conseils judicieux et pour le temps consacré à la visite effectuée au cours de ce stage.
Glossaire
- CHU : Centre Hospitalier Universitaire
- COFRAC : Comité Français d’accréditation
- CDN : Côte De Nacre
- CSP : Code de Santé Publique
- DM : Dispositifs Médicaux
- DSI : Direction des systèmes d’information
- ECME : Equipements de Contrôle, de Mesure et d’Essai
- FEH : Femme-Enfant-Hématologie
- GHT : Groupements Hospitaliers de Territoire
- HAS : Haute autorité de santé
- INSEE : Institut National de la Statistique et des Etudes Economiques
- LBM : Laboratoire de Biologie Médicale
- LPA : Logistique Pharmacie Administration
- RESAH : Réseau des Acheteurs Hospitaliers
- RPA : Résidence pour Personnes Âgées
- TH/TSH : Technicien biomédical/Technicien supérieur biomédical
- USLD : Unité de Soins de Longue Durée
Introduction
La maintenance des dispositifs médicaux est une composante stratégique du service biomédical du CHU de Caen. Cette activité, sous la responsabilité de l’ingénierie, est assurée en interne par une équipe de techniciens biomédicaux.
Ces dernières années, de nouvelles composantes ont émergé : l'augmentation du nombre de dispositifs médicaux dans les établissements de santé, l’évolution des activités, l’impact de la COVID, l’augmentation marquée des prix et le virage numérique avec les dispositifs connectés. Ces évolutions contraignent les services biomédicaux à repenser et ajuster leurs pratiques de maintenance.
C’est dans ce contexte et à la demande de l’encadrement biomédical du CHU de Caen que ce mémoire a été réalisé. Ce travail vise à examiner et à fournir des éléments de réponse pour déterminer le type de maintenance à privilégier dans les années à venir dans le secteur biomédical. Il tient compte de divers facteurs comme l’aspect économique, la sécurité, la continuité de service et le partenariat avec les prestataires extérieurs.
1. Présentation de la structure d’accueil et de son environnement
Le CHU de CAEN est l’établissement support du groupement hospitalier de territoire « Normandie Centre » faisant partie des 11 groupements composant la région Normandie. L’environnement et la dimension de cet hôpital est une composante notable à prendre en compte dans la réflexion et l’approche de ce mémoire.
En effet, les ressources et les missions gérées par le service biomédical du CHU de Caen sont directement liées et dimensionnées par rapport à ces différents facteurs et à la place occupée par l’établissement au sein de son GHT.
1.1 Le groupement hospitalier de territoire « Normandie Centre »
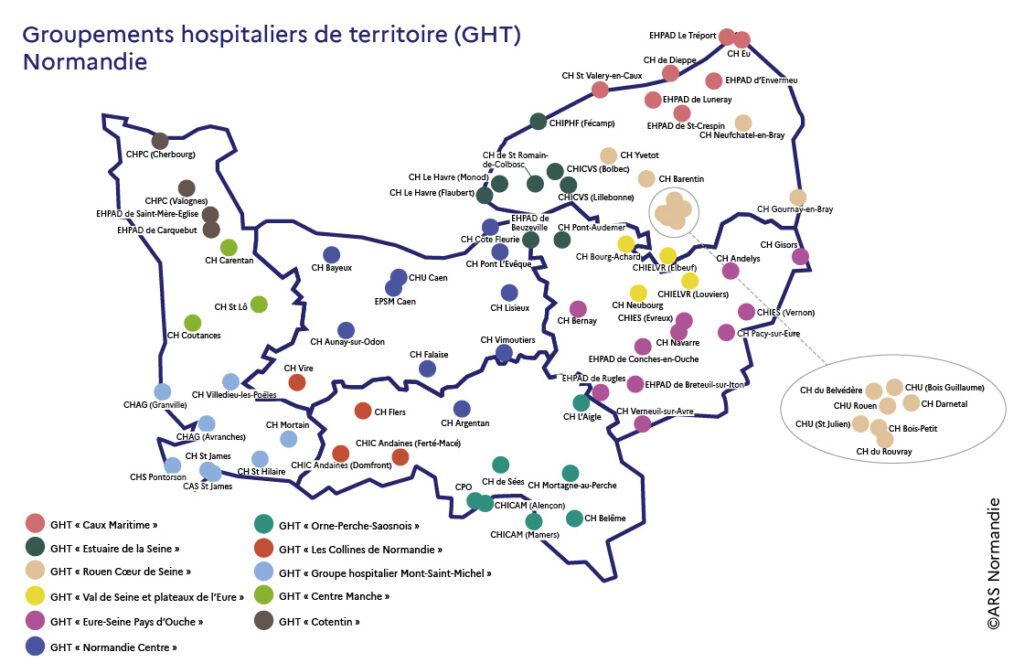
Créés par l’article 107 de la loi de modernisation du système de santé Français en 2016, les GHT sont un outil de coopération hospitalière permettant de développer une stratégie de groupe entre établissements publics au sein d’un territoire [1]. Ils s’appuient sur l’élaboration d’un projet médical partagé organisant la gradation des soins et sur la mise en commun de certaines fonctions supports. Les GHT doivent favoriser l’égal accès des patients à des soins sécurisés et de qualité. La Normandie compte 11 Groupements hospitaliers de territoire (GHT), composés des 56 établissements publics de santé et de 11 établissements et services médico-sociaux publics (Figure 1).
Ils s’appuient sur l’élaboration d’un projet médical partagé organisant la gradation des soins et sur la mise en commun de certaines fonctions supports. Les GHT doivent favoriser l’égal accès des patients à des soins sécurisés et de qualité.
Figure 1 : Groupements Hospitaliers de Territoire de Normandie [1]
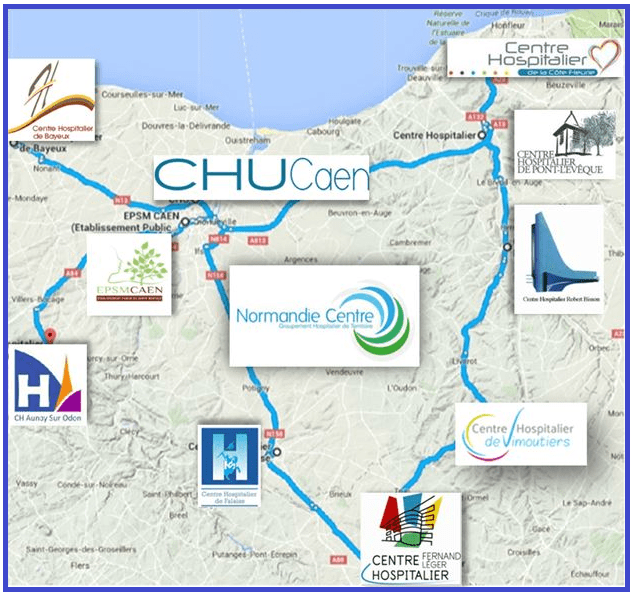
Le CHU de Caen est, depuis le 1er juillet 2016, l’établissement support du Groupement Hospitalier de Territoire (GHT) Normandie Centre (Figure 2), composé de 9 établissements, dont les centres hospitaliers d’Argentan, Aunay-, Bayeux, Côte Fleurie, Falaise, Lisieux, Pont-l’Evêque, Vimoutiers, de l’EPSM de Caen et du CHU de Caen.
Figure 2 : Groupement hospitalier de territoire Normandie Centre [2]
Le GHT Normandie Centre s’étend sur un bassin de population de près de 700 000 habitants situés pour partie sur deux départements, le Calvados et l’Orne. Avec une capacité d’accueil de 5 678 lits et places, il implique près de 12 750 professionnels de santé et le budget de fonctionnement consolidé pour le GHT est supérieur à 1 milliard d’euros. Ce groupement ne comporte pas de service biomédical unifié. Chaque établissement est autonome au niveau de ses investissements et dispose par ailleurs de compétences biomédicales. La filière échange très régulièrement sur les projets d’achats ou les questions relatives aux choix et orientations en matière de maintenance. Dans le cadre des marchés de tous ordres, le CHU est l’établissement support en charge des procédures de marchés publics et les établissements sont particulièrement fédérés autour des procédures communes pour l’ensemble des marchés de maintenance. Par ailleurs, l’objectif de la direction du système d’information est de promouvoir l’usage à terme du logiciel de maintenance adopté par les trois acteurs du CHU (informatique, technique et pour lequel le biomédical joue un rôle important).
1.2 Le centre hospitalier universitaire de Caen
1.2.1 Le site historique et chiffres clefs
Figure 3 : CHU de Caen [3]
Le CHU de Caen (Figure 3) est un établissement de soins de proximité pour toute la population du bassin caennais comprenant le pôle de recours et d’expertise pour l’ensemble de la Normandie occidentale. Le CHU de Caen Normandie dispose de plus de 1 660 lits et places répartis sur différents sites [3]:
- L’hôpital Côte de Nacre est une structure monobloc d’une capacité 1000 lits et regroupant une grande majorité des activités de soins et de diagnostique.
- L’hôpital Femme-Enfant-Hématologie (FEH), ouvert en 2009, possède plus de 300 lits. On y retrouve les services de pédiatrie, néonatologie, gynécologie, hématologie ainsi que les urgences et chirurgies pédiatriques.
- L’hôpital Clémenceau, qui est le site historique de l’hôpital de Caen, regroupe aujourd’hui 100 lits avec la médecine générale, les services d’addictologie, l’activité de soins de suite et de réadaptation
- La résidence pour personnes âgées (RPA) possède 260 lits et est constituée d’une Unité de Soins de Longue Durée (USLD), en plus d’une maison de retraite.
- Le centre Esquirol, implanté sur le plateau Côte de Nacre, est spécialisé dans la psychiatrie adulte.
Avec plus de 60 services cliniques et médico-techniques, le CHU de Caen couvre l’ensemble des spécialités médicales, chirurgicales, obstétricales, dont les plus complexes grâce à plus de 40 centres de référence et de compétence, en s’appuyant sur un plateau technique complet. Le CHU de Caen est un des acteurs majeurs de la santé publique et de l’économie en Normandie car c’est le principal employeur du Calvados. En 2023, il compte plus de 7000 professionnels. Concernant le contexte économique, les dépenses d’exploitation sont de 651 M€, les recettes d’exploitation de 680 M€ et les investissements de 55 M€.
Ses missions :
- Une mission de soins à travers la réalisation d’examens diagnostiques, le traitement des malades quelles que soient leurs pathologies, le traitement des blessés et des femmes enceintes ainsi que leur éventuel hébergement
- Une mission sur la recherche médicale, pharmaceutique et à l’éducation sanitaire
- Une mission d’enseignement, notamment une convention avec la Faculté de médecine
L'activité de l’établissement en 2023 (Figure 4) est de :
Figure 4 : Les chiffres clés du CHU de Caen [3]

1.2.2 La reconstruction du centre universitaire de Caen
La construction de l’actuel CHU a été initiée en 1961 pour un achèvement en 1975. Alors qu’il se situait alors à la pointe de la modernité lors de sa réalisation, le constat est fait, dès le début des années 2000, d’une inadaptation de l’équipement aux nouvelles techniques médico-hospitalières. Aux principales contraintes rencontrées, telles que des installations techniques obsolètes, des structures de soins coûteuses, une dispersion géographique des activités ou un plateau technique inadapté, s'ajoutent des risques sur la sécurité incendie et sur la santé, avec la présence d'amiante, même si ces risques sont maîtrisés. Pour répondre au rôle de recours et d'expertise qui est le sien, la reconstruction constituait la seule réponse possible.
La décision est donc prise et officialisée en 2016 de procéder à une reconstruction totale.
Figure 5 : Représentation du futur CHU de Caen [3]
La construction du nouveau CHU de Caen Normandie (Figure 5) est une des plus importantes opérations de reconstruction de cette décennie et va moderniser significativement l’offre hospitalière publique de la Région Normandie.
- Bâtiment biologie/Recherche (Ouvert en mars 2023)
- Institut territorial de biologie santé
- Direction de la recherche clinique et de l’innovation - Bâtiment LPA : Logistique/ Pharmacie/ Administration (Ouvert en juin 2023)
- Direction générale
- Directions
- Commission médicale d'établissement
- Pharmacie
- Logistique - Bâtiment Soins/Séjours (Ouverture prévue en 2027)
- Hospitalisation conventionnelle
- Enseignement - Bâtiment Soins/Accueil (Ouverture prévue en 2027)
- Hospitalisation ambulatoire - Bâtiment Soins/Critiques (Ouverture prévue en 2027)
- Plateau technique
- Urgences - Bâtiment Odontologie. (Ouvert en octobre 2023)
- Consultations
- Interventions
1.3 Le service biomédical du CHU de Caen et ses missions
Les missions générales du service biomédical sont :
- Coordonner les compétences liées à l’acquisition, la gestion et la maîtrise des équipements, ainsi qu’à l’approvisionnement en dispositifs médicaux non stériles, consommables médicaux et réactifs de laboratoire,
- Assurer le développement des technologies biomédicales conformément aux objectifs institutionnels,
Les ressources biomédicales interviennent plus particulièrement dans les différentes phases du cycle de vie des équipements médicaux (Figure 6) selon le schéma historique et bien connu suivant :
Figure 6 : Missions du service biomédical (source : service biomédical du CHU de Caen)
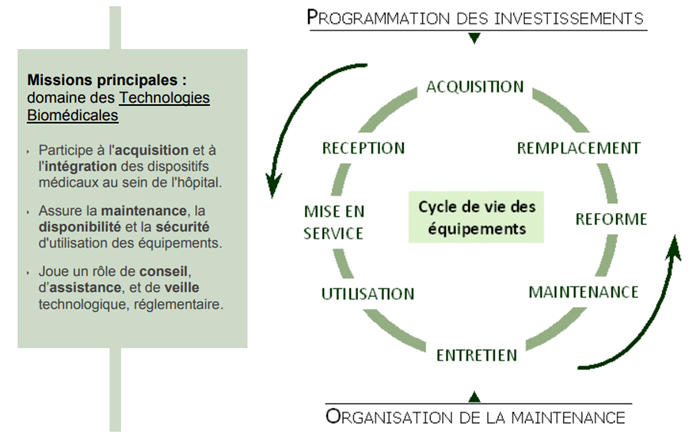
Le service biomédical est réparti sur deux sites, Le bâtiment Logistique Pharmacie Administration (LPA) regroupe les activités de l’ingénierie biomédicale et les gestionnaires achats et sur le site de Côte de Nacres (CDN) la partie maintenance. Le service biomédical gère un parc de 12000 dispositifs médicaux actifs, un budget d’investissement annuel en 2023 de 6 M€ et un budget de maintenance annuelle de 4,2 M€ (2 625 000 € de contrats, 742 000 € de pièces détachées, 845 000 € d’interventions ponctuelles des sociétés).
Le service biomédical est composé en secteur :
Ingénierie biomédicale
L’ingénierie biomédicale a un rôle prépondérant dans la politique d’investissement et d’exploitation, la programmation et l’acquisition des équipements médicaux. Elle participe à l’élaboration des Programmes d’Equipement Médical pluriannuels et réalise les projets d’acquisition en liaison avec les directions fonctionnelles et les services concernés.
Dans ce cadre, elle organise et participe aux phases d’intégration des équipements dans l’hôpital. Les opérations regroupent :
- La définition des besoins avec les utilisateurs,
- L’analyse économique et l’évaluation des impacts financiers,
- La rédaction des cahiers des clauses techniques particulières (cahier des charges),
- La conduite des procédures d’achat dans le respect du code de la commande publique,
- Les études comparatives et la rédaction des rapports de présentation de choix,
- Les études d’implantation des équipements et le déploiement des technologies médicales,
- Le management prévisionnel du parc de dispositifs médicaux,
- Le suivi des installations, réception et mise en service,
- Les prévisions de formation des personnels,
- L’évaluation et le suivi des coûts.
Gestionnaires Achats
Une équipe de gestionnaires permet de réaliser la gestion administrative des achats du service biomédical.
Cela comprend comme principales missions :
- La réalisation des commandes.
- Le traitement des liquidations.
- La gestion des litiges.
- La communication et relation avec les services de soins.
La maintenance biomédicale
Les objectifs de la maintenance sont d’assurer la sécurité d’utilisation des équipements, leurs disponibilités et leurs fiabilités par des actions qui visent au développement et à la planification de la maintenance systématique et au renforcement des opérations de contrôle de performances des dispositifs médicaux. L’ingénierie biomédicale établit des objectifs de maintenance sur la base de la réglementation, des recommandations des constructeurs, de l’expérience acquise et de l’environnement hospitalier, en concertation permanente avec l’ensemble des équipes de maintenance.
2. Contexte réglementaire et maintenance biomédicale
L'arrêté du 3 mars 2003 [4], concernant les dispositifs médicaux, est une réglementation émise en France pour encadrer ces équipements. Il détermine la liste des dispositifs médicaux nécessitant une maintenance obligatoire. Pour se conformer à cette réglementation, les établissements de santé ont dû instaurer une véritable politique de maintenance biomédicale. C'est dans ce cadre que le CHU de Caen a, depuis de nombreuses années, développé ses compétences et formé ses équipes dans le domaine de la maintenance biomédicale. Cette stratégie vise à réaliser et maîtriser le plus grand nombre possible d'opérations de maintenance en interne.
2.1 Réglementation actuelle et dispositifs médicaux concernés par la maintenance
L’article R. 5212-25 du Code de la santé publique précise que : « L'exploitant veille à la mise en œuvre de la maintenance et des contrôles de qualité prévus pour les dispositifs médicaux qu'il exploite. La maintenance est réalisée soit par le fabricant ou sous sa responsabilité, soit par un fournisseur de tierce maintenance, soit par l'exploitant lui-même » [5]. Par conséquent, il appartient à l’exploitant de définir une politique de maintenance sur l’ensemble de son parc de dispositifs médicaux, en fonction également de leur classe :
En effet, Les DM sont classés en fonction du niveau de risque lié à leur utilisation (durée d’utilisation, partie du corps exposée, à l’intérieur ou à l’extérieur du corps) et des risques potentiels liés à leur utilisation pour la santé publique (classe I à III).
- Classe I (classe de risque la plus faible) : les compresses, les lunettes, les béquilles, …
- Classe IIa (risque potentiel modéré/mesuré) : les lentilles de contact, les appareils d’échographie, …
- Classe IIb (risque potentiel élevé/important) : les préservatifs, les produits de désinfection des lentilles, …
- Classe III (classe de risque la plus élevée) : par exemple les implants mammaires, les stents, les prothèses de hanche, …
(La classification d’un DM est sous la responsabilité du fabricant, selon la finalité médicale qu’il prévoit pour le dispositif)
L’arrêté du 3 mars 2003, complète cette réglementation, en fixant la liste des dispositifs médicaux soumis à l’obligation de maintenance :
- Dispositifs médicaux nécessaires à la production et à l'interprétation des images de radiodiagnostic ;
- Dispositifs médicaux nécessaires à la définition, à la planification et à la délivrance des traitements de radiothérapie ;
- Dispositifs médicaux nécessaires à la réalisation des actes de médecine nucléaire ;
- Dispositifs médicaux à finalité diagnostique ou thérapeutique exposant les personnes à des rayonnements ionisants ;
- Dispositifs médicaux des classe IIb et III résultant des règles de classification prévues à l’arrêté du 20 avril 2006 (modifié par l’arrêté du 15 mars 2010)
Pour ce faire, l’exploitant est tenu d’appliquer les dispositions prévues à l’article R. 5212-26 du CSP, impliquant de [6] :
- Réaliser un inventaire exhaustif de tous les DM présents dans la structure de soins. Le recueil et la gestion de ces données est généralement réalisée avec un outil de GMAO.
- Définir les actions de maintenance qui seront à mettre en place, et avec quelle fréquence, ainsi que le contrôle qualité de ces mêmes DM. Les préconisations constructrices seront à prendre en compte, même si la fréquence d’utilisation d’un DM devra être également apprécié (compteur horaire, nombre de cycles). Cette analyse de risques est de la responsabilité de l’exploitant.
- Choisir le type de maintenance (internalisé et externalisé) le plus adapté selon les types de dispositifs médicaux.
2.2 L’atelier biomédical du CHU de CAEN
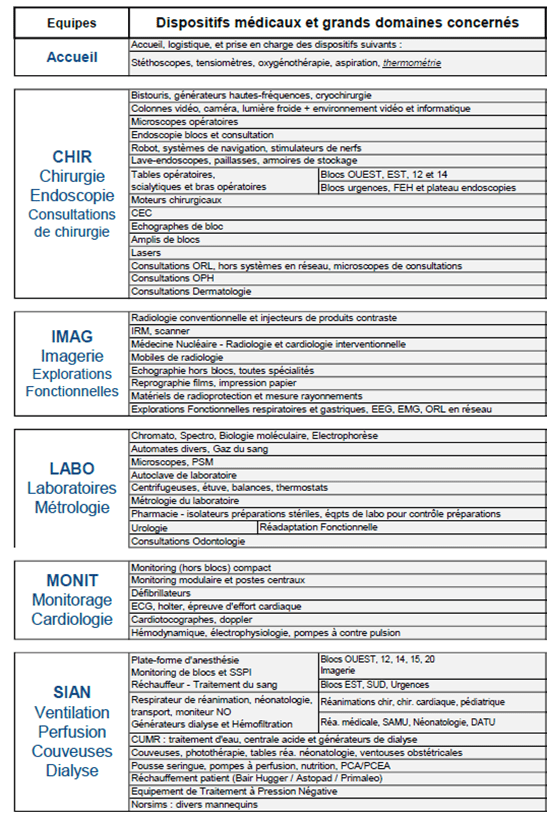
L’équipe de Maintenance Biomédicale (Figure 7) compte 15 techniciens répartis par domaines d’activités (Annexe I). Ils exercent sous la responsabilité des ingénieurs biomédicaux et d’un responsable d’atelier.
Figure 7 : Atelier biomédical (source : service biomédical du CHU de Caen)
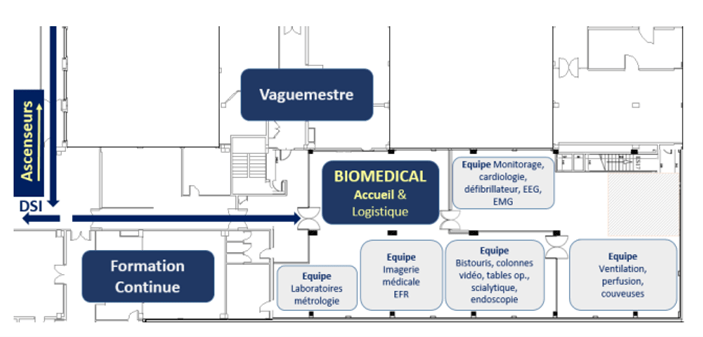
- Accueil, logistique et premier niveau de maintenance : Un technicien a la charge de ce secteur.
- L’équipe LABO est composée de 3 techniciens référents dans le domaine des laboratoires et explorations fonctionnelles. Un de ces techniciens est en partie détaché de la maintenance pour exercer la traçabilité de la métrologie du laboratoire suivant la norme ISO 15189 [7].
- L’équipe IMAG est composée de 2 techniciens spécialisés dans le domaine de l’imagerie médicale, de l’ORL, de l’ophtalmologie.
- L’équipe SIAN est composée de 5 techniciens gérant le secteur de l’Anesthésie, Réanimation et Hémodialyse.
- L’équipe CHIR est composée de 3 techniciens spécialisés dans les domaines d’activité de la chirurgie et de l’endoscopie.
- L’équipe MONIT est composée de 2 techniciens biomédicaux et sont spécialisés dans le monitoring et la cardiologie.
2.3 Répartition de l’activité au sein de l’atelier biomédical
Il est intéressant de connaitre la répartition de l’activité de maintenance biomédicale par type d’intervention, permettant de visualiser aisément les activités principales de ce secteur. Pour avoir un retour précis, Les données ont été extraites de l’ancienne base de données datant de 2021. L’année suivante la GMAO a été remplacée, rendant les informations rentrées en 2022 et début 2023 pas forcément exhaustive du fait d’un temps de prise en main et d’adaptation important pour maîtriser totalement ce nouvel outil.
Les données (Figure 8) montrent l’importance de la maintenance corrective qui représente 43% de l’activité. La seconde activité est la maintenance préventive, le nombre d’interventions dans ce domaine est lié comme indiqué précédemment à la réglementation en vigueur sur les dispositifs médicaux. La part restante est divisée en plusieurs activités propre à la fonction de maintenance, telle que la mise en service et réforme des dispositifs médicaux qui sont des activités notables dans la maintenance biomédicale.
Figure 8 : Répartition des interventions de maintenance biomédicale au CHU de Caen en 2021 (source : auteur)
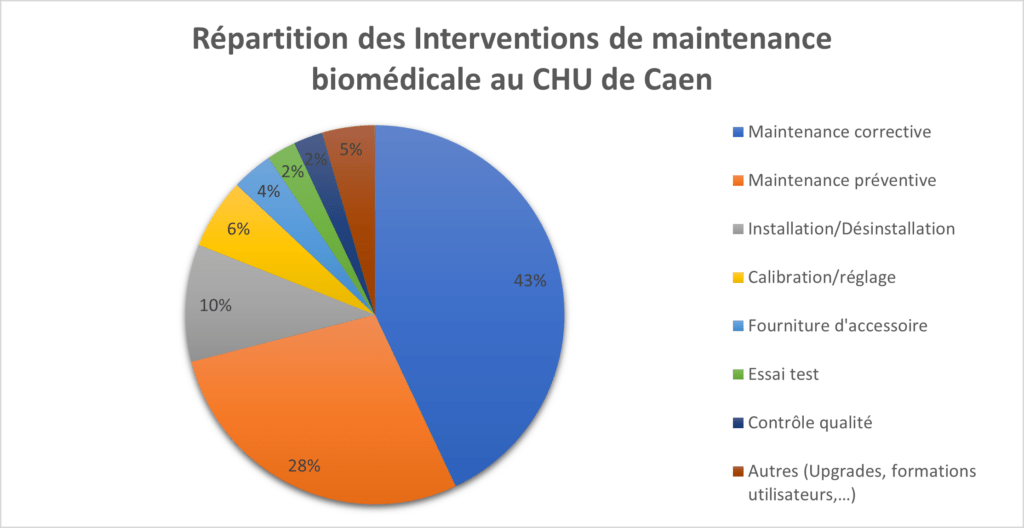
Il faut prendre en compte que ces chiffres sont de 2021 et ne reflètent pas forcément le virage numérique et informatique pris ces dernières années par le domaine de la maintenance biomédicale. Actuellement l’informatique a pris une place importante dans l’activité biomédicale, qui ne cesse de s’accroitre d’année en année. Ceci pour répondre aux besoins d’interconnections des dispositifs médicaux nécessaire à l’évolution des pratiques des services soignants (dossier patient informatisé, perfusion connectée, …) la direction de l’établissement ayant fait le choix d’une dématérialisation volontaire. Cette nouvelle composante a un impact sur la maintenance des dispositifs médicaux, augmentant la charge de travail et le besoin de compétences pour maîtriser ces nouveaux besoins (réseau, logiciel, …)
3. Réflexion sur "Faire" ou "Faire Faire" la maintenance biomédicale
La première phase de cette analyse consiste à s’interroger sur le précepte de « Faire » (Internaliser) et Faire Faire (Externaliser). Cette question est essentielle pour toute activité de maintenance et demande une analyse approfondie de nombreux facteurs spécifiques à chaque situation. Il s’agit tout d’abord de définir les formes de maintenance existantes et de s’interroger sur les modèles utilisés par les autres acteurs du milieu hospitalier. Ensuite de recenser les avantages et inconvénients de deux solutions dans le domaine biomédical ainsi que de se pencher sur les pratiques actuellement en vigueur dans les établissements de santé français.
3.1 Formes de maintenance
La maintenance d’un dispositif médical est l’ensemble des activités destinées à maintenir ou à rétablir un dispositif médical dans un état ou dans des conditions données de sûreté de fonctionnement pour accomplir une fonction requise. Il est à la charge du responsable d’établissement de définir la politique de maintenance ainsi que les moyens consacrés pour l’accomplir.
L'exploitant doit également mettre en place une organisation spécifique pour s'assurer que la maintenance prévue est bien réalisée. La maintenance est réalisée soit par les préposés de l’exploitant, soit par le fournisseur du dispositif ou sous sa responsabilité, soit par une société spécialisée dans la tierce maintenance. Dans le cas d’une prestation extérieure, celle-ci fait l’objet d’un contrat entre les parties.
Plusieurs formes de maintenance peuvent être envisagées pour assurer cette activité [8] :
La Maintenance internalisée :
Une équipe de techniciens en interne permet de réaliser les opérations de maintenance
Maintenance partagée :
Une partie de la maintenance est externalisée, la main-d’œuvre interne de l’exploitant assurant l’autre partie.
Le découpage de la maintenance peut suivre plusieurs logiques :
- par type de maintenance (l’exploitant assure la maintenance préventive et laisse le fabricant réaliser les réparations ou l’inverse)
- par niveau de complexité (l’exploitant réalise les premiers niveaux de maintenance et laisse au fabricant les niveaux plus complexes, quand son personnel n’est pas assez qualifié ou outillé pour le faire).
Cette forme de maintenance n’est à utiliser que lorsqu’il apparaît aisé de définir précisément les domaines d’intervention du mainteneur et de l’utilisateur, afin d’éviter toute difficulté d’exécution du contrat. Les niveaux de responsabilité doivent être précisés et la formation du personnel biomédical une condition préalable
Maintenance externalisée :
L’exploitant de l’équipement sous-traite des opérations de maintenance, qui veut être confiées soit au fabricant ou son représentant officiel, soit à un tiers mainteneur (on parle alors de tierce maintenance).
- En régie :
Mise à disposition de ressources extérieures à long terme à demeure au sein de l’établissement permettant de réaliser et suppléer des prestations de maintenance. Il s’adapte aux méthodes de travail et procédures en place au sein du service l’accueillant.
- Intervention sur site :
Intervention de maintenance réalisée à la demande ou sous-contrat par une société extérieure (fabricant, sous-traitant,) sur un dispositif spécifique.
- Envoi SAV :
Envoi d’un dispositif médical à un constructeur, fournisseur, sous-traitant pour qu’une opération de maintenance y soit réalisée.
3.2 Retour d’expérience d’autres corps de métiers
La gestion quotidienne d’un parc de dispositifs médicaux renvoie à une problématique bien connue dans les établissements de santé confrontés au besoin d’un service :
- Faut-il privilégier une gestion directe (interne) ou indirecte (sous-traitance) de la maintenance d’un parc de dispositifs médicaux ?
Le choix entre « faire » (internalisé) et « faire faire » (externalisé), est souvent délicat, puisqu’il a des impacts non seulement économiques mais aussi organisationnels et sociaux. Pour avoir une vision la plus large possible sur ce point, il est intéressant de se rapprocher et d’interroger d’autres services qui sont confrontés à ce questionnement dans le même établissement. C’est dans ce cadre, que deux entretiens ont été menés auprès des services de Sécurité Incendie [Annexe II] et de la direction de systèmes d’information (DSI) [Annexe III]. Même si l’on peut voir que ces différents corps de métiers n’ont pas forcément les mêmes besoins, on constate des similitudes dans les critères permettant de déterminer le besoin d’externaliser ou de maintenir en interne (Faire) une activité :
- Le niveau de valeur ajoutée
- Conserver une autonomie organisationnelle
- Garantir un niveau de sécurité cohérent
Les retours de ces entretiens ont pu faire ressortir la vision de ces différents corps de métiers interrogés :
Dans le domaine de la sécurité incendie [Annexe II] :
L’expérience du CHU dans ce secteur a mis en avant la limite de l’internalisation ou de l’externalisation totale de ces activités, se confrontant dans ce cas à des problèmes organisationnels ne permettant pas un fonctionnement optimum d’un service de sécurité incendie. Cela montre l’intérêt et la complémentarité d’utiliser ces deux types de solutions pour une meilleure efficience du service, permettant de conjuguer l’expérience et les compétences des agents en interne au service, du management et de l’adaptabilité des agents dépendants de nos prestataires. Il est également intéressant de noter qu’à contrario de domaines d’activités demandant une forte qualification des agents, l’attractivité de la fonction publique est importante dans ce secteur d’activité. Cela provient du fait que les rémunérations sont inférieures dans le secteur privé, permettant ainsi de recruter en interne des agents disposants de compétences et d’expériences confirmées.
Dans le domaine de la DSI [Annexe III] :
Les trois différentes formules utilisées par ce service, (l’internalisation, l’externalisation en régie et l’externalisation par ticket) permettent de pouvoir répondre efficacement aux missions du service de la transformation numérique et des systèmes d’information. Le choix de ces solutions dépend de la politique interne de l’établissement ainsi que des missions proposées, tout en gardant en perspective de conserver l’autonomie et la sécurité nécessaire à son bon fonctionnement.
Par ces retours, on peut se rendre compte que le choix du type de prestation à prioriser est fortement liée à la politique interne des établissements de santé. De nombreux autres éléments et arguments rentrent également en compte pour pouvoir choisir ou mettre en place la solution la plus adaptée et la plus efficace pour garantir un fonctionnement et une gestion optimum de ces activités.
Il faut prendre également en considération les éléments extérieurs comme la tension du marché du travail et l’attractivité de la fonction publique qui peuvent avoir un réel impact sur le choix ou la possibilité de mettre en place des solutions d’internalisation et d’externalisation.
3.3 Avantages et inconvénients des deux solutions et retour d’expériences dans le domaine biomédical
3.3.1 Analyse SWOT
Dans le domaine biomédical, il y a de nombreux critères similaires aux différents services supports ainsi que d’autres éléments propres à ce secteur qui permettent d’apprécier l’intérêt ou non d’internaliser ou externaliser des activités.
Parmi ces points déterminants, il y a :
- La présence ou non sur site d’une équipe formée, qualifiée et suffisamment dimensionnée pour pouvoir planifier les achats, réceptionner le matériel, accompagner l’installation et la mise en service, dispatcher les machines ou instruments, assurer la maintenance préventive et curative, gérer la traçabilité des équipements, suivre les stocks des produits et consommables nécessaires au bon fonctionnement des matériels… ;
- L’accompagnement, l’information ou la formation des utilisateurs ;
- La prise en charge des risques ;
- Le nombre de machines/matériels à entretenir et réparer (à l’échelle de l’établissement ou du GHT) ;
- Le temps nécessaire pour accomplir la maintenance des parcs et la disponibilité des ressources ;
- La valeur ajoutée apportée par l’une ou l’autre des solutions ;
- La politique de maintenance définie par l’hôpital et la fréquence choisie des interventions.
Dans cette réflexion, il est important de mettre en exergue les forces, faiblesses, opportunités et menaces par une analyse SWOT de ces solutions pour avoir une approche globale (Figures 9 et 10).
Figure 9 : SWOT – Internalisation prestation de maintenance biomédicale (source : auteur)

Figure 10 : SWOT – Externalisation prestation de maintenance biomédicale (source : auteur)

En résumé, la maintenance internalisée (Figure 9) offre une maitrise et une connaissance approfondie des équipements, mais elle comporte des défis en termes de coûts, de formation continue et de gestion des ressources humaines. Une stratégie bien pensée peut maximiser les avantages tout en atténuant les faiblesses et les menaces.
La seconde figure (Figure 10) montre que la maintenance externalisée offre de nombreux avantages en termes d’expertise spécialisée et de flexibilité. Cependant, elle comporte des risques liés à la perte de contrôle direct, à la dépendance au prestataire et à la gestion de la qualité et de la communication. Une gestion rigoureuse des contrats et une sélection minutieuse des prestataires peuvent aider à maximiser les bénéfices tout en minimisant les inconvénients.
Ces deux analyses SWOT caractérisent que le choix de l’internalisation ou l’externalisation des activités de maintenance biomédicales dépendra de nombreux éléments qui peuvent évoluer dans le temps et sont propres à l’organisation ou à la taille de l’établissement concerné.
Il est essentiel de prendre en compte le maximum de ces critères pour pouvoir adopter le mode de gestion désiré pour son parc de dispositifs médicaux.
3.3.2 Retour d’expérience et évolution dans le domaine biomédical
En France, la diversité des établissements de santé en termes de taille, de spécialité, de mode de financement (public, privé, privé à but non lucratif) et le nombre important d'établissements compliquent la comparaison des modes de gestion de la maintenance biomédicale. Cela rend également difficile un contact et un questionnement exhaustifs de ces nombreux établissements sur leurs pratiques.
C’est pourquoi mon mémoire s’est appuyé sur un retour du réseau des acheteurs hospitaliers (Resah) qui observe qu'en France, "la maintenance est plutôt externalisée de manière globale dans le secteur privé qui ne dispose pas, dans la plupart des cas, d’équipes biomédicales intégrées, et de façon partielle dans le secteur public".
S’agissant des établissements publics de santé, cette délégation intervient surtout pour les équipements lourds d’imagerie médicale (scanner, IRM…) au fonctionnement complexe mais aussi, en raison de l’importance des parcs et du nombre d’interventions à réaliser, pour le matériel de laboratoire, les équipements de monitorage, de ventilation et de réanimation, ou l’instrumentation chirurgicale, soulignent les auteurs.
Les chiffres du programme Phare (Performances hospitalière pour des achats responsables) [9] illustrés par la figure 11, confirme que les services biomédicaux conservent une activité de maintenance importante en interne. Ce qui permet en plus de conserver la maîtrise de leurs parcs d’équipements (pilotage et suivi des besoins, acquisition et remplacement du matériel et des consommables, entretien et réparation…) de préserver une autonomie et une réelle expertise dans ce domaine.
Figure 11 : Contrats de maintenance externalisée par domaine biomédical (source : auteur)
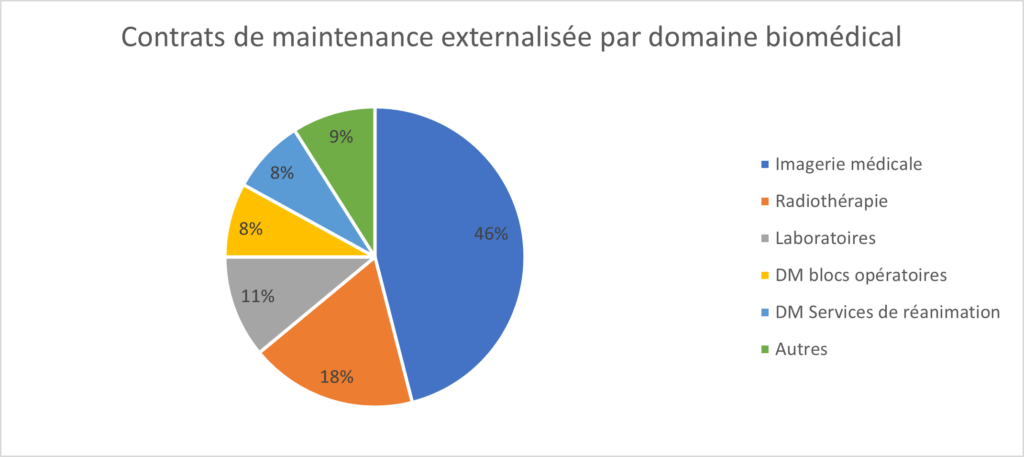
Cela contribue également à entretenir une réactivité en correspondance aux missions demandées et d’avoir une réelle valeur ajoutée dans la nature des réponses apportées aux services soignants. C’est une composante importante qui concours au plan de continuité des activités. Mais ce fonctionnement implique de devoir disposer des ressources humaines et budgétaires cohérentes pour maintenir en interne les compétences indispensables à cette activité.
Ces dernières années, avec l’accroissement continu du parc d’équipements, de nouvelles approches (solutions) sont apparues permettant de répondre à de nouveaux besoins dans la gestion de parc, comme le partenariat de valeurs « Managed équipment services ». Ce concept consiste en une mise à disposition de matériels ou d’équipements, que le prestataire s’engage à garantir opérationnels tout au long du contrat, en échange du versement d’un loyer. Cette méthode se substitue à la mécanique traditionnelle « Achat+Maintenance » et offre une plus-value à la solution de location simple. Elle permet idéalement de disposer d’équipements en nombre suffisant et toujours opérationnels.
L’exploitation de cette solution dépend surtout d’un choix économique en premier lieu (Investissement vs Location) mais peut-être guidé par les apports d’un tel modèle.
De nombreux items sont à considérer et à étudier dans la perspective d’une mise en place ce type de gestion pour un type d’équipement, comme : L’exploitation (livraison, installation, mise en service, formation des utilisateurs, la maintenance, les réparations et remplacement) ainsi que la durée de contrat (nombre d’années d’utilisation).
Ce mode de partenariat conduit à la sous-traitance des prestations de maintenance sur une famille de dispositifs médicaux, permettant en conséquence aux équipes biomédicales déjà en place de se concentrer sur d’autres opérations de maintenance plus critiques ou plus accessibles.
4. Etude des coûts dans la maintenance biomédicale
La seconde phase de ce mémoire est l’étude des coûts dans la maintenance biomédicale. Dans ce cadre, en corrélation avec le type de maintenance le plus exploité au sein du service biomédical du CHU de Caen, l’étude sera concentrée sur deux types de maintenance : Internalisée & Externalisée (Intervention sur site & Envoi SAV)
Le but est de dessiner une cartographie et un suivi des dépenses dans le temps et par domaine d’activités biomédicales, indicateurs importants pour anticiper et s’adapter aux évolutions de ce domaine.
Ces données contribueront également à réaliser une comparaison financière entre une intervention de maintenance internalisée et externalisée.
L’angle de vue budgétaire est une composante importante dans le choix de la solution à retenir pour réaliser une prestation de maintenance.
4.1 Coût de la maintenance biomédicale au CHU de Caen
4.1.1 Coût annuel de la maintenance internalisée
Pour réaliser ce calcul, il est indispensable d’identifier et prendre en compte l’ensemble des coûts générés par la maintenance internalisée :
- Coût des ressources humaines
Les ressources de la maintenance biomédicale du CHU de Caen représentent un effectif de 15 agents à taux plein (1567 Heures/an), composées comme ceci :
- 2 Techniciens Hospitaliers (TH)
- 13 Techniciens Supérieurs Hospitaliers titulaires (TSH)
Les coûts annuels chargés (Tableau 1), qui correspondent au salaire additionné des cotisations sociales et patronales, permet de calculer le coûts réels cette équipe en fonction des différents grades.
Tableau 1 : Coûts moyens CHU Caen 2022 Personnel Non Médical (source : auteur)
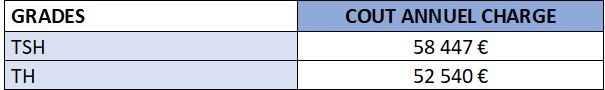
La masse salariale annuelle pour l’atelier biomédical représente 865 K€, soit un coût moyen de 57660 €/Technicien.
- Coût des postes de travail
Déterminer le coût d’un poste de travail dans une entreprise en France est complexe. Pour évaluer ces dépenses, il est nécessaire de prendre en compte plusieurs charges :
- Le bâtiment : Cela inclut les loyers, les taxes immobilières et les assurances liées à l'immobilier.
- L’exploitation du bâtiment : Cela comprend les dépenses d’entretien, de maintenance technique, de sécurité, d’énergie, d’eau, de propreté et de traitement des déchets.
- Les fournitures de services aux collaborateurs : Cela englobe l’accueil, la restauration, le courrier, les archives, etc.
- Les fournitures de moyens et d’équipements : Ce poste comprend le coût du matériel informatique et téléphonique, de la flotte automobile, de la reprographie, et des déplacements professionnels. Après consultation d’un contrôleur de gestion du CHU, il a été estimé que le coût d’un poste de travail représente 10 % du coût de la masse salariale. Etant donné que le coût des ressources humaines de l’atelier biomédical est de 865 K€, le coût d’un poste de travail pour l’atelier biomédical est de 86,5 K€, soit 5766 €/Tech et par an.
- Coût des formations techniques
Les formations techniques de l’équipe biomédicale auprès des fournisseurs et constructeurs est une condition sine qua non pour pouvoir réaliser la maintenance en interne. Les dispositifs médicaux sont complexes et nécessitent une expertise spécifique pour être maintenus, ces formations fournissent les connaissances nécessaires pour pouvoir intervenir en toute sécurité sur ces équipements. Un programme de formation est indispensable et indissociable à la maintenance biomédicale.
Le coût des formations moyen annuel (Tableau 2) pour l’ensemble de l’atelier biomédical est de 30 132 €, soit 2009 €/Technicien.
Tableau 2 : Coûts annuel des formations techniques (source : auteur)

- Coût de l’outillage
La maintenance biomédicale en interne nécessite de disposer d’une gamme d'outils spécialisés et conventionnels pour assurer les interventions sur les dispositifs médicaux.
Il faut prendre en compte que l’usure, la casse, la perte et le vol de ces outils justifient une dépense annuelle (Tableau 3) pour un maintenir un parc d’outillage performant et en adéquation avec cette activité de maintenance.
Tableau 3 : Coûts annuel de l’outillage pour l’atelier (source : auteur)

Le coût moyen sur les trois dernières années du complément et du supplément d’outillage est de : 1800 €, soit 120 €/Technicien.
- Coût des Equipements de Contrôle, de Mesure et d’Essai (ECME)
L’acquisition d’ECME se fait en fonction des besoins et des nécessités de maintenance selon le type de dispositifs médicaux maintenus. Il est également impératif qu’un contrôle annuel de ces équipements soit réalisé (Tableau 4).
Le parc actuel des équipements de contrôle de l’atelier biomédical est composé de 50 ECME valorisés à 150 500 €.
L’ensemble de ces équipements est très disparate et d’une criticité diverse, il est par conséquent difficile d’établir un plan pluriannuel de renouvellement.
Par conséquent, l’analyse des coûts se fera en calculant la moyenne des coûts d’investissement sur les 3 dernières années ainsi que pour les contrôles annuels.
Tableau 4 : Coûts annuel des achats et contrôles des ECME (source : auteur)

Le coût moyen pour l’acquisition des ECME est de 7577 € et de 7062 € pour les contrôles, soit un total de 14640 €/an et de 976 €/Technicien pour ce parc d’équipement.
Il est à noter que le montant annuel consacré à l’acquisition (qui comprend également le renouvellement) de ces dispositifs ne représente qu’un faible part (5%) au regard des équipements en place.
- Coût des pièces détachées
La réalisation des maintenances à l’atelier biomédical nécessite l’achat des pièces détachées (Tableau 5) permettant d’intervenir sur les dispositifs médicaux pour réaliser les maintenances correctives et préventives.
Tableau 5 : Coûts annuel des pièces détachées biomédicales (source : auteur)
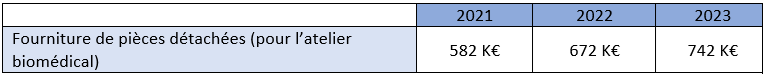
Soit une dépense moyenne de 665 K€/an pour les pièces détachées.
La reprise de ces données permet de calculer le coût annuel d’un technicien (57660+5766+2009+120+976) = 66 531 €/an, soit un budget annuel de 997 965 €/an pour les 15 techniciens biomédicaux.
Pour disposer du cout annuel des interventions en interne de maintenance biomédicale, il suffit d’additionner les coûts annuels des pièces détachées et le coût du service de maintenance biomédicale, soit : 1.6 M€/an (998 K€/An + 665 K€/An = 1663 K€/An)
4.1.2 Coût annuel de la maintenance biomédicale externalisée
Le coût de l’externalisation de la maintenance biomédicale comprend deux dépenses distinctes, les interventions des sociétés extérieures qui sont déclenchées pour un besoin ponctuel sur bons de commande et les prestations forfaitaires qui sont budgétisées à l’année. (Tableau 6)
Tableau 6 : Coûts annuel des prestations extérieures (source : auteur)

Les dépenses moyennes pour les interventions des sociétés extérieures sur bons de commande sur les trois dernières années s’établissent à 852 K€ (Sans prise en compte des dépenses exceptionnelles) et pour les prestations forfaitaires à 2 844 K€.
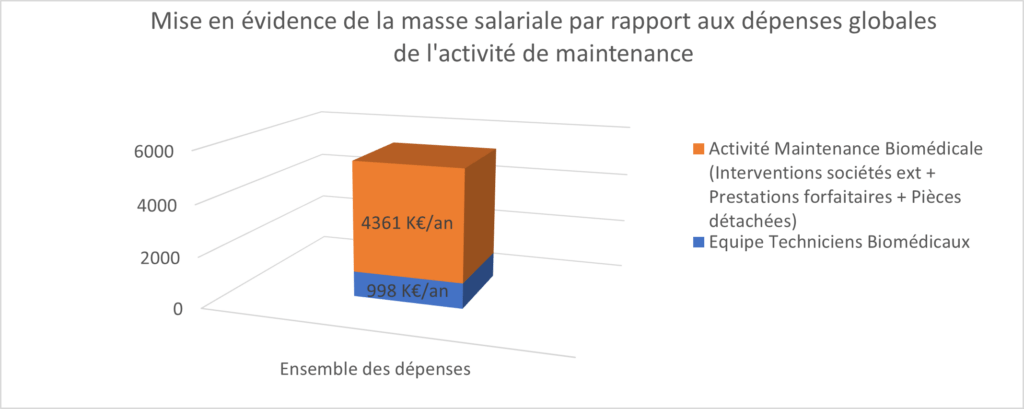
Les ressources externes dans l’activité de maintenance biomédicale sont de (0.852+2.844) 3.7 M€.
Comme indiqué précédemment le coût du service de maintenance biomédicale s’élève à 998 K€ ce qui représente 18.6% (Figure 12) des dépenses globales de l’activité de maintenance, soit environ 1.25% par agent.
Cela montre que le coût des ressources humaines dans ce service est relativement faible comparé aux autres dépenses liées à des activités dépendantes de prestataires externes.
Figure 12 : Mise en évidence de la masse salariale par rapport aux dépenses globales de l’activité de maintenance (source : auteur)
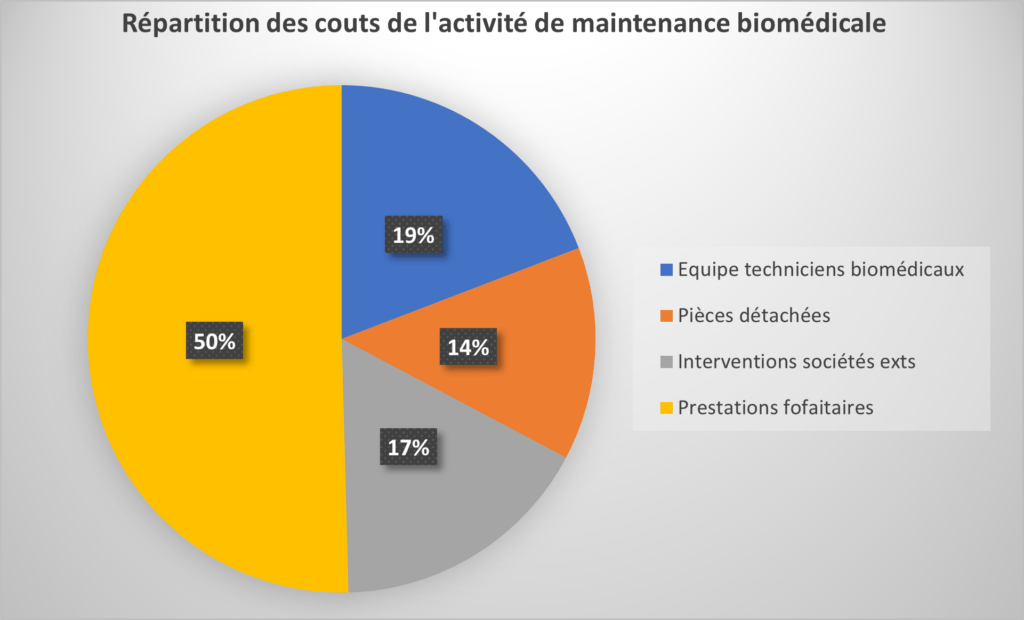
La répartition des dépenses de l'activité de maintenance biomédicale (Figure 13) met en évidence que les prestations forfaitaires constituent le poste de dépense le plus important. Les interventions des entreprises externes, qui font également partie des opérations de maintenance externalisées, montrent que ces deux activités combinées représentent 67% du coût total de la maintenance biomédicale.
Figure 13 : Répartition des coûts de l’activité de maintenance biomédicale (source : auteur)
4.1.3 Évolution des coûts dans le temps
Il est possible d'analyser l'évolution des coûts liés à la maintenance biomédicale du CHU de Caen (Tableau 7) grâce à une étude réalisée en 2010 . Cependant, plusieurs éléments doivent être pris en compte pour comparer ces coûts avec ceux de l'étude actuelle. Bien que les effectifs (15 techniciens biomédicaux) soient restés constants au cours de ces analyses, il est nécessaire de contextualiser ces dépenses en tenant compte de l'évolution du parc de dispositifs médicaux.
Tableau 7 : Évolution des coûts dans la maintenance biomédicale entre 2010 et 2023 (source : auteur)
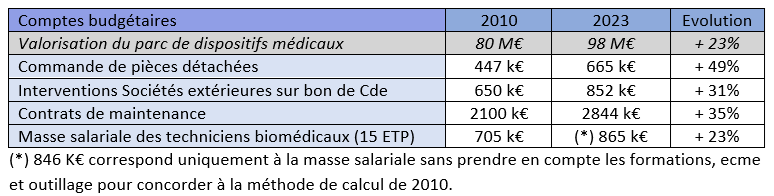
Entre 2010 et 2023, la valorisation du parc de dispositifs médicaux du CHU de Caen a augmenté de 23%, tandis que l'inflation a atteint 26,34% selon l'INSEE [10]. Toutefois, les dépenses liées aux commandes de pièces détachées ont fortement progressé ces dernières années, reflétant aussi une hausse significative des tarifs. Cette augmentation est exacerbée par l'évolution des pratiques techniques dans le domaine de la maintenance biomédicale.
Le développement et l'intégration de technologies de pointe dans les dispositifs médicaux nécessitent une adaptation des méthodes de maintenance, engendrant des coûts supplémentaires importants (par exemple, le remplacement de sous-ensembles complets ou l'utilisation systématique de batteries de secours).
En revanche, les coûts des interventions des sociétés sur bons de commande et des contrats de maintenance ont progressé de manière plus équilibrée. Les seules dépenses dont l'évolution a diminué par rapport aux indicateurs précédents sont celles de la masse salariale.
4.2 Comparaison des coûts d’une intervention de maintenance internalisée et externalisée
Pour analyser objectivement la différence de coûts entre ces deux modes de gestion, le choix a été fait de ne pas inclure deux composantes qui s’annulent naturellement et qui ont un impact financier minime.
La première différence concerne le coût d'une même pièce détachée selon l'entité qui la commande. En effet, lorsqu'un établissement de santé achète une pièce, le fournisseur applique une marge commerciale, contrairement à quand il la livre directement.
La seconde, est le temps d’intervention technique d’un prestataire extérieur, qui peut être légèrement inférieur à celui des équipes internes, grâce à une expertise potentiellement supérieure.
4.2.1 Analyse des couts selon le type d’intervention de maintenance
- Coûts d’intervention en interne
L’analyse des coûts du service de maintenance biomédicale a permis de faire ressortir un montant de 998 K€/an.
Les ressources de la maintenance biomédicale du CHU de Caen étant d’un effectif de 15 techniciens biomédicaux à taux plein (1567 Heures/an).
Ces données permettant de déduire un coût de main d’œuvre de 42.5 €/h.
- Coûts d’intervention en externe
Le coût de main d’œuvre et les déplacements des sociétés sont très disparates, c’est pourquoi il est important de disposer d’un maximum de données permettant de faire ressortir un taux moyen de ces valeurs.
Cette analyse a été réalisée à partir des prix de quarante sociétés repris du marché de maintenance du CHU de Caen sur la période 2019-2022.
La moyenne calculée de main d’œuvre est de 143.78 €/h et de 348.44 € pour les déplacements.
Afin de souligner la disparité des prix appliqués par les sociétés extérieures, il est intéressant d’indiquer les montants minimums et maximums de ces deux prestations.
Main d’œuvre : 55 €/h < 143.78 €/h < 328 €/h
Déplacement : 24.17 € < 348.44 € < 1500 €
- Coûts d’envoi d’un dispositif
L’envoi des colis se fait par l’intermédiaire d’une société extérieure et le prix variera en fonction du poids du colis.
Pour avoir une valeur moyenne, la personne en charge de la logistique au sein de l’atelier biomédical a été interrogée. Son retour d’expérience nous oriente sur un poids moyen de 25-26 Kg par colis.
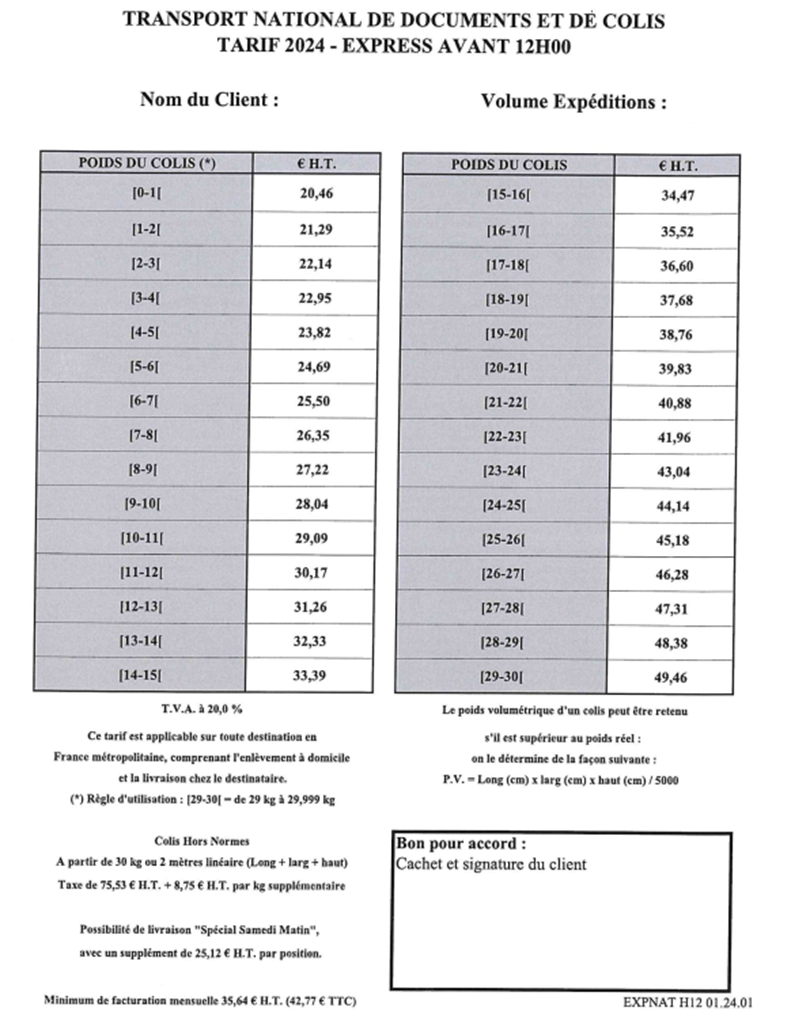
Selon le tableau de correspondance [Annexe IV] de la société de transport employé par le CHU de Caen, le coût est de 45.18 €/Colis.
4.2.2 Contrainte et prise en compte des différentes solutions
Il est important de prendre en compte toutes les composantes des interventions réalisées aussi bien en interne qu’en externe.
- Intervention sur site en interne
Une intervention d’un technicien en interne engendrera comme coût principalement son temps de main d’œuvre
- Intervention sur site par un prestataire extérieur (externalisation)
Une intervention d’un technicien externe nécessite la participation d’un technicien du CHU pour préparer l’opération (retrait de l’équipement, …) lorsque cela n’est pas possible l’emmener directement sur le lieu de l’intervention. Cela peut être un service sensible nécessitant des précautions particulières ainsi que de prévenir préalablement les professionnels de santé responsable de ce secteur (Bloc opératoire, réanimation, …)
Il incombe également au technicien du CHU de veiller aux bonnes pratiques de l’intervenant (procédure d’hygiène, …), de contrôler et vérifier les rapports d’interventions et d’assurer la traçabilité de l’intervention.
- Envoi du matériel chez le sous-traitant
Dans cette situation, il faut ajouter au prix de l’intervention (forfaitaire ou non), les coûts liés à la prise en charge de l’équipement par les techniciens ainsi que les coûts logistiques et de gestion.
4.2.3 Comparaison théorique entre une intervention internalisée et externalisée
Si on compare les coûts internes et externes pour une intervention moyenne de 2 heures, on trouve des écarts théoriques très importants. On peut ressortir (Tableau 8) que le coût de la main d’œuvre des techniciens biomédicaux hospitaliers est très compétitif par rapport à la sous-traitance.
Tableau 8 : Comparaison financière des différents types d’intervention (source : auteur)
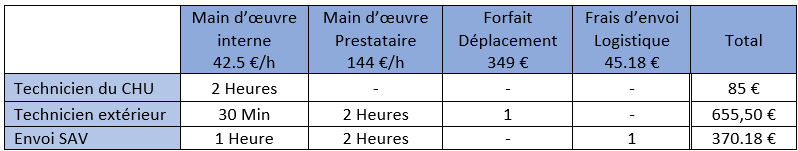
Pour une intervention de société extérieure sur site de durée moyenne, le coût est de l’ordre de neuf fois plus important qu’une intervention en interne.
Pour L’envoi d’équipement en SAV, cette méthode reste cinq fois plus cher qu’une intervention en interne reste soumise à un critère important qui est la possibilité de déplacer l’équipement (poids, fixation, connectivité avec d’autres équipements ou structures, …)
De plus ce calcul ne prend pas en compte les délais d’interventions, qui ont une incidence importante sur le temps d’indisponibilité des dispositifs médicaux. Cette notion est primordiale mais difficilement quantifiable financièrement, du fait de l’hétérogénéité des demandes d’interventions et des différents niveaux de criticité des dispositifs médicaux. L’arbitrage entre internalisation et externalisation ne se limite pas aux seuls critères financiers.
Comme indiqué précédemment de nombreux critères sont à prendre en considération : compétences, habilitation, outillage, solution dédiée informatique, système complexe, responsabilité sur certains actes, accès aux services et disponibilité, …
Ces nombreux points imposent d’avoir une réflexion permanente qui doit être questionnée de façon récurrente. Néanmoins, il est intéressant de privilégier la maintenance en interne lorsque cela est possible et que les conditions (techniques, humains, …) le permettent.
Il convient également noter que le partenariat (Interne&externe) reste une solution efficace à exploiter permettant de conjuguer les avantages de deux solutions différentes. Ce type de coopération s’est développé dans plusieurs secteurs du domaine biomédical du CHU de Caen ces dernières années, notamment la dialyse et l’échographie.
Pour le premier secteur, une tarification à l’acte a permis d'inclure l’ensemble des coûts (dispositif médical, maintenance, consommables) liés à une séance de dialyse. Cela a permis de maîtriser les coûts, de disposer d’un parc d’équipements homogène et de devenir propriétaire des dispositifs à l’issue de ce partenariat conclu pour une durée de sept ans.
Pour le second secteur, un système de location a permis de renouveler l’ensemble du parc d’échographes de l’établissement sans nécessiter un investissement initial.
Ces deux scénarios ont été possibles car, contractuellement, la maintenance de premier niveau est assurée par l’établissement. Cela permet d'établir un partenariat solide et efficace entre l’établissement de santé et les fournisseurs proposant ces solutions. Ces formules peuvent également être financièrement intéressantes, en permettant de partager la maintenance et d’utiliser les ressources et la réactivité des équipes internes, tout en bénéficiant de la spécialisation et de l’expertise des techniciens des sociétés extérieures.
5. Etude de l’internalisation de la métrologie
Pour la dernière phase de ce mémoire, il est intéressant de pouvoir mener cette réflexion sur l’internalisation ou l’externalisation dans un secteur d’activité de la maintenance biomédicale.
L’évolution et la forte augmentation de l’activité de métrologie au CHU de Caen ces dernières années ont permis d’identifier ce domaine comme sujet d’analyse et de réflexion.
Cette étude nécessite à la fois une réflexion sur la stratégie de l'établissement en matière de politique interne de maintenance et une vision pragmatique des moyens financiers que cela peut impliquer.
5.1 Métrologie dans un établissement de santé
5.1.1 Définition et réglementation générale de la métrologie
La métrologie en Laboratoire de Biologie Médicale « LBM » permet de garantir la fiabilité des résultats des analyses médicales réalisées dans les laboratoires de biologie médicale. Cela implique une vérification régulière des équipements, l’étalonnage, la traçabilité des mesures et la documentation appropriée des procédures métrologiques, contribuant ainsi à la qualité des diagnostics médicaux et des soins de santé.
A partir de 2010, date de publication du décret N°2012-270, l’obligation pour les laboratoires de biologie médicale de s’engager dans une démarche d’accréditation selon la norme NF EN ISO 15189 [11] est rentrée en vigueur.
Conformément à cette norme, les laboratoires des établissements de santé doivent être accrédités par le Comité Français d’Accréditation (COFRAC) pour pouvoir exercer leurs activités. L'accréditation est réalisée en évaluant la conformité du laboratoire aux exigences de la norme ISO 15189, qui couvre des aspects tels que la compétence technique, la gestion de la qualité, la traçabilité des résultats, la validation des méthodes, la formation et habilitation du personnel,…
5.1.2 Missions d’un technicien en métrologie
Les différentes missions du technicien en métrologie sont :
- Assurer l’ensemble des tâches techniques et administratives nécessaires à la vérification et à l’étalonnage des appareils de mesures hors automates
- Participer à l’élaboration et à la mise en place du système de qualité en métrologie
- Vérifier l’étalonnage, contrôler et valider des rapports
- Répondre au besoin des unités de soins et des laboratoires en termes de métrologie
- Être l’interlocuteur des prestataires externes
- Assurer la gestion et la traçabilité des divers matériels (tachymètre luxmètre, multimètre…)
- Animer avec le responsable de l’unité des réunions de métrologie
- Gérer le système d’acquisition des températures
5.1.3 Enjeux généraux de l’internalisation et l’externalisation de la métrologie
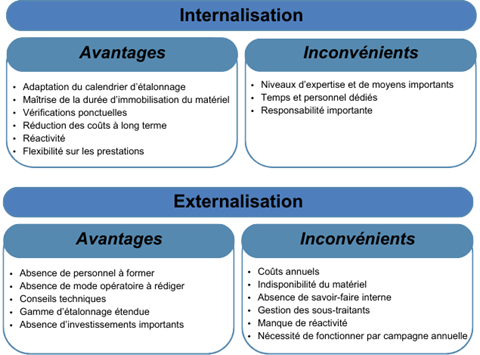
A l’identique des activités de maintenance biomédicale, l’internalisation et l’externalisation de la métrologie présentent différents avantages et inconvénients (Figure 14) à prendre en considération lors de la réflexion de la gestion de cette activité.
Figure 14 : Avantages/Inconvénients de l’internalisation/externalisation de la métrologie (source : auteur)
5.2 Contexte de la métrologie au CHU de Caen
5.2.1 Cadre structurel
En mai 2023, l’ensemble des activités de biologie au CHU de CAEN ont été regroupées sur un site unique, avec une réorganisation des activités par spécialités et un regroupement en plateformes pour les activités de routine. L’offre a été repensée pour répondre non seulement aux prescripteurs d’examens de biologie médicale du CHU, mais également aux établissement partenaires (GHT, territoriaux …)
Ce regroupement de 11 disciplines médicales se décline en :
7 Services :
- Anatomo-cytopathologie
- Biochimie
- Biologie de reproduction
- Génétique
- Hématologie biologie
- Immunologie
- Pharmacologie
1 Département Agents Infectieux incluant les services :
- Virologie,
- Bactériologie,
- Myco-parasitologie
- Hygiène hospitalière
5.2.2 Contrat de service entre la direction des ressources matérielles et numériques et le laboratoire de biologie médicale
Un contrat de service a été établi entre la direction des ressources matérielles et numériques et le laboratoire de biologie médicale, visant à contractualiser les relations existantes entre ces deux services.
Il a pour objectifs :
- De formaliser les engagements des deux services.
- De permettre un dialogue constructif menant à des actions efficaces.
- D’améliorer les activités des deux services grâce à une meilleure connaissance des contraintes de chacun.
Le document stipule les missions des services prestataires et les attentes clients, indiquant les modalités de fonctionnement des deux parties.
Le service biomédical est concerné par de nombreux engagements sur ce contrat :
- Formation aux utilisateurs
- Etalonnage, vérification, confirmation métrologique
- Dispositions s’appliquant aux maintenances préventives
- Dispositions s’appliquant aux maintenances correctives
- Répartition des tâches entre le Biomédical/LBM
5.2.3 Historique et ressources en métrologie au CHU de Caen
En 2012, lors d’un départ à la retraite d’un technicien en charge de la maintenance du laboratoire, le CHU de Caen a dû recruter un technicien avec une compétence en métrologie pour traiter des obligations imposées par l’accréditation du laboratoire selon la norme ISO 15189.
Le binôme de 2 ETP en charge de la maintenance et des équipements de laboratoire a évolué en 1 ETP / laboratoire + 1 ETP (50 % métrologie - 50 % laboratoire)
Le service biomédical a alors perdu une ressource sur le versant de la maintenance et n’a dans le même temps pas pu recruter un métrologue diplômé (salaire, attrait profil du poste, discipline naissante).
Au cours des dernières années, l’établissement a dû monter en charge sur le périmètre de la métrologie pour deux raisons principales : étendue progressive de l’accréditation à l’ensemble des laboratoires et, plus récemment, diffusion de la métrologie dans d’autres secteurs comme la prise en charge médicamenteuse avec la surveillance des températures de très nombreuses enceintes réfrigérées.
Aujourd’hui, le technicien chargé de la métrologie consacre 80 % de son temps à cette tâche, tandis que le service biomédical externalise la quasi-totalité des prestations de métrologie, devenues obligatoires et en forte croissance.
5.3 Place de la métrologie dans différents établissements de santé
5.3.1 Ressources et affiliation de la métrologie
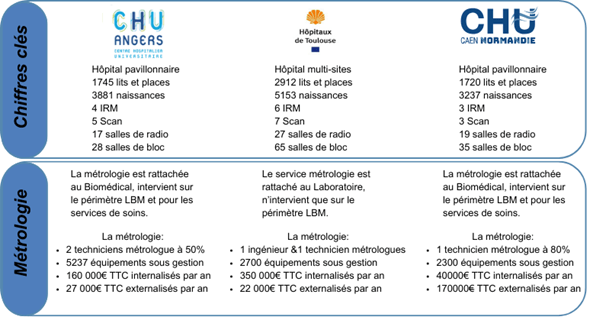
Lors du congrès annuel de l’Association Française des Ingénieures Biomédicaux (AFIB) du 27-29 Septembre 2023 [12] , un rapport a été présenté par Antonin Dubourg du CHU d’Angers et Benoit Dogny du CHU de Toulouse intitulé « Métrologie et Biomédical »
Ce travail permet de comparer les ressources consacrées à la métrologie au CHU de Caen par rapport à deux autres établissements de santé (Figure 15).
Figure 15 : Ressources métrologie dans trois établissements de santé (source : auteur)
5.3.2 Prestation de métrologie pour les laboratoires de biologie médicale et services de soins
Sur ce même modèle (Tableau 9), nous pouvons observer les activités qui sont internalisées ou externalisées selon les trois établissements de références.
Tableau 9 : Prestations de métrologie dans trois établissements de santé (source : auteur)
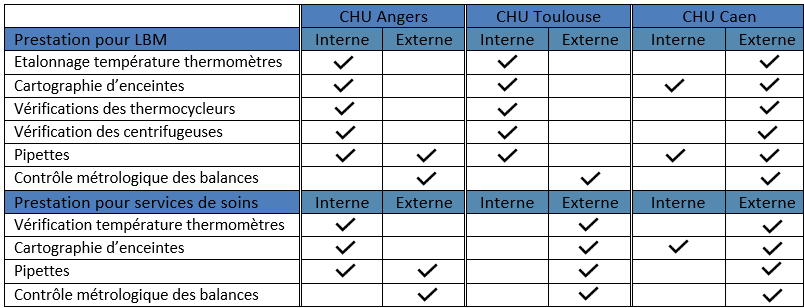
Cette synthèse révèle que la proportion de prestations externalisées au CHU de Caen est supérieure à celle des deux autres établissements mentionnés. Cela est en adéquation avec les ressources en métrologie disponibles au CHU de Caen.
5.4 Projet d’internalisation de la métrologie au CHU de Caen
5.4.1 Situation actuelle de la métrologie et orientation du projet
Les activités de métrologie (principalement le raccordement des pipettes de précision, des chaines de mesure de températures et de caractérisation des enceintes thermostatiques) sont à ce jour toutes sous-traitées. Elles représentent un volume de dépenses annuelles important et requièrent un pilotage conséquent en termes d’organisation, de planification et d’assistance.
L’externalisation convient parfaitement pour la vérification d’équipements tels que les centrifugeuses ou les thermocycleurs mais est beaucoup moins adaptée pour la gestion métrologique des instruments de mesure et dispositifs objets de notre projet.
En effet, ces matériels nécessitent de nombreuses opérations métrologiques pour s’assurer de leurs performances tout au long de leur cycle de vie :
À l’acquisition,
- À fréquence régulière selon les exigences normatives et les besoins du service,
- En cas de dérive des performances,
- Après une maintenance, un ajustage,
- Après un déplacement (cas des enceintes thermostatiques).
La sous-traitance de ces opérations et l’organisation en campagne annuelle occasionnent des délais de raccordement et de caractérisation inadaptés aux besoins des services et amènent à utiliser du matériel à la performance non-prouvée.
Les risques liés à l’utilisation de matériel non-conforme sont :
- Une altération possible du contenu des enceintes thermostatiques et la perte des produits non surveillés en températures,
- Des conditions environnementales (température) pouvant impacter la performance des automates, la conservation des échantillons, réactifs et contrôles donc, in fine, la qualité des résultats rendus,
- Un biais sur les volumes prélevés par les pipettes et donc, potentiellement, un rendu de résultats erronés.
5.4.2 Recensement des activités potentiellement internalisables
L’analyse de l’internalisation des activités de métrologie s’est déroulée en plusieurs étapes.
La première a consisté à échanger avec l’ingénieur biomédical responsable de l’équipe laboratoire, le responsable qualité du LBM, ainsi qu'avec le technicien biomédical en charge de la métrologie. Ces rencontres ont permis de recueillir des avis sur les activités susceptibles d’être internalisées et d’évaluer leur intérêt pour l’établissement.
Ensuite, nous avons examiné la faisabilité, l’intérêt économique, les avantages en termes de réactivité pour les services, tout en prenant en compte les contraintes techniques et humaines.
Il est ressorti de ces différents échanges, que nous devions nous interroger sur sept prestations actuellement externalisées.
- Etalonnage des sondes de températures
- Cartographies d’enceintes
- La vérification et étalonnages des pipettes
- Vérifications des thermocycleurs
- Contrôles métrologiques des balances
- Vérification des lecteurs microplaques
- Prestation support-Température
La seconde étape a consisté à analyser ces différentes activités, pour déterminer la possibilité ou non d’internaliser cette activité.
Si cela est possible, il a fallu déterminer :
- La dépense moyenne engagée sur ces dernières années permettant d’estimer le gain financier que cela pourrait impliquer.
- La charge de travail que cela représente (ETP)
- Les besoins et coût à investir pour prendre en charge cette nouvelle compétence.
5.4.3 Analyse des activités internalisables et dépenses affiliées

5.4.4 Apport économique de l’internalisation
Pour l’analyse économique de l’internalisation des trois activités retenues, il est important de prendre en compte l’ensemble des dépenses et des gains résultant de ce projet.
Dépenses annuelles actuelles : (maintenance externalisée)
L’ensemble des dépenses (Tableau 10) pour réaliser la maintenance sur ces trois gammes de dispositifs médicaux par des prestataires extérieurs est de 85 000 €/an.
Tableau 10 : gains annuels par l’internalisation de prestation en métrologie (source : auteur)

Dépenses annuelles estimées : (maintenance internalisée)
- Ressources humaines (RH) : Le coût d’un TSH chargé est de 58 447 €/an.
- Investissement ECME : Le projet requiert l’acquisition de matériels de métrologie assurée par le biomédical au titre du plan d’investissement et d’un poste informatique.
- L’investissement pour la première année est estimé à 40000€.
- Contrairement à certains ECME, ce type d’équipement de haute technicité doit être remplacé tous les 10ans.
Coût annuel de ces équipements à 4000 €/an.
- Exploitation ECME : Les coûts induits par les contrôles annuels des dispositifs de métrologie : 1500 €/an.
- Formation technique : Un programme de formations pour le technicien est une condition sine qua non pour pouvoir assurer la maintenance des dispositifs médicaux.
- Le coût de la formation dépendra des compétences de la personne recrutée, mais elle est estimée à 6000€ pour la première année.
- De nouvelles techniques de contrôle apparaissant régulièrement dans ce secteur qui est en pleine évolution nécessitent des formations régulières. Il est également nécessaire de prendre en compte le risque potentiel d’un turnover du technicien en charge de la métrologie.
Ces raisons impliquent de prévoir une formation tous les 4ans.
Coût annuel des formations : 1500 €/an.
Tableau récapitulatif :
Les dépenses annuelles estimées pour l'internalisation de la maintenance de ces trois familles de dispositifs médicaux sont de 65 447 € par an, comparativement à un coût actuel de 85 000 € par an avec des prestataires extérieurs (Tableau 11).
Tableau 11 : Récapitulatif des coûts et gains annuels en internalisant les prestations de métrologie (source : auteur)
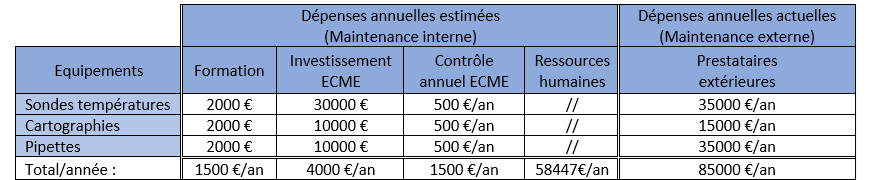
Le projet permet donc de réaliser une économie annuelle d’environ 20 000 €, laquelle pourrait potentiellement augmenter en intégrant ultérieurement la maintenance des thermocycleurs.
5.4.5 Bénéfices estimés et bilan de ce dossier pour le CHU de Caen
L’objectif de l’internalisation d’une partie de la métrologie est d’optimiser le service médical rendu en limitant le risque d’utilisation de matériel non-conforme préjudiciable à la qualité des prestations délivrées.
Ce projet dispose d’un appui institutionnel par le soutien de l’ensemble du laboratoire, de la recherche, de la pharmacie, du service de néonatologie (lactarium) et de la direction de la qualité.
Les bénéfices attendus sont nombreux :
- Maintien d’un parc matériel conforme aux exigences (Cofrac, HAS, internes),
- Meilleure réactivité face aux demandes métrologiques des services,
- Libération de temps du technicien du biomédical et des référents métrologie -techniciens du laboratoire- qui consacrent actuellement du temps à la métrologie,
- Facilités et économie de gestion, réduction des rendez-vous et de la planification avec les sociétés,
- Réduction du nombre de marchés public à passer, réduction des litiges,
- Pouvoir disposer d’un binôme sur une partie des activités avec l’équipe biomédicale.
De plus, comme indiqué précédemment le gain financier est favorable à ce projet. L'ensemble de ces éléments a permis de constituer un dossier solide à présenter à la direction des ressources humaines de l'établissement.
À l'issue de cette présentation, une procédure de recrutement pour ce poste a été validée.
Conclusion
La démarche de ce stage était de mener une réflexion sur la vision de l’internalisation et l’externalisation des activités de maintenance biomédicale.
L’objectif était de donner la possibilité par ce biais de pouvoir valoriser, faire évoluer ou asseoir la politique de maintenance biomédicale au sein du CHU de Caen.
Ce travail a mis en relief qu’il n’y avait pas de réponse ou de solutions préétablis, que de nombreux critères devaient être pris en considération dans ce processus de réflexion. On s’aperçoit rapidement que des éléments comme la taille de l’établissement, du parc à entretenir et l’historique du service biomédical en place sont des éléments qui orientent un choix de politique de maintenance.
Une part importante de l’analyse est également consacrée à l’aspect économique, qui est un indicateur indispensable pour pouvoir maîtriser l’ensemble des critères ayant une incidence sur le choix de prestation à privilégier.
L’étude de l‘internalisation de la métrologie, qui m’a servi d’exemple appliqué dans ce rapport, est intéressant dans cette démarche d’interrogation continue entre le « faire » et « faire faire ».
L’issue de ce travail sur ce domaine précis a permis de valider l’intérêt d’internaliser cette activité, néanmoins il est à noter que cela ne se fait pas forcément toujours dans ce sens.
En effet même si ce point n’a pas pu être développer dans ce rapport, une première démarche a été menée fin 2023 au sein du service biomédical sur l’intérêt d’externaliser les contrôles qualité réglementaires des mobiles de radiologie de l’établissement.
Dispositifs médicaux qui étaient contrôlés depuis de nombreuses années par le service biomédical du CHU de Caen.
Plusieurs éléments ont été en faveur de l’externalisation de cette activité, comme l’importance de la charge de travail, les contraintes techniques pour contrôler ces équipements et la diminution des prix pratiqués par les prestataires extérieurs pour ce type d’intervention.
Ce qui a permis de dégager par la même occasion du temps à l’équipe de techniciens biomédicaux référente de ces équipements, pour pouvoir se concentrer sur d’autres dispositifs médicaux et missions de maintenance biomédicale.
D’un point de vue personnel, ce travail m’a permis de voir et de réfléchir d’une façon différente sur le domaine des activités de maintenance. Ma formation en master 2 en « Technologies biomédicales et territoires de santé » m’a permis de maitriser des outils qualité et de prendre le recul suffisant pour pouvoir traiter ce sujet. Le module « Laboratoires d’analyses médicales » a été également un véritable atout pour pouvoir comprendre et aborder la partie métrologie de ce rapport.
De plus, pendant cette période de stage j’ai pu travailler sur de nombreux autres sujets tel que l’acquisition et la configuration de l’ensemble des bras plafonniers (blocs opératoires, réanimations, service d’accueil et d’urgence des victimes,…) pour le nouveau CHU, le développement de la GMAO au sein du service biomédical et des réflexions sur la mise en place sur les établissements du GHT, le déploiement de la perfusion connectée au sein des réanimations, …
Ce stage a été une opportunité pour moi de mettre en pratique ce que j’ai pu apprendre cette année en complémentarité avec mon expérience professionnelle d’une vingtaine d’année dans le domaine biomédical.
Bibliographie
[1] « Groupements hospitaliers de territoire (GHT) », ARS Normandie. Consulté le : 16 juin 2024. [En ligne]. Disponible sur : https://www.normandie.ars.sante.fr/groupements-hospitaliers-de-territoire-ght-0
[2] Centre Hospitalier Fernand LEGER, « Le Groupement Hospitalier de Territoire », Centre Hospitalier Fernand LEGER - Argentan. Consulté le : 16 juin 2024. [En ligne]. Disponible sur : https://www.ch-argentan.fr/letablissement/le-groupement-hospitalier-de-territoire/
[3] CHU Caen, « Découvrez le CHU », CHU Caen Normandie. Consulté le : 16 juin 2024. [En ligne]. Disponible sur : https://www.chu-caen.fr/decouvrez-le-chu/
[4] L. ABENHAIM, « Arrêté du 3 mars 2003 fixant les listes des dispositifs médicaux soumis à l’obligation de maintenance et au contrôle de qualité mentionnés aux articles L. 5212-1 et D. 665-5-3 du code de la santé publique », Ed. Legifrance, Paris, JORF n°66 du 19 mars 2003 page 4848, mars 2003. [En ligne]. Disponible sur : https://www.legifrance.gouv.fr/eli/arrete/2003/3/3/SANP0320928A/jo/texte
[5] « maintenance.pdf ». Consulté le : 16 juin 2024. [En ligne]. Disponible sur : https://www.cfef.org/archives/bricabrac/maintenance.pdf
[6] MACSF.fr, « Maintenance d’un dispositif médical - MACSF exercice professionnel », MACSF.fr. Consulté le : 16 juin 2024. [En ligne]. Disponible sur : https://www.macsf.fr/responsabilite-professionnelle/prevention-des-risques/maintenance-dispostif-medical
[7] « ISO 15189:2012(fr), Laboratoires de biologie médicale — Exigences concernant la qualité et la compétence ». Consulté le : 20 juin 2024. [En ligne]. Disponible sur : https://www.iso.org/obp/ui/fr/#iso:std:iso:15189:ed-3:v2:fr
[8] « maintenance-equipements-biomedicaux.pdf ». Consulté le : 16 juin 2024. [En ligne]. Disponible sur : https://www.economie.gouv.fr/files/files/directions_services/daj/marches_publics/oecp/guides-gem/maintenance-equipements-biomedicaux/maintenance-equipements-biomedicaux.pdf
[9] « TecHopital - Articles ». Consulté le : 16 juin 2024. [En ligne]. Disponible sur : https://www.techopital.com/story?ID=5353
[10] « L’essentiel sur l’inflation | Insee ». Consulté le : 16 juin 2024. [En ligne]. Disponible sur : https://www.insee.fr/fr/statistiques/4268033
[11] « Norme ISO 15189 : La référence qualité des laboratoires - Koovea ». Consulté le : 20 juin 2024. [En ligne]. Disponible sur : https://www.koovea.com/blog/norme-iso-15189-laboratoire/
[12] « AFIB, Association Française des Ingénieurs Biomédicaux ». Consulté le : 11 septembre 2020. [En ligne]. Disponible sur : https://www.afib.asso.fr/
Annexes
ANNEXE I
Répartition dispositifs pour la maintenance biomédicale
ANNEXE II

ANNEXE III

ANNEXE IV