IDS295 – Intégrer le développement durable à la conception et l'exploitation d'un hôpital
DOI mémoire
https://doi.org/10.34746/ids295Catégories
Les projets ou stages publiés auxquels vous accédez sont des rapports d'étudiants et doivent être pris comme tels. Il peuvent donc comporter des imperfections ou des imprécisions que tout lecteur doit admettre et donc supporter. Il ont été réalisés pendant les périodes de formation et constituent avant-tout des travaux de compilation bibliographique, d'initiation et d'analyse sur des thématiques associées aux concepts, méthodes, outils et expériences sur les démarches qualité dans les organisations ou sur les technologies en santé.
Si, malgré nos précautions, vous avez des raisons de contester ce droit de diffusion libre, merci de nous en faire part (master@utc.fr), nous nous efforcerons d'y apporter une réponse rapide. L'objectif de la présentation des travaux sur le web est de permettre l'accès à l'information et d'augmenter ainsi la qualité des échanges professionnels.
Nous ne faisons aucun usage commercial des travaux de projet ou de stage publiés, par conséquent les citations des informations et l'emploi des outils mis à disposition sont totalement libres. Dans ce cas, nous vous demandons de respecter les règles d'éthique en citant explicitement et complètement vos sources bibliographiques.
Bonne lecture...
Auteurs




Contacts
- Amal ABRBRI : amal123elle@gmail.com
- Jérémie BOURGEOIS : jer.bourgeois00@gmail.com
- Léa EDME : lea.edmepr@gmail.com
- Fadwa TAMRANI : fadwatamrani13@gmail.com
Citation
A rappeler pour tout usage : A. ABRBRI, J. BOURGEOIS, L. EDME, F. TAMRANI « Intégrer le développement durable à la conception et l'exploitation d'un hôpital », Université de Technologie de Compiègne (France), Master Ingénierie de la Santé, Mémoire de Projet, janvier 2026, https://travaux.master.utc.fr/, réf n° IDS295, https://travaux.master.utc.fr/formations-master/ingenierie-de-la-sante/ids295/, https://doi.org/10.34746/ids295
Résumé
L’intégration du développement durable dans la conception et l’exploitation d’un hôpital est un sujet qui prend de plus en plus d’importance croissante au fil des années, sous l’effet des contraintes environnementales, économiques et réglementaires. Il existe de nombreuses solutions permettant de réduire l’impact environnemental d’un tel établissement, la difficulté réside dans leur mise en place concrète et dans les spécificités de chacun de ces hôpitaux.
Ce projet consiste à présenter les solutions possibles permettant de réduire l’impact environnemental d’un hôpital tout au long de son cycle de vie. Ces solutions concernent les choix des matériaux et de leur recyclage, les économies des différentes ressources et énergies nécessaires au bon fonctionnement de l’hôpital, les transports de ces ressources et l’isolation énergétique du bâtiment. Sont également évoquées les bonnes pratiques à mettre en place au sein des équipes ainsi que les points à prendre en compte pour pouvoir intégrer ces pratiques au quotidien sans impacter négativement la qualité de la prise en charge des patients. Ces éléments sont illustrés par différents cas d’étude.
Enfin, afin de favoriser la communication sur ces sujets, un outil de communication a été réalisé. Il se présente sous la forme d’un dépliant qui résume les solutions principales présentées dans ce mémoire.
Abstract
The integration of sustainable development into the design and operation of a hospital is a topic that has become increasingly important over the years. There are many solutions for reducing the environmental impact of such an establishment, but the difficulty lies in their practical implementation and in the specific characteristics of each hospital.
This project is the representation of possible solutions for reducing the environmental impact of a hospital throughout its life cycle. These solutions concern the choice of materials and their recycling, savings in the various resources and energy needed for the hospital to function properly, the transport of these resources and the energy insulation of the building. Then are also discussed the best practices to be implemented within teams and points to consider in order to integrate these practices into daily life without negatively impacting the quality of patient care. These elements are illustrated by various case studies.
Finally, in order to promote communication on these topics, a communication tool has been developed. It takes the form of a leaflet summarising the main solutions presented in this dissertation of methodological intelligence.
Téléchargements

Mémoire téléchargeable sur l'intégration du développement durable à la conception et l'exploitation d'un hôpital
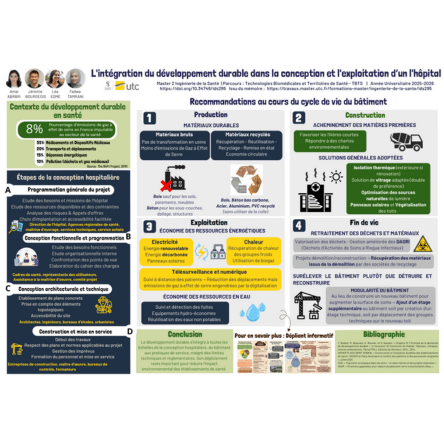
Poster téléchargeable sur l'intégration du développement durable à la conception et l'exploitation d'un hôpital

Dépliant téléchargeable de l'intégration du développement durable à la conception et l'exploitation d'un hôpital
Mémoire Complet
L'intégration du développement durable dans la conception et l'exploitation de l'hôpital
Introduction
Concevoir et exploiter un hôpital aujourd’hui implique de relever de nombreux défis : contraintes budgétaires, transition écologique, attentes accrues des patients et évolution constante des besoins de santé. Le vieillissement de la population, la progression des maladies chroniques et la complexité grandissante des parcours de soins exigent des établissements capables d’offrir une prise en charge optimale, cependant, cette qualité peut avoir un fort impact environnemental. Dans ce contexte, la durabilité n’est plus une option, mais une nécessité structurelle.
Les établissements de santé sont ainsi devenus des acteurs clés des politiques de Responsabilité Sociétale et de Développement Durable, renforcées par des exigences réglementaires toujours plus strictes. Les initiatives nationales, telles que le projet stratégique 2020-2023 de l’Association Nationale pour la Formation permanente du personnel Hospitalier (ANFH), encouragent une gestion responsable des ressources : réduction des déchets, amélioration de la qualité de l’air, maîtrise des consommations énergétiques et diminution des émissions de gaz à effet de serre. Ces obligations redéfinissent durablement la manière de concevoir, construire et exploiter un hôpital. Face à ces enjeux, une question centrale émerge : Comment intégrer efficacement le développement durable dans la conception et l’exploitation d’un hôpital ?
Pour répondre à cette problématique, nous nous intéresserons à l’intégration actuelle du développement durable dans la conception et l’exploitation d’un hôpital. Notamment en explorant les solutions permettant d’ancrer la durabilité au cœur des établissements : performance énergétique, gestion de l’eau, choix de matériaux responsables, certifications environnementales etc. Enfin, nous évoquerons les cas d’études rencontrés au cours de ce projet, avant de se projeter sur l’avenir de la conception hospitalière durable.
1. L’intégration actuelle du développement durable à la conception hospitalière
1.1. Cadre technique et réglementaire d'un projet de conception hospitalière
Un projet de conception hospitalière est un projet de grande envergure dans lequel de nombreux acteurs vont intervenir. Durant chaque phase du projet, ces acteurs doivent répondre aux contraintes réglementaires, techniques, budgétaires et humaines, tout en gardant en priorité l’objectif central : un hôpital sûr, fonctionnel, durable et centré sur le patient.
Le projet va s’articuler selon quatre grandes logiques :
- Une logique fonctionnelle qui correspond à l’organisation humaine et logistique, et de manière générale tout ce qui impacte principalement les utilisateurs et usagers.
- Une logique urbaine architecturale et technique, qui correspond à tout ce qui a trait à l’implantation du bâtiment dans son environnement et au projet de construction en lui-même.
- Une logique réglementaire qui correspond aux réglementations spécifiques à chaque secteur d’activité et au projet dans son ensemble.
- Une logique économique qui correspond à la maîtrise des coûts tout au long du processus.
Dans le cas de notre sujet, une cinquième logique sera ajoutée, celle du développement durable qui sera prise en compte durant toutes les étapes du projet par l’ensemble des acteurs. Tout au long du processus, les différentes décisions prises et actions réalisées doivent respecter des lois comme la loi ELAN (2018), la Loi de la Transition Énergétique pour croissance verte (LTECV) (2015), ou d’autres types de réglementations et certifications. Ces éléments seront définis plus précisément dans une partie réglementaire dédiée [1, 2, 3, 4] .
Le projet complet représente un ensemble de processus complexes, il est possible de regrouper ces éléments en différentes phases majeures. Ci-dessous une chronologie possible des différents évènements, à adapter à chaque projet et établissement différents.
Phase 1 - Programmation générale du projet
Cette première phase constitue le cadrage global du projet c’est-à-dire la définition des rôles, des besoins et les missions de l’hôpital.
Le processus débute par l’étude des besoins actuels et futurs de l’établissement, ainsi que des ressources disponibles et mobilisables. Ce dernier permet de délimiter précisément le projet et d’en définir des objectifs clairs. Commence ensuite une phase d’analyse des risques et des contraintes à prendre en compte dans la réalisation du projet global. A titre d’exemple, ces contraintes peuvent être de natures réglementaires, financières, topologiques, organisationnelles ou logistiques. L’étude comparative de ces dernières, par rapport aux objectifs et ressources, permet de définir la faisabilité globale du projet. Les prises de contacts débutent ensuite avec les différents futurs acteurs (internes et externes). Les appels d’offres avec ou sans concours (selon le coût total du projet) sont lancés afin de sélectionner la maîtrise d'œuvre qui sera chargée du projet. Selon l’envergure du projet et le budget qui est alloué à ce dernier, cette phase de préparation peut s’étendre sur plusieurs années [1, 2, 3, 4] .
Phase 2 - Conception fonctionnelle et programmation détaillée
Cette phase correspond à la définition détaillée des besoins fonctionnels, c'est-à-dire les besoins techniques (électricité, fluides médicaux, systèmes informatiques etc.). Chaque partie prenante va étudier les éléments dont elle est responsable afin de déterminer précisément les besoins et contraintes pour l’élaboration du cahier des charges.
L’organisation des différents services est alors pensée avec leur composition et leurs besoins matériels respectifs. Une attention particulière est portée à l’optimisation des flux (patients, personnel, matériels, approvisionnements et déchets), afin de garantir efficacité, sécurité et confort. La prise en compte de ces points permet l’élaboration du cahier des charges fonctionnel, servant de document de référence pour la suite du projet [1, 2, 3, 4] .
Phase 3 - Conception architecturale et technique
Cette phase débute par la traduction des besoins fonctionnels préalablement établis en solutions techniques précises et donc à l’ébauche des premiers plans globaux. Ces plans sont retravaillés constamment de manière pluridisciplinaire notamment avec les architectes, les ingénieurs internes et externes à l’établissement, les bureaux d’études. Les différents acteurs, chacun à leur niveau, permettent d’aboutir à des plans finaux complets. C’est à ce moment que commencent à intervenir les organismes de contrôle et les autorités de validation des normes sanitaires par exemple.
Ces plans ne sont pas seulement techniques, ils doivent également prendre en compte l’ergonomie de travail du personnel de santé, le confort des patients et des usagers de manière générale (décoration, stationnement, facilité de circulation interne, réseau routier, accessibilité) [1, 2, 3, 4] .
Phase 4 - Construction, autorisations et mise en service
Il s’agit de la phase de travaux et de réalisation concrète du projet. Il est alors nécessaire d’avoir une coordination parfaite entre les maîtres d'œuvres et toutes les entreprises actrices (construction, fournisseurs de dispositifs médicaux, experts techniques…) afin de respecter les plans et normes définis lors des étapes précédentes.
Le respect strict des plans et des normes préalablement établis permet de limiter le nombre d’imprévus, qui peuvent être nombreux durant cette phase. La gestion de ces derniers doit se faire tout en respectant le budget initial alloué, le calendrier et les contraintes techniques et environnementales (nuisances sonores, respect des règles de sécurité …). Une fois que tous les imprévus sont pris en compte, que les plans et systèmes ont été modifiés pour s’adapter aux nouvelles contraintes et que toutes les autorisations ont été obtenues, le bâtiment peut être mis en service. En parallèle, le personnel destiné à travailler dans le nouveau bâtiment est formé et informé pour être apte à travailler dans ces infrastructures dès leur mise en service.
Après chacune des étapes de programmation, conception et construction, la société de certification Certivéa (certificateur unique pour le référentiel HQE des bâtiments non résidentiels) réalise un audit. Seront alors vérifiés et attestés la bonne mise en œuvre du système de management de l’opération, la qualité environnementale du bâtiment et des performances en matière de développement durable.
À la fin de la phase 4, l’exploitation du bâtiment doit se faire dans une optique d’amélioration continue à tous les niveaux. Une surveillance sera alors mise en place sur l’efficacité des infrastructures et organisations, la qualité des soins, le confort des patients, et l’efficacité durable des systèmes mis en place. L’objectif est de proposer des services de la meilleure qualité possible à court et long termes [1, 2, 3, 4].
La Figure 1 ci-dessous résume les différentes phases de la conception hospitalière.
Figure 1 : Chronologie des principales étapes de la conception hospitalière (Source : Auteur.e.s)

Le contexte réglementaire de la conception hospitalière est très singulier, et les recherches réalisées seront axées sur le développement durable. Sont notamment obligatoires : les lois ELAN et LTECV, la Réglementation Environnementale (RE2020). Les codes de la commande publique et de la construction et de l’habitation sont également très utiles et facilitent la réalisation des projets de conception hospitalière. D’un point de vue non obligatoire, les normes internationales ISO 14001 et ISO 14031 peuvent être appliquées dans une démarche d’intégration des exigences environnementales.
La Figure 2 présente un schéma récapitulatif du contexte réglementaire de la conception hospitalière incluant le développement durable :
Figure 2 : Schéma récapitulatif du contexte réglementaire de la conception hospitalière incluant le développement durable (Source : Auteur.e.s)
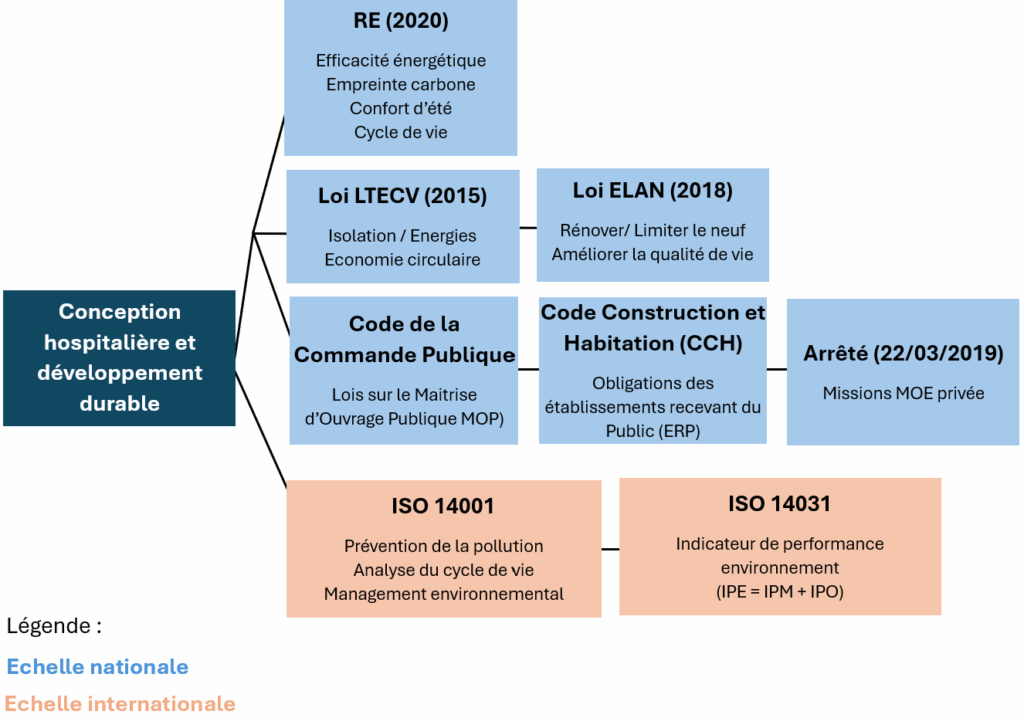
MOE = Maitrise d'Oeuvre
IPE = IPM + IPO avec IPE = Indicateur de la Performance Environnementale ; IPM = Indicateur de Performance de Management ; IPO = Indicateur de Performance Opérationnelle
1.2. L’essentiel du développement durable
Il est ainsi d’enjeu public de mettre en place des dispositions qui veillent à respecter les trois volets du développement durable. D’un point de vue scientifique, le développement durable peut être défini comme l’ensemble de changements, productifs ou sociaux, dont le résultat a pour objectif l’amélioration des conditions d’existence d’une population donnée dans son ensemble [5]. Les différents acteurs de cette population seront définis plus précisément dans une partie donnée. D’un point de vue politique et étatique, l’ancienne Première Ministre norvégienne Gro Harlem Brundtland (1987) définit le développement durable comme étant un développement qui répond aux besoins du présent sans compromettre la capacité des générations futures à répondre aux leurs [6]. Concrètement, le développement durable se divise en trois grands aspects : économique, environnemental et social. Du point de vue économique, il convient de tendre à développer une croissance équilibrée qui ne repose ni sur la perte de ressources ni sur l’endettement. Réduire ses consommations de toutes sortes permet de limiter les coûts d’une activité en plus de limiter le gaspillage.
L’objectif est d’établir un modèle économique capable de soutenir les ambitions d’innovation médicale et de préserver la pérennité des structures hospitalières.
Au niveau environnemental, il s’agit de chercher à encadrer les activités de sorte qu’elles préservent au mieux les écosystèmes. The Shift Project, association française spécialisée en transition écologique et créée en 2010 a estimé les parts d’émission de dioxyde de carbone du domaine de santé. Il est important de rappeler que cette émission est aujourd’hui l’indicateur majeur de l’impact climatique d’une activité. Notamment composée d’économistes et de climatologues, ces experts ont estimé que 55 % des émissions globales du domaine de la santé concernent les médicaments et les dispositifs médicaux ; 20 % les transports et déplacements (livraisons de DM, de médicaments, de patients) ; 15 % pour les dépenses énergétiques de l’hôpital et des dépenses en chauffage et enfin, 10 % pour la pollution due aux déchets et Déchets d’Activités de Soins à Risques Infectieux (DASRI) et pour les gaz médicaux [7]. Ces données sont d’autant plus importantes à prendre en compte que la part de pollution générée par le domaine de la santé représente 8% des émissions totales de dioxyde de carbone.
L'aspect social consiste à être attentif et à surveiller les impacts de notre activité sur celles voisines. Il est nécessaire de garantir l’équité et l’égalité des droits de chacun afin de pouvoir mettre en place des systèmes qui demeureront dans le temps.
Le développement durable étant désormais un concept clairement défini, il convient de s’interroger sur la manière dont il s’intègre non seulement dans la conception, mais aussi dans l’exploitation des établissements hospitaliers. Aujourd’hui, concevoir et exploiter un hôpital consiste à rechercher comment offrir aux patients et au personnel de soins un environnement aussi confortable que possible, sans compromettre la qualité des soins prodigués [8].
1.3. Les acteurs essentiels au projet
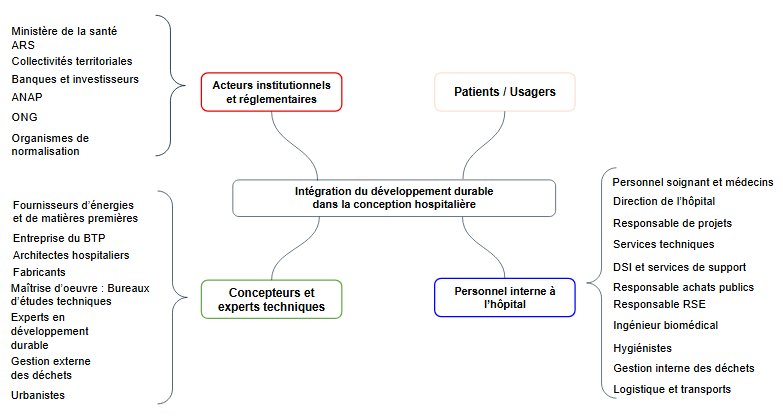
Notre projet va porter sur la conception et l’exploitation hospitalières et le développement durable de manière générale en prenant en compte les points de vue de nombreux acteurs. Il est possible de subdiviser le projet en quatre grandes catégories de parties prenantes. Dans un premier temps, les professionnels de santé qui travaillent à l’hôpital semblent être la partie prenante la plus concernée, avec un impact majeur de la conception sur l’exécution quotidienne de leurs tâches. En effet, la conception aura un impact sur l’organisation interne, et donc l’efficacité, la sécurité et, par conséquent, la qualité des soins. La partie prenante des patients est ainsi étroitement liée à celle des professionnels de santé. En effet, si les circuits et flux de personnels sont optimisés, avec une réduction des temps de déplacement, alors le temps dédié aux patients, à leur soin et au suivi de leur état global de santé est majoré. De plus, assurer le confort thermique et acoustique des espaces de l’hôpital a des conséquences sur le quotidien du patient lors de son séjour à l’hôpital. Enfin, les institutions administratives et de direction ont des rôles de pilotage, de planification et de politique. Parmi elles, l’Agence Régionale de Santé (ARS), qui a des fonctions de contrôle de la qualité et d’orientation des différents financements. Cette dernière fait souvent suite à la politique nationale de santé définie par le Ministère de la Santé. Entre ces deux organisations, les collectivités territoriales interviennent d'un point de vue financier, avec une participation plus ou moins élevée au projet de conception. Ces administrations ont également un impact sur les concepteurs et experts techniques soumis à des réglementations. Parmi eux se trouvent les architectes hospitaliers, bureaux d’études, urbanistes ainsi que tous les fournisseurs de matières premières, d’énergie, et les fabricants de dispositifs médicaux. La Figure 3 ci-dessous représente une cartographie des acteurs de la conception hospitalière.
Figure 3 : Cartographie des acteurs de la conception hospitalière (Source : Auteur.e.s)
1.4. Enjeux de la conception et l'exploitation hospitalières
L’Agence Nationale d'Appui à la Performance des établissements de santé et médico-sociaux (ANAP) permet un appui terrain pour les établissements de santé. Sur les années 2022 et 2023, près de 400 d’entre eux ont fait appel à l’ANAP pour intégrer le développement durable dans leur organisation. Il en retourne que l’élaboration de la démarche RSE a été permise pour 83% d’entre eux [9].
En conception hospitalière, il est essentiel d’introduire la notion de développement durable dès la réalisation des plans architecturaux de l’établissement en devenir. Nous proposons d’étudier les divers enjeux en distinguant ceux qui concernent la construction de ceux de l’exploitation.
1.4.1. Considérer le développement durable en phases de conception et de construction
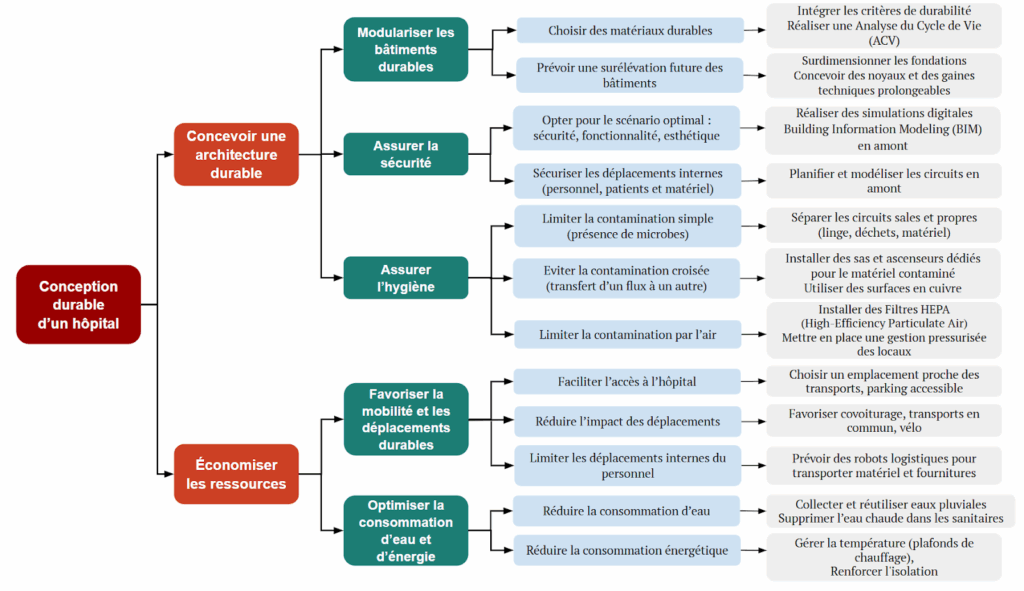
En débutant par les considérations lors de la conception hospitalière, il convient de réfléchir à une architecture durable et de réaliser un plan d’économie des ressources.
Dans un premier temps, il s’agit de mieux penser la modularité des bâtiments, cela commence par un choix de matériaux pertinent et sélectionné selon des critères établis pour répondre aux besoins de la structure. De plus, depuis plusieurs années, la surélévation des bâtiments est à prévoir dès la conception. Cela permet d’ajouter des étages à l’établissement, au lieu de construire un nouveau bâtiment à condition d’avoir auparavant surdimensionné les fondations et la structure. Au-delà des dalles porteuses et des ancrages, il est nécessaire de prévoir également des noyaux (escaliers, ascenseurs) et gaines techniques prolongeables comme le chauffage, la ventilation et la climatisation.
Dans le domaine de la construction, qu’il s’agisse d’établissements de santé ou non, la sécurité est un critère primordial. Des simulations digitales Building Information Modeling (BIM), sont donc réalisées en amont. Le but est de visualiser différentes modélisations du bâtiment, et ainsi de sélectionner le scénario le plus favorable à tous points de vue, tant sécuritaire, qu’esthétique et pratique. Le choix d’un mauvais scénario pousserait l’établissement à réaliser de nouveaux travaux, avec des conséquences budgétaires et environnementales importantes.
Malgré les améliorations et modifications qui sont réalisées dans un cadre d’exploitation hospitalière durable, les critères d’hygiène doivent être vérifiés. Parmi ces derniers, la séparation des circuits propres/sales pour le linge, les déchets, le matériel etc. Dans la même idée de limiter la contamination croisée, il est indispensable de prévoir les voies indépendantes de transport de matériel contaminé (ascenseurs dédiés, sas). En effet, les surfaces constituent un vecteur important de contamination croisée [10], c’est pourquoi le cuivre, ayant des propriétés antimicrobiennes naturelles, est un choix de certains établissements dans la lutte contre les maladies nosocomiales [11]. Divers acteurs sont concernés par ces considérations techniques tels que les ingénieurs logistiques, les ingénieurs CVC, les hygiénistes et les architectes, sans oublier les fournisseurs de matières premières.
Dans un second temps, l’économie des ressources est complexe et doit atteindre l’ensemble de l’établissement. Le choix d’implantation, c’est-à-dire l’espace de construction de l’établissement doit être une décision favorable à l’accessibilité facilitée (transports en commun, parking vaste et accessible). Les trajets des salariés sont également pris en considération. Le secteur médical est très demandeur d’emplois, avec des très nombreux professionnels de soin qui arrivent chaque jour sur site, le télétravail étant inadapté à leur mode de travail. S’il est impossible de prévoir les temps de trajet domicile-travail et travail-domicile, il est évident qu’un hôpital central dans la répartition géographique des environs réduit fortement les difficultés d’accessibilité. A titre d’exemple, un hôpital accessible en tramway depuis une ville sera plus facile d’accès et économisera plus de ressources qu’un établissement rural qui ne serait pas relié à une ligne de bus de la ville voisine. Il s’agit donc de prendre de la distance avec la conception en elle-même et de se questionner sur l’impact des environs sur l’établissement en question.
En termes de ressources humaines, certaines dispositions tendent à réduire les recrutements de professionnels de santé, tels que l’intégration de robots logistiques autonomes (AMR). Ils permettent le déplacement de matériel dans les couloirs. Le temps gagné sur les déplacements des soignants au sein même de l’hôpital représente un gain de productivité crucial au niveau des soins. L’exemple du CHU de Nantes en témoigne [12], avec un retour d’expérience de T. Perlemoine, Responsable des projets logistiques de CHU. Leur utilisation des robots était initialement réservée au Centre de Désinfection des Endoscopes Souples (CETRES), avec plus de 40 missions par jour, ce qui représente plus de 1700 aller-retours par mois, soit 100 km/ mois. Cette distance est couverte par les robots et permet ainsi de concentrer l’activité des soignants sur les soins. Une installation des robots à l’échelle de tout l’établissement, avec des “mini-couloirs” ou passerelles dédiées, associées à la possibilité d’accès aux services de soin. L’Agence nationale d'appui à la performance des établissements de santé et médico-sociaux (ANAP) estime la réduction des distances parcourues à pied par les soignants de 15 à 25 % grâce à la mise en place des robots automatiques [13].
Enfin, la récupération et l’exploitation des ressources naturelles ; eau et chaleur sont à instaurer. A titre d'exemple le CHU de Rouen Normandie qui a réduit sa consommation d’énergie de 25% depuis 2010, avec un objectif de 60% d’ici 2050 [14]. Dans un but de préservation des ressources, le chauffage des services de soins est plafonné à 21°C entre fin mai et début octobre, et les bureaux à 19°C. De plus, certains sites du CHU sont reliés au réseau de chaleur biomasse de la métropole de Rouen. Ce résultat est notamment obtenu par les changements de fenêtres, et des efforts d’isolation des bâtiments. La préservation de l’eau est notamment permise par le biais de suppression de l’eau chaude dans les sanitaires, ou encore la récupération d’eau de pluie pour les systèmes d’arrosage.
La Figure 4 présente un récapitulatif des considérations à prendre en compte lors de la conception hospitalière.
Figure 4 : Schéma des enjeux de la conception hospitalière (Source : Auteur.e.s)
1.4.2. Assurer une exploitation durable de la nouvelle construction hospitalière
La conception hospitalière durable va au-delà de l’étape de construction en elle-même. La notion de durabilité évoque implicitement de poursuivre les améliorations, de continuer, bien après la construction du bâtiment. Les grandes démarches peuvent être scindées en deux : la digitalisation des données, et le maintien de la qualité des soins.
Dans un premier temps, instaurer la digitalisation de toutes les données, ou presque. Numériser les données patients permet de diminuer l’utilisation de papier, tout en assurant la sécurité de ces données, et leur pérennité. La Haute Autorité de Santé (HAS) estime à 70% la réduction possible de la consommation de papier suite à la transformation en hôpital numérique [15]. L’autorisation et la pratique des téléconsultations avec les professionnels de santé, limitant les déplacements et les besoins d’accueil au sein des bâtiments de l’établissement. De plus, la télésurveillance et le suivi permanent de l’état de santé des patients grâce aux DM connectés permet d’éviter les déplacements non nécessaires de certains patients, pour favoriser la venue de ceux chez qui une situation anormale a été détectée. Limiter l’exploitation des ressources consiste donc non seulement à réduire l’utilisation des ressources, mais aussi à questionner la nécessité de l’utilisation de ces dernières. Toutefois, il faut rappeler que la numérisation des données et la digitalisation des pratiques ont un impact environnemental négatif. Ces pratiques sont ainsi à réfléchir si elles ont un unique but de limiter la pollution engendrée.
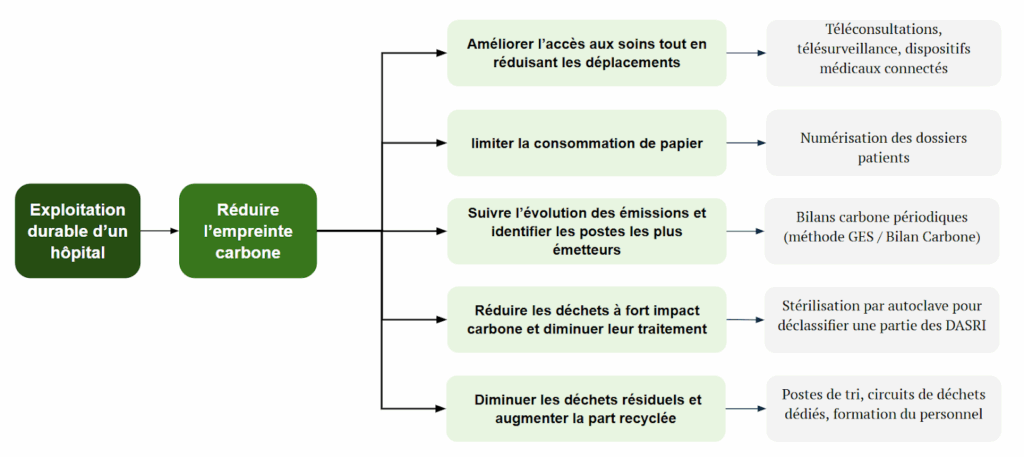
Dans un second temps, économiser les ressources est indissociable du maintien de la qualité des soins. La réduction de l’empreinte carbone peut se décrire en 6 étapes [16] :
- Évaluation de son empreinte carbone en identifiant les sources.
- Gestion du numérique.
- Gestion de l’utilisation des ressources.
- Gestion des déchets.
- Transports durables à favoriser : marche, vélo, transports en commun.
- Achats responsables et revalorisation des DM : collaborations avec fournisseurs, produits respectueux de l'environnement.
Lorsque la gestion des déchets est évoquée, il est important de considérer les différents types : les Déchets d’Activités Économiques (DAE) concernant tout ce qui n’est pas directement lié aux soins comme la gestion administrative, les services de restauration etc. , les Déchets d’Activités de Soins (DAS) avec les déchets médicaux, les DASRI, les équipements et matériaux, les Déchets Assimilés aux Ordures Ménagères (DAOM) pour les déchets de bureaux, emballages etc. La réduction de l’empreinte carbone peut passer par la gestion des Déchets d’Activités de Soins à Risques Infectieux (DASRI) et le renforcement du tri sélectif. La Figure 5 ci-après présente un récapitulatif des considérations liées à l’exploitation de la conception hospitalière.
Figure 5 : Schéma des enjeux de l'exploitation hospitalière (Source : Auteur.e.s)
2. Les solutions de développement durable, un fil directeur de la conception hospitalière
2.1. Intégrer la durabilité et l’obtention de certifications dans des projets de conception hospitalière d’envergure
Les projets de conception hospitalière prennent en compte la notion de développement durable dès les premières démarches des projets. L’analyse du cycle de vie du bâtiment est bien souvent le moyen pour lequel optent les établissements de santé afin de s’assurer de maintenir une durabilité sur l’intégralité de la vie du bâtiment. Selon l’INIES (Informations sur les Impacts Environnementaux et Sanitaires), le cycle de vie est la méthode d’évaluation environnementale multi étape et multicritère permettant de quantifier les impacts d’un produit, d’un service, d’un procédé ou d’un ouvrage sur l’ensemble de son cycle de vie [17].
Pour bien comprendre la durabilité à l’échelle du bâtiment, il est possible de distinguer les 4 grandes étapes de la conception : production, construction, utilisation et fin de vie.
Dans le cas d’une rénovation, le cycle de vie peut être étudié de façon légèrement différente. La Figure 6 présente le principe d’économie d’énergie, d’eau et de chantier, ajoutés à des équipements et produits choisis de façon à optimiser l’utilisation de ces ressources après rénovation.
Figure 6 : Analyse du cycle de vie d'un bâtiment avant et après rénovation (Source : INIES) [17]
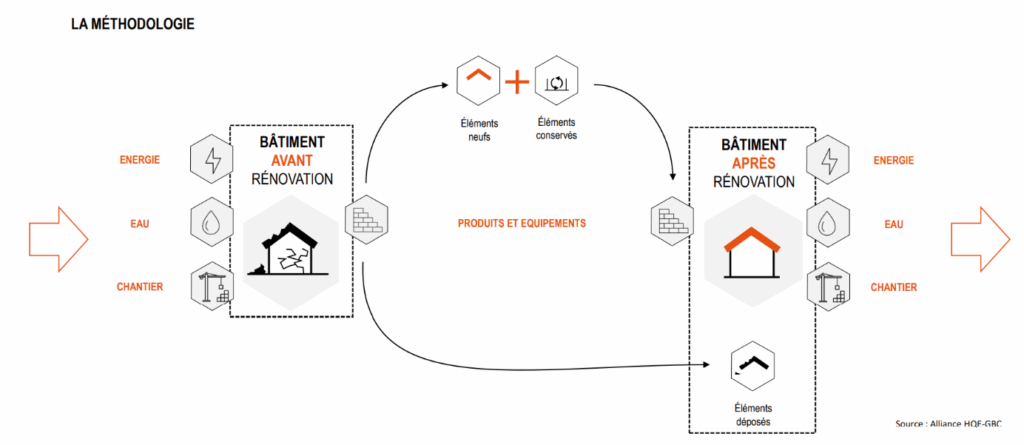
La Réglementation 2020 détaille l’analyse du cycle de vie en quatre phases :
- Phase de production des matériaux : acquisition des matières premières et transformation en produit manufacturé
- Phase de construction du bâtiment : construction, installation des matériaux et équipements et déploiement des dispositifs choisis (façade, vitrage etc.)
- Phase d’exploitation : utilisation, maintenance, en prenant également en compte la réparation et le remplacement des matériaux, la consommation d’énergie et d’eau
- Phase de fin de vie : traitement et élimination des matériaux et équipements
2.2. Phase de production
En phase de production, le choix de matériaux est crucial en termes de durabilité du projet. Selon leur rôle et leur emplacement (intérieur, extérieur, revêtements…), les matériaux choisis devront répondre à des enjeux différents, dont six majeurs : hygiène, résistance, sécurité, confort, design et performance environnementale. Parmi les matériaux choisis, on choisira en priorité des matériaux bruts ou recyclés.
Au niveau des matériaux bruts, il s’agit de matériaux qui ne nécessitent pas de transformation en usine, et donc qui ne créent pas d’émission de gaz à effet de serre par exemple. Le bois en est un exemple. Toutefois, les procédures de nettoyage hospitalières sont intensives, avec l’utilisation de détergents désinfectants qui nécessitent une certaine résistance des matériaux soumis aux nettoyages fréquents. Le bois ne sera donc pas installé au niveau des sols, parements, meubles etc. Le nettoyage est une des raisons principales pour laquelle le PVC est le choix de surface le plus courant à l’hôpital, et non le bois. De façon générale, les matériaux poreux sont à proscrire afin d’éviter l’ancrage de pathogènes (bactéries, virus etc.) et empêcher un nettoyage efficace.
Pour ce qui est des matériaux recyclés, le PVC est choisi au niveau des revêtements de sol, mais aussi des gaines et protections. Il s’agit d’un des plastiques les plus présents dans le milieu hospitalier et génère par conséquent une quantité importante de déchets. La majorité du matériel à usage unique est fabriquée en PVC ainsi que les équipements hospitaliers à long terme (housses de protection de matelas, mannequins de démonstration…). Les experts évaluent l’impact des produits à usage unique sur l’empreinte carbone de l’ensemble du secteur de la santé à près de 25% en France. Ils estiment également que chaque tonne de déchets en PVC recyclée permet d’éviter l’émission de 3 tonnes de CO2 par rapport à l’incinération [38]. Cependant, la séparation du PVC vis à vis des autres plastiques est un processus laborieux et ce dernier doit être éliminé de façon sélective et précautionneuse. Le recyclage du PVC est alors un enjeu majeur de la mise en place d’une politique de développement durable au sein d’un service hospitalier.
Le bois peut se recycler / se réutiliser mais son installation reste très restreinte. Le béton recyclé peut être choisi pour les sous-couches, le dallage ou encore les structures. Enfin, l’acier sera plutôt adapté aux charpentes et supports.
Pour les cas de démolition suivis d’une reconstruction, il convient de se rapprocher de sociétés du bâtiment qui pratiquent ce recyclage. La décision de recycler les matériaux de la zone détruite est obligatoirement à réaliser en amont de la démolition. En effet, les techniques de démolition sont différentes lorsqu’un recyclage du matériau est prévu. C’est par exemple le cas de CEMEX France dans sa participation à la construction du CHU de Caen [18]. En juillet 2025, le chantier du CHU de Caen comptait un volume de 35 000 m3 de béton intégrant des granulats recyclés livrés par CEMEX, pour un total de 60 000 m3 de béton. Parmi ces bétons, 12 600 m3 sont des bétons à faible empreinte carbone.
Le béton dit “classique” est constitué de ciment, granulat, sable et de l’eau de gâchage [19]. Le béton dit “bas carbone”, “à faible empreinte carbone” ou encore “à empreinte carbone réduite”, est constitué de la même manière, mais une partie du ciment classique est remplacée par des matériaux plus durables [20]. A titre d’exemples, le ciment peut être en partie remplacé par des liants hydrauliques, des géopolymères (matériau inorganique, minéral), des laitiers de hauts-fourneaux (un déchet de la fabrication d'acier) ou encore des cendres volantes issues des centrales thermiques au charbon.
Le béton est ainsi un matériau très intéressant qui ne nécessite pas forcément d’être remplacé, mais la modification de sa composition peut être une solution plus durable.
Il existe également des projets visant à aider les hôpitaux à réaliser un tri et une collecte efficace de leur PVC. On peut citer le projet VinylPlus Med mettant en collaboration le gestionnaire de déchets Renewi, le recycleur Raff Plastics et le coordinateur VinylPlus. Ce PVC est ensuite broyé en matière première et peut être recyclé en équipement hospitalier à long terme jusqu’à dix fois sans perdre en qualité [38].
2.3. Phase de construction
La part de durabilité de cette phase est principalement basée sur le transport, étant donné que les choix des matériaux ont déjà été réalisés. L’idée est de favoriser les filières courtes pour limiter les émissions de CO2 liées au transport, et ainsi la pollution. Chaque transport de produits est générateur de coûts, il s’agit donc également de limiter les coûts imposés au projet. Dans la valorisation des ressources locales, il y a un intérêt mutuel pour les entreprises locales et pour les décisionnaires du projet. En effet, la proximité assure une gestion de la logistique moindre pour le fournisseur local, et des délais réduits pour les acteurs du projet de construction. De plus, les négociations sont souvent plus avantageuses lorsque les acteurs ont l’opportunité de se rencontrer, et potentiellement d’assurer des partenariats multi-projets.
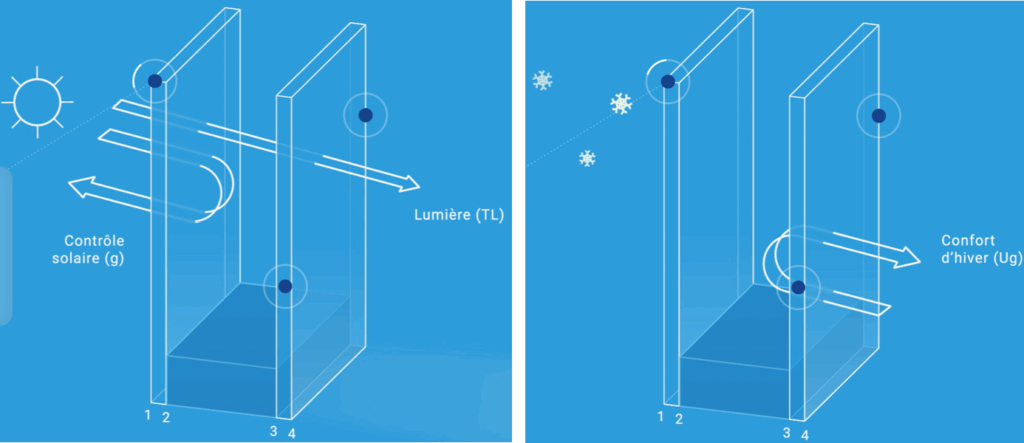
La phase de construction intègre également des notions de durabilité en termes énergétiques. En effet, les choix réalisés vis-à-vis de l’isolation, la solution de vitrage adoptée, l’optimisation des sources naturelles de lumière. Au sujet de l’isolation de façade, ISOVER, marque de la Société Saint Gobain propose une solution d’isolation durable [22]. Leur solution d’Isolation Thermique par l’Extérieur (ITE) est particulièrement choisie dans les cas de rénovation de bâtiments afin de préserver les surfaces habitables [23]. En termes de solutions de vitrages, les notions de réduction de pertes de chaleur et de réduction des éclairages sont liées. En effet, plus il y a de surfaces vitrées et plus l’intérieur du bâtiment sera naturellement lumineux, limitant le besoin d’activation de lumière dans les zones directement éclairées. Toutefois, la surface importante de vitrage nécessite de prendre en compte les potentielles pertes de chaleur que cela peut engendrer. Des solutions permettent aujourd’hui de concilier ces deux critères. C’est le cas de Saint Gobain avec sa gamme COOL-LITE compatible avec la construction hospitalière. Il s’agit d’une solution de contrôle solaire avec une sélectivité permettant de s'adapter aux saisons [24]. La Figure 7 présente schématiquement le fonctionnement multi-saisons du double vitrage : sélectivité négative du froid en hiver et semi-positive en été afin de permettre le passage de la lumière mais pas le transfert trop important de chaleur vers l’intérieur de l’établissement.
Figure 7 : Gamme de vitrage COOL-LITE de Saint Gobain et adaptabilité aux saisons (Source : Saint Gobain) [24]
Afin de produire une partie de l’électricité consommée, l’installation de panneaux solaires peut être intéressante. En effet, cela peut se faire par le biais d’ombrières sur le parking de l’établissement afin d’optimiser les surfaces. Les panneaux solaires installés sur la partie supérieure des ombrières permettent la récupération d’électricité et ainsi l’éclairage du parking. Le remplacement des parkings en surface par des parkings souterrains seraient alors un frein à cette installation de panneaux solaires.
Les toits végétalisés sont adoptés dans un double intérêt de performance thermique et de récupération des eaux de pluie. Cette installation permet notamment de répondre aux exigences de la RE2020 quant au confort d’été et à la diminution des variations de température à cause de la hausse de la température extérieure. La société Vegetek propose une solution d’isolation thermique par le toit pour conserver la fraîcheur l’été et la chaleur l’hiver [25]. Un exemple de toit végétalisé est présenté en Figure 8 avec l’exemple des Hôpitaux de Genève (HUG).
Figure 8 : Toit végétalisé aux HUG (Source : HUG, 2025) [26]

2.4. Phase d’utilisation
La phase d’utilisation est centrale lorsqu’il y a volonté d’améliorer la durabilité d’un bâtiment hospitalier. En effet, cela comprend toutes les solutions réellement adoptées, et qui permettent quotidiennement d’économiser les ressources énergétiques et d’eau.
Économiser les ressources d’électricité
Dans le but d’économiser l’électricité, certains établissements organisent leur consommation accrue la nuit. De cette manière, le coût réduit permet aux Hospices Civiles de Lyon (HCL) de créer un glaçon de 50m3. Celui-ci permet le refroidissement de l’eau pendant la journée.
Le passage à l’énergie 100% renouvelable est aujourd’hui permis par les fournisseurs d’électricité, comme EDF. Il faut différencier l’énergie renouvelable, qui se régénère, de l’énergie décarbonée, qui n’émet pas ou peu de CO2. Une énergie peut donc être renouvelable mais non décarbonée : c’est le cas de la biomasse (déchets agricoles, forestiers, alimentaires etc.). De la même manière, une énergie peut être décarbonée sans être renouvelable : c’est le cas du nucléaire.
Les panneaux solaires, précédemment évoqués, sont une solution souvent adoptée pour les petites surfaces (comme un parking). Toutefois, pour compenser à grande échelle la consommation de l’hôpital, ce n’est pas adapté car le rendement est insuffisant. En effet, les Hôpitaux Universitaires de Genève (HUG) ont mesuré que 4000m² de panneaux solaires installés représentent moins de 1% de la consommation d’électricité.
De plus, le passage à de l’éclairage LED ainsi que la mise en place de capteurs de présence permettent d’économiser de l’énergie. Les capteurs sont à placer dans les zones les moins fréquentées (de jour ou de nuit) et permettent de limiter considérablement les consommations inutiles.
Réduire les pertes de chaleur et prévoir sa récupération
Il est possible de récupérer la chaleur générée par les groupes froids en plaçant à proximité les conduits d’eau chaude. De cette manière, ils sont chauffés par dégagement de chaleur des groupes froids sans besoin de générer de la chaleur. L’installation de rideaux d’air entre les services plutôt que des rideaux d’air chaud permet de limiter fortement l’énergie nécessaire à la mise en place de cette barrière.
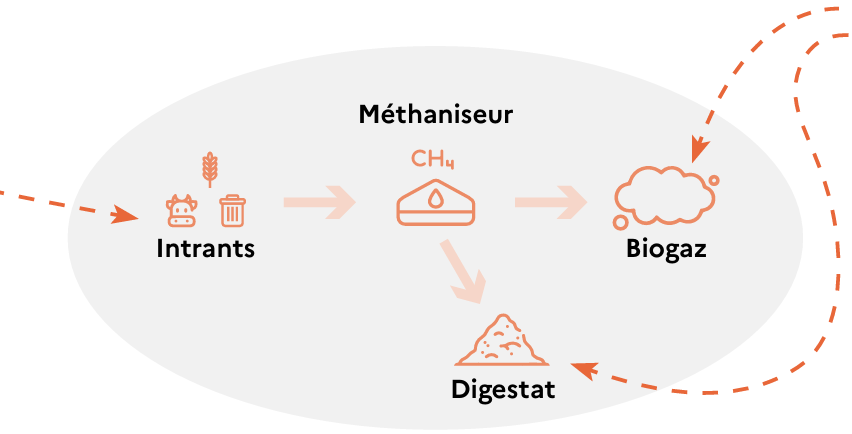
Au sujet des gaz utilisés pour le chauffage, il y a souvent un mélange gaz naturel et de mazout (ou fioul). Le développement du gaz renouvelable est en cours, mais le dispositif de chauffage de secours reste pour le moment au gaz et au fioul. L’unité de méthanisation et fourniture de chaleur pour l’hôpital de Mirecourt en est un exemple [27]. Une exploitation agricole comprenant un élevage de vaches permet la valorisation des déchets en vue de production d’électricité et de chaleur. La production de biogaz à partir des déchets organiques permet de limiter les consommations de gaz non-renouvelables. Le mécanisme de production est décrit en Figure 9.
Figure 9 : Méthanisation et production de gaz (Source : ADEME, 2023) [28]
Economie des ressources en eau
Face à la pression croissante sur la ressource en eau et aux épisodes de sécheresse de plus en plus fréquents, les établissements de santé doivent engager une gestion plus sobre, sécurisée et durable de leurs usages. L’économie de l’eau repose ainsi sur trois leviers complémentaires : un pilotage précis des consommations pour détecter et maîtriser les dérives, l’optimisation des usages et des équipements afin de réduire les besoins, et enfin la réutilisation de certaines eaux lorsque le cadre réglementaire le permet.
Pilotage et maîtrise des réseaux
La première étape essentielle pour optimiser l’usage des ressources consiste à mettre en place une gestion rigoureuse fondée sur la mesure. Cela passe par l’installation d’un système de suivi permettant d’identifier les postes les plus consommateurs et de repérer rapidement les dérives. Au Centre Hospitalier (CH) de Cadillac, par exemple, le déploiement de modules communicants pour la télérelève des compteurs a permis de détecter et de localiser avec précision plusieurs anomalies. Cette démarche a permis de révéler des fuites dont le total s’élevait à presque 40 m³ par jour et la détection de ces fuites a permis à l’établissement d’économiser 68 000€ sur une année [29]. Dans le prolongement de cette approche, l’établissement d’un état des lieux de référence nécessite une campagne approfondie de recherche de fuites, y compris sur les réseaux enterrés. Le CHU de Poitiers a ainsi réalisé une étude acoustique et une inspection complète de ses réseaux afin de sécuriser et rationaliser son maillage. Les actions engagées ont permis d’éviter une consommation cumulée de 490 000 m³ d’eau sur cinq ans [29, 30].
Optimisation des usages et des équipements
L'optimisation des usages vise à réduire la consommation aux postes les plus hydrovores. Le remplacement des équipements sanitaires par des solutions hydro-économes constitue un levier important. Au CHRU de Nancy, des douches hydro-moléculaires, qui pulvérisent de fines gouttelettes d’eau permettant une toilette complète des patients alités, ont permis de réduire la consommation de 15 litres à seulement 400 à 500 mL par utilisation [29, 31]. L'économie d'eau s'étend à la gestion des espaces verts également, par le choix d'espèces résistantes à la sécheresse et l'utilisation de techniques comme le paillage ou l'arrosage au goutte-à-goutte, le CHI Toulon a ainsi réduit l'arrosage de 97% sur ses espaces en pleine terre [29].
Réutilisation des eaux
La réutilisation des eaux usées ou de pluie est une solution importante pour économiser les ressources et s’inscrit dans l’idée de ne rien perdre dans le cycle de l’eau. Certaines blanchisseries récupèrent par exemple les eaux de rinçage, les traitent, puis les réutilisent pour des étapes de lavage qui nécessitent une qualité d’eau moins élevée : c’est le cas du GCS Santalys, un Groupement de Coopération Sanitaire qui gère notamment la blanchisserie de plusieurs hôpitaux du Var, qui a ainsi réduit sa consommation d’eau de 45% [29]. La récupération des eaux pluviales est également une pratique utile pour des usages non potables. Au CHU de Poitiers, une bâche de récupération permet d’utiliser l’eau de pluie pour le nettoyage des sols extérieurs [29].
La réutilisation des eaux de pluie dans les établissements de santé, considérées comme des Eaux Impropres à la Consommation Humaine (EICH), est encadrée par le décret du 12 juillet 2024 afin de garantir la sécurité sanitaire [32]. L’article R1322-92 du Code de la santé publique autorise leur usage pour des besoins non potables, comme le lavage du linge et des sols, l’évacuation des excréta, l’alimentation de fontaines décoratives, le nettoyage extérieur ou l’arrosage des espaces verts [33]. La Figure 10 illustre ces usages autorisés.
Figure 10 : Usages autorisés de l’eau de pluie (Source : SIMOP) [34]

Enfin, le Plan Bleu intègre la gestion anticipée des situations de pénurie. Les établissements y sont classés au niveau 2 de priorité en cas de crise et doivent constituer des réserves d’eau potable en bouteille couvrant au moins 72 heures, afin de garantir la continuité de leurs activités.
Transition vers du matériel réutilisable
Dans certains établissements, dans l’optique de réduire ses déchets et de faire des économies d’énergie, les bouteilles d’eau pour les patients ont été remplacées par des carafes. Cette décision permet effectivement de réduire considérablement l’utilisation de plastique et la quantité de déchets, cependant, l’augmentation du nombre de carafes à laver implique l’achat d’un nouveau lave-vaisselle à cycles courts. Or, un tel appareil coûte très cher, (cycles de 5 minutes au lieu de 40). Ce débit implique de grands coûts en eau et en produits de vaisselle et de désinfection. L’étude préalable des conséquences du changement des bouteilles vers les carafes est donc nécessaire pour réellement visualiser son impact environnemental. Cette étude approfondie est ainsi nécessaire pour toutes les transitions de matériel à usage unique, éliminé après chaque utilisation, vers du matériel réutilisable qui nécessite des opérations de lavage, de désinfection et/ ou de maintenance.
Pour toutes les énergies et ressources citées dans cette partie, une économie importante peut être accomplie simplement en insistant auprès des utilisateurs (personnel médical et paramédical) sur l’importance de penser à éteindre/ couper ce qui n’est pas utilisé. Les oublis les plus courants sont : la lumière en sortant d’une salle, l’eau du robinet, les équipements bureautiques ou électroménagers qui restent allumés, le chauffage dans les salles vides, et les fenêtres ouvertes.
2.5. Phase de fin de vie
Les établissements de soin réalisent une valorisation des déchets grâce à la gestion des Déchets d’Activités de Soins à Risque Infectieux (DASRI) [35]. Sont considérés comme DASRI les objets à risques comme les seringues, les objets coupants ou tranchants, et tout élément contaminé par un liquide biologique d’origine humaine potentiellement vecteur de maladies comme le sang. Pour accompagner les hôpitaux dans cette valorisation des déchets, la collaboration entre SUEZ* et Mauser Benelux propose de s’occuper de fournir les conteneurs aux hôpitaux, de les récupérer, puis de les transporter vers une usine de valorisation énergétique. Ces conteneurs sont fabriqués par Mauser Benelux et les deux entreprises ont ainsi mis au point un conteneur en plastique recyclé dont l’empreinte écologique est bien plus faible que celle d'un récipient traditionnel. Cette association a permis en août 2020, aux hôpitaux de Bruxelles et de Flandre, d’utiliser des conteneurs en plastique recyclé pour collecter les déchets médicaux à risque. L’utilisation de ces conteneurs recyclés se développe parmi les établissements clients de SUEZ* et l’objectif dans les prochaines années serait la réduction des émissions de CO2 de près de 1000 tonnes par an [39]. L’implantation de ces conteneurs de taille restreinte (Figure 11) pourrait se faire dans la majorité des services hospitaliers producteurs de déchets médicaux à risque.
Figure 11 : Conteneurs DASRI de taille restreinte (Source : Veolia, 2020) [36]

Au niveau du PVC utilisé dans les revêtements, lorsque ce dernier arrive en fin de vie, il existe une nouvelle fois des programmes comme Restart qui, depuis maintenant 10 ans, permettent de récupérer et recycler gratuitement les sols en fin de vie, dont les revêtements collés. Il s’agit d’une exclusivité en France proposée par Tarkett et qui permet de réduire considérablement l’empreinte carbone des établissements de santé [40].
Le choix de rénover un bâtiment dans un but d’agrandissement de ce dernier peut se conclure par la surélévation de ce bâtiment. Cela est essentiellement conditionné par la prévision de modularité de ce dernier dès sa conception. En effet, les ancrages et fondations doivent être capables de supporter le poids du nouvel étage. D’un point de vue technique, l’ajout d’étage nécessite le potentiel déplacement des groupes froids, Centrales de Traitement de l’Air (CTA), réservoirs-surpresseurs d’eau etc. Deux solutions globales sont disponibles pour ce type de projet : organiser un étage technique, ou bien surélever le toit d’un niveau. Dans le premier cas, tous les modules techniques présents au niveau de l’ancien toit y restent, un nouveau toit se construit au-dessus. Cet espace sera nommé “étage technique” et sera semi-fermé (avec un grillage par exemple pour éviter la concentration de chaleur émise par les modules techniques). La seconde solution consiste à déplacer tous les modules d’un niveau supérieur, celui du nouveau toit. Il s’agit d’un chantier qui demande beaucoup d’organisation notamment dû aux déplacements de ces modules et aux éventuels arrêts de fonctionnement que cela peut engendrer.
2.6. Organisation du service et pratiques compatibles avec le soin
Pour optimiser ce qui est mis en place durant les quatre phases du cycle de vie de l’établissement, il est nécessaire de prendre en compte l’intégration des besoins cliniques et cette intégration se co-construit avec les équipes soignantes. La mise en place d’une dynamique éco-responsable au sein d’un service demande l’implication active des équipes de santé. Or, pour ces dernières qui sont souvent très pressées par le temps, le respect rigoureux de toutes les mesures pensées au niveau installation n’est pas une priorité.
On peut par exemple revenir sur l’exemple du programme VinylPlus [38]. Lors des premières années de mise en place de ce programme. L’implication des différents acteurs dans le tri sélectif des déchets en PVC était très amoindrie dans les services comme les urgences et des ajustements au niveau organisationnel ont été nécessaires, le collaborateur responsable du recyclage s’est occupé de la découpe des parties des masques qui n’étaient pas en PVC. Cette tâche incombait au préalable au personnel infirmier qui ne l’ont pas vraiment accepté.
Lors de la mise en place de ces procédures, il faut faire attention à maintenir le niveau de qualité des soins prodigués, intégrer par exemple des semaines végétariennes ou diminuer les portions de viandes de 20% permet de réduire considérablement l’impact carbone du service. Mais quelles sont les conséquences de tels changements sur la qualité des soins apportés aux patients ? En effet la mise en place de ces menus spéciaux peut ne pas correspondre à certains patients hospitalisés qui peuvent être affaiblis.
3. Cas d’études : intégration du développement durable aux projets actuels
3.1. Conception du nouveau bâtiment de l’Institut Arnault à Tzanck : Institut du coeur Jean Louis Noisiez
L’intégration progressive du développement durable dans un projet hospitalier récent, est représentée par la conception du nouveau bâtiment de l’Institut du Cœur Jean-Louis Noisiez. Ce projet s’appuie largement sur une stratégie énergétique bien structurée et qui est soutenue par l’engagement de l’institut à suivre une démarche de management de l’énergie conforme à la norme ISO 50001. Cette perspective a servi la mise en place d’un suivi rigoureux des consommations et d’orienter les décisions techniques dès les premières phases de la conception de ce projet.
Ce cas d’étude illustre directement les principes de maîtrise énergétique et de management de l’énergie présentés dans les sections précédentes.
Les renseignements obtenus d’après les interviews effectués, mettent en évidence que la sobriété énergétique avait une influence directe sur de nombreuses décisions de conception. En se basant sur leur performance énergétique et leur capacité à réduire les pertes thermiques, le choix des systèmes de ventilation, de chauffage et de production de froid a été établi. Afin d’assurer une efficacité optimale des réseaux internes, les espaces techniques ont été organisés. Le choix des dispositifs médicaux retenus s’est porté sur des modèles économes en eau et en énergie, contribuant ainsi à réduire l’impact environnemental des activités de stérilisation et de maintenance. Cette logique s’intègre à une vision globale où la performance énergétique du bâtiment est renforcée par celle des équipements médicaux qu’il accueille. Cette démarche complète les éléments du rapport consacrés à l’optimisation des ressources en eau, en énergie et au choix de dispositifs médicaux écoresponsables.
Les interviews mettent également en évidence un travail important sur l’organisation des flux internes, avec une réflexion approfondie sur la distribution des réseaux (fluides médicaux, électricité, connectique, bras plafonniers). Cette rationalisation vise à réduire les pertes énergétiques, à faciliter la maintenance des équipements et à améliorer l’ergonomie pour les professionnels de santé. Par ailleurs, l’intégration de dispositifs automatisés, tels que des robots logistiques pour le transport interne, contribue à optimiser les déplacements, diminuer les consommations associées et alléger la charge de travail du personnel. Ce point illustre les enjeux d’optimisation des flux logistiques et techniques décrits dans le rapport, notamment la réduction des distances et la rationalisation des réseaux.
Enfin, des actions complémentaires ont été engagées pour renforcer la dimension durable du projet, notamment l’amélioration du tri des déchets, la recherche de solutions de réemploi pour certains dispositifs et l’adaptation des pratiques internes aux exigences environnementales actuelles. Bien que certaines initiatives soient limitées par le cadre réglementaire, les discussions réalisées lors des interviews montrent une volonté claire d’inscrire le nouveau bâtiment dans une dynamique de performance environnementale continue.
Dans l’ensemble, ce cas d’étude illustre une approche de développement durable centrée sur la maîtrise des consommations, l’optimisation des flux et l’efficience technique, dans laquelle les contraintes biomédicales et les choix architecturaux convergent vers une conception hospitalière plus sobre, plus fonctionnelle et davantage orientée vers la durabilité.
3.2. Hospices Civils de Lyon : Bâtiments « ponts » et réorganisation fonctionnelle
Les Hospices Civils de Lyon (HCL), deuxième plus grand centre hospitalier universitaire de France, ont engagé depuis plusieurs années une stratégie privilégiant la réhabilitation de leur patrimoine bâti plutôt que la construction de nouveaux édifices. Cette orientation répond à la fois à des enjeux environnementaux et à la nécessité de valoriser des bâtiments historiques très denses, souvent contraints et parfois classés. Les équipes d’architecture rencontrées ont souligné que près de 90 % des opérations actuelles concernent désormais des travaux sur l’existant, car cette approche permet de limiter l’empreinte carbone tout en maintenant l’activité hospitalière sur des sites complexes. Cette orientation illustre les principes de rénovation durable et de limitation de l’artificialisation des sols présentés dans le rapport.
Dans ce contexte, l’un des projets les plus représentatifs est la création d’un bâtiment « pont » sur le site de la Croix-Rousse, destiné à rapprocher physiquement la maternité et la néonatalogie, auparavant installées dans des bâtiments séparés. Ce rapprochement répond avant tout à un impératif médical, renforcé par une évolution réglementaire imposant une continuité fonctionnelle entre ces deux secteurs critiques. La construction d’un ouvrage en surélévation, reliant directement les unités existantes, permet ainsi de faciliter les déplacements des équipes, d’améliorer la fluidité des parcours patients et de réduire considérablement les délais d’intervention, essentiels dans des situations d’urgence néonatale. Ce projet constitue un exemple concret de modularité, de continuité fonctionnelle et d’optimisation des flux hospitaliers.
Le projet s’inscrit également dans une démarche durable, les HCL ayant fait le choix d’éviter la construction d’un bâtiment neuf au profit d’une revalorisation de l’existant. La surélévation de deux niveaux et la création de passerelles de liaison ont permis de limiter l’artificialisation du sol et la consommation de matériaux, tout en optimisant l’utilisation d’un patrimoine déjà présent. Les architectes décrivent cette approche comme une forme d’innovation contrainte, où la durabilité se construit à partir de la capacité à adapter plutôt qu’à remplacer.
Cette opération a toutefois mis en évidence de nombreuses contraintes inhérentes à la réhabilitation hospitalière. Sur le plan technique, l’ajout d’un étage sur un bâtiment ancien a exigé une vérification structurelle approfondie, ainsi qu’une intégration complexe des réseaux techniques hospitaliers, déjà très denses dans ces édifices. La réalisation du chantier en site occupé a également imposé un phasage précis, afin de maintenir les activités sensibles de la maternité tout en assurant la sécurité des patients et du personnel. Les contraintes d’hygiène ont par ailleurs limité le recours à des matériaux écologiques : le bois brut, les peintures biosourcées ou certains revêtements recyclés ne résistent pas aux détergents et protocoles de désinfection hospitaliers, ce qui les rend inadaptés aux zones critiques. Certaines exigences réglementaires ont également conditionné les choix techniques, notamment l’impossibilité d’isoler par l’extérieur du fait de façades classées ou la nécessité de respecter des règles strictes de sécurité incendie. Ces contraintes reflètent les limites identifiées dans le rapport concernant l’usage des matériaux écologiques en milieu hospitalier.
Malgré ces limites, les HCL ont réussi à intégrer de multiples actions visant à réduire l’impact environnemental du projet. Les interventions ont permis d’améliorer la performance thermique des bâtiments grâce à la pose de menuiseries à double ou triple vitrage et à une isolation renforcée. Le raccordement au réseau de chauffage urbain, alimenté par un mix biomasse et déchets ménagers, contribue également à la réduction des émissions carbonées. Les équipes techniques ont mis en place plusieurs systèmes de récupération de chaleur sur les réseaux d’eau chaude sanitaire, sur la ventilation et sur les groupes froids, optimisant ainsi la consommation énergétique globale. Une attention particulière a été portée à la gestion des déchets de chantier, avec un tri sélectif des matériaux démolis, l’envoi des plâtres et vitres vers des filières de recyclage et, dans certains cas, la collaboration avec des ressourceries dans une logique de réemploi, même si cette démarche reste encore complexe à généraliser. Ces actions illustrent les solutions de performance énergétique et d’économie circulaire.
Enfin, cette opération s’inscrit dans une continuité d’actions menées en interne aux HCL pour réduire les déchets et améliorer la sobriété du fonctionnement hospitalier. Ce cas d’étude montre qu’une stratégie de réhabilitation peut constituer une réponse durable et fonctionnelle aux contraintes hospitalières contemporaines. Le tri des métaux en bloc opératoire, la valorisation de certains dispositifs médicaux comme les pacemakers ou encore l’optimisation des consommations énergétiques témoignent d’une approche globale du développement durable, qui dépasse le cadre strict des projets de construction. Le cas du bâtiment « pont » illustre ainsi un modèle d’intégration progressive et pragmatique du développement durable, montrant que la rénovation peut constituer une stratégie viable et efficace, malgré des contraintes techniques fortes. Les HCL démontrent ainsi qu’il est possible de concilier impératifs médicaux, respect des normes hospitalières et réduction de l’impact environnemental, en privilégiant l’adaptation de l’existant plutôt que la construction neuve.
3.3. Projet HUG : durabilité & reconstruction de l’Hôpital des Enfants
Selon les entretiens menés, les Hôpitaux Universitaires de Genève (HUG) envisagent la démolition et la reconstruction de l’Hôpital des Enfants sur la période 2025–2035, avec l’objectif d’un réseau de chauffage entièrement renouvelable. L’établissement compte environ 13 000 collaborateurs, mais seuls 1,8 ETP se consacrent aux missions de durabilité, limitant ainsi l’action opérationnelle de l’équipe, qui intervient surtout comme conseil et coordination stratégique. Ce projet illustre les enjeux de transition énergétique à long terme.
Le projet s’inscrit dans une démarche participative et structurée : les HUG ont mobilisé un large éventail de parties prenantes pour définir leur stratégie de durabilité 2030, intégrant des contributions internes et externes pour orienter les actions prioritaires [37]. Dans ce contexte, le choix des matériaux, la modularité des infrastructures et l’organisation des flux internes ont été étudiés pour réduire l’impact environnemental et optimiser la performance énergétique..
Par ailleurs, les HUG ont récemment obtenu la Healthcare Sustainability Certification, marquant un engagement institutionnel reconnu et structuré en durabilité environnementale, sociale et de gouvernance [38]. Cette certification illustre la place croissante des démarches institutionnelles et des labels environnementaux en milieu hospitalier.
En conclusion, le projet de reconstruction illustre une forte volonté d’intégrer la durabilité dans la conception hospitalière. Néanmoins, cette ambition reste limitée par les ressources humaines disponibles et les contraintes matérielles et techniques, mais elle s’inscrit dans une trajectoire institutionnelle ambitieuse et certifiée.
3.4. CHU de Bordeaux : Labels, outils pratiques et amélioration continue
L’intégration du développement durable au sein des établissements hospitaliers nécessite des démarches structurées, combinant stratégies institutionnelles et actions concrètes sur le terrain. C’est dans ce but que l’ARS Nouvelle-Aquitaine a développé l’initiative CAP Hôpital Durable dont le CHU de Bordeaux est un des acteurs majeurs. Cette initiative vise à intégrer la transformation écologique au cœur du fonctionnement hospitalier à partir de l’identification de leviers concrets dans les unités de soins et de l’implication directe des équipes soignantes. Le CHU de Bordeaux a alors mis en place des "Unités durables’, qui sont des services pilotes s’engageant dans des pratiques écoresponsables [39]. Cette initiative illustre l’importance d’intégrer le développement durable au niveau des unités de soins.
Les Unités durables s’appuient sur un ensemble d’outils pratiques conçus pour accompagner les équipes dans la transformation écologique des soins. Elles disposent d’abord de fiches techniques, qui décrivent de manière opérationnelle les actions à mettre en place pour réduire les déchets, améliorer la gestion des consommables, limiter l’empreinte carbone des activités de soins ou encore réduire les consommations d’énergie et d’eau. S’ajoutent ensuite des fiches actions, élaborées à partir d’expériences réelles menées dans les unités pilotes. Ces fiches présentent des exemples concrets de pratiques déjà testées, comme la diminution de l’usage des gants à usage unique, l’installation de toilettes éco-conçues ou l’éco prescription des médicaments en comprimés plutôt qu’en intraveineuse lorsque cela est possible. Ces outils correspondent aux méthodes opérationnelles d’accompagnement au changement.
Les initiatives engagées dans les Unités durables sont évaluées à l’aide d’indicateurs précis, connus et déjà suivis dans l’établissement. Cette évaluation permet de mesurer les effets réels des actions mises en place, tant sur le plan environnemental que financier, tout en valorisant le travail des équipes et leur engagement dans la démarche.
Le modèle bordelais a inspiré les Hôpitaux Universitaires de Genève (HUG), qui ont adapté ce dernier à leur contexte pour lancer leur propre stratégie de transition écologique dans les soins. En s’inspirant des Unités durables, les HUG ont introduit un label interne “Éco-unité de soins”, qui formalise et reconnaît l’engagement des services dans des pratiques durables. Chaque unité le désirant suit alors un ensemble de fiches techniques et actions, adaptées au contexte genevois, portant sur la réduction des consommables, l’optimisation énergétique et l’intégration de pratiques de soins respectueuses de l’environnement. Des capsules e-learning et des parcours de formation aident les équipes à s’impliquer davantage et à intégrer ces mesures à leur quotidien. Ce modèle de labellisation interne illustre les mécanismes d’engagement institutionnel et de structuration des pratiques environnementales.
Au-delà du label, les HUG ont développé des projets pilotes permettant de mesurer concrètement les impacts environnementaux des changements de pratiques, en matière de consommation énergétique, de gestion des gaz anesthésiques ou de réduction des déchets médicaux par exemple. Ces retours terrain permettent de continuer à adapter les pratiques de façon à s’inscrire dans un cycle d’amélioration continue.
Actuellement, d’autres établissements comme l’Institut Arnault Tzanck (IAT) de Saint-Laurent du Var mettent en place des systèmes similaires au sein de leurs services. Dans cet établissement les fiches pratiques sont appelées Fiches d’amélioration environnementale (FAE) et ont été rédigées de façon pluridisciplinaire et spécifique aux conditions de l’IAT. Cette démarche confirme la volonté de l’établissement d’intégrer la politique de développement durable à tous les niveaux de son organisation. Ce cas complète la section du rapport consacrée à l’implication du personnel et aux dynamiques pluridisciplinaires en faveur d’une transition durable.
L’approche des CHU de Bordeaux, de l’IAT et des HUG montre donc que l’intégration du développement durable dans un hôpital ne repose pas seulement sur la performance énergétique du bâtiment, mais aussi sur les efforts des équipes et la transformation des pratiques au sein même des services hospitaliers [39].
4. Réalisation d’un outil informatif
Au terme de ce projet, nous avons décidé de réaliser un dépliant à but informatif qui est destiné à être installé dans les halls des établissements de santé. Ce dépliant résume les étapes de la conception hospitalière ainsi que les principaux moyens d’économiser les différentes ressources lors de la construction et de l’exploitation de l’établissement. Comme évoqué précédemment, ce document est destiné à être proposé dans les halls et salles d'attente des établissements de santé et vise à sensibiliser tous les lecteurs aux nouvelles obligations d’intégration du développement durable dans la conception hospitalière. Dans ces lecteurs nous retrouverons donc majoritairement les patients et usagers de l’hôpital, qui seront néophytes ou presque à tout ce qui touche à l’organisation du monde hospitalier ou à l’intégration du développement durable dans ce dernier. Nous retrouverons ensuite les professionnels, acteurs des projets de santé, qui souhaitent se renseigner sur l’intégration du développement durable dans les hôpitaux.
L’objectif de notre document est donc de présenter, de façon simple et compréhensible par le plus grand nombre, les grandes lignes de ces concepts afin de sensibiliser les lecteurs sur la complexité organisationnelle et structurelle des établissements de santé.
Plus concrètement, le dépliant que nous avons conçu comporte 1 page A4 recto-verso, chacune décomposée en 3 parties :
- La première page comprend : le contexte et rappelle les enjeux de l’intégration du développement durable dans la conception hospitalière / l’explication succincte des différentes étapes de la conception hospitalière / une partie expliquant les différents types de matériaux qui sont utilisés.
- La seconde page comprend : une partie avec les solutions d’économie d’eau / les économies de chaleur et d’électricité et quelques mots encourageants pour aider à la prise de conscience ainsi que quelques données réglementaires.
Conclusion
Le développement durable est un enjeu majeur pour les établissements de santé, nous avons vu qu’il est possible d’intégrer ce dernier à toutes les échelles organisationnelles de l’établissement. Au niveau global de l’établissement, les actions portent surtout sur la maîtrise des réseaux, l’optimisation énergétique ou l’amélioration de l’isolation et se mettent en place durant tout le cycle de vie du bâtiment. À l’échelle du service, les leviers relèvent davantage de l’organisation interne et de l’adaptation des pratiques professionnelles. Ces mesures visent principalement à améliorer l’engagement du personnel dans la démarche de valorisation environnementale.
L’intégration du développement durable dans les établissements de santé est donc un domaine en plein essor bien qu’il soit confronté à certaines limites. Parmi elles, on trouve des contraintes techniques comme le manque de performance des panneaux photovoltaïques actuels. Cette dernière est insuffisante pour justifier leur installation dans la majorité des cas. Ce n’est pas la seule technique qui demande encore à être améliorée. La qualité de nombreux matériaux recyclés est insuffisante pour résister aux usages intensifs requis par le milieu hospitalier.
Ensuite, les établissements de santé classés au patrimoine de France se retrouvent également très limités dans leurs actions. Effectuer des travaux sur des bâtiments classés requiert de nombreuses autorisations et le processus est hautement encadré. Cela implique notamment des délais plus longs, des choix techniques plus restreints et un dialogue permanent avec les instances de protection du patrimoine.
Enfin, la mise en place d’une politique de développement durable à l’échelle d’un bâtiment nécessite de s’intéresser aux dispositifs médicaux qui y sont installés, que ce soit lors de leur achat ou pendant leur exploitation. L'approfondissement de la durabilité des équipements hospitaliers est un sujet qu’il aurait été intéressant d’aborder mais il nous a été impossible de le faire au cours de ce projet étudiant. En quelques mots pour les DMs , différents éléments sont à prendre en compte pour intégrer la durabilité à la conception hospitalière. Tout d’abord, l’analyse du cycle de vie du bâtiment permet de prendre en compte la provenance des composants, leur durée de vie et les modalités de réforme. Ensuite, il est nécessaire de prévoir le nombre de consommables et leur impact énergétique et environnemental. Il en va de même pour les pièces détachées et les modalités de maintenance.
L’intégration du développement durable dans la conception hospitalière est essentielle à chaque échelle du projet : du bâtiment global jusqu’aux services de soin.