IDS304 – Optimisation de la gestion des risques professionnels du mélange équimolaire d'oxygène et de protoxyde d'azote (MEOPA) au CHU d'Amiens
DOI mémoire
https://doi.org/10.34746/ids304Catégories
Les projets ou stages publiés auxquels vous accédez sont des rapports d'étudiants et doivent être pris comme tels. Il peuvent donc comporter des imperfections ou des imprécisions que tout lecteur doit admettre et donc supporter. Il ont été réalisés pendant les périodes de formation et constituent avant-tout des travaux de compilation bibliographique, d'initiation et d'analyse sur des thématiques associées aux concepts, méthodes, outils et expériences sur les démarches qualité dans les organisations ou sur les technologies en santé.
Si, malgré nos précautions, vous avez des raisons de contester ce droit de diffusion libre, merci de nous en faire part (master@utc.fr), nous nous efforcerons d'y apporter une réponse rapide. L'objectif de la présentation des travaux sur le web est de permettre l'accès à l'information et d'augmenter ainsi la qualité des échanges professionnels.
Nous ne faisons aucun usage commercial des travaux de projet ou de stage publiés, par conséquent les citations des informations et l'emploi des outils mis à disposition sont totalement libres. Dans ce cas, nous vous demandons de respecter les règles d'éthique en citant explicitement et complètement vos sources bibliographiques.
Bonne lecture...
Auteurs




Contacts
- Farah BRADA : farah150800@live.fr
- Tata-Moussa DOUMBOUYA : doum.tatamoussa@gmail.com
- Afrilande Donnella HEZAGIRA : hezagiradonnellaafrilande@gmail.com
- Guy-Joël KAMBA ASSINGA : kambassinga@yahoo.fr
Citation
A rappeler pour tout usage : F. BRADA, T.-M. DOUMBOUYA, A.D. HEZAGIRA, G.-J. KAMBA ASSINGA, « Optimisation de la gestion des risques professionnels du MEOPA au CHU d'Amiens », Université de Technologie de Compiègne (France), Master Ingénierie de la Santé, Parcours Technologies biomédicales et territoires de santé, Mémoire de Projet, Janvier 2026, https://travaux.master.utc.fr/, réf n° IDS304, https://travaux.master.utc.fr/formations-master/ingenierie-de-la-sante/ids304/, https://doi.org/10.34746/ids304
Résumé
Le MEOPA est un mélange d’oxygène et de protoxyde d’azote utilisé pour ses propriétés antalgiques et anxiolytiques lors de soins médicaux. utilisé pour ses propriétés antalgiques et anxiolytiques lors de soins médicaux. Son efficacité clinique repose sur des modalités d’utilisation rigoureuses, garantissant à la fois le confort du patient et la sécurité des pratiques. Toutefois, son usage expose les professionnels de santé à des risques sanitaires liés à une exposition chronique au protoxyde d’azote, ce qui impose la mise en place de mesures de prévention adaptées et le respect strict du cadre réglementaire en vigueur. Au Centre Hospitalier Universitaire (CHU) d’Amiens-Picardie, des solutions techniques et organisationnelles ont été déployées afin de limiter cette exposition. Néanmoins, celles-ci demeurent partiellement efficaces ou difficilement implantables dans les anciens bâtiments, principalement en raison de contraintes structurelles, architecturales et techniques. Les infrastructures plus récentes permettent une meilleure intégration des dispositifs de prévention, sans pour autant répondre pleinement à l’ensemble des problématiques identifiées, notamment en ce qui concerne l’exposition des professionnels soignants. Différentes solutions techniques de captation du MEOPA, reposant sur des principes de poussée active ou de poussée passive, sont présentées. Par ailleurs, des alternatives médicamenteuses et non médicamenteuses sont également abordées afin de réduire les risques professionnels et d’adapter les pratiques aux contraintes spécifiques des établissements de santé.
Abstract
MEOPA is a mixture of oxygen and nitrous oxide used for its analgesic and anxiolytic properties during medical procedures. Its clinical effectiveness relies on strict conditions of use, ensuring both patient comfort and safe clinical practice ; however, its use exposes healthcare professionals to health risks associated with chronic nitrous oxide exposure, requiring appropriate preventive measures and strict compliance with the regulatory framework in force. At Amiens-Picardie University Hospital, technical and organizational solutions have been implemented to limit this exposure, but they remain only partially effective or difficult to implement in older buildings due to structural, architectural, and technical constraints. More recent infrastructures allow better integration of preventive systems, without fully addressing all identified issues, particularly regarding the exposure of healthcare professionals. Various technical solutions for MEOPA gas capture, based on active or passive scavenging principles, as well as pharmacological and non-pharmacological alternatives, are presented in order to reduce occupational risks and adapt clinical practices to the specific constraints of healthcare facilities.
Téléchargements


Liste des abréviations
ADN Acide DésoxyRibonucléique
AMM Autorisation de Mise sur le Marché
ANSES Agence nationale de sécurité sanitaire de l’alimentation, de l’environnement et du travail
ANSM Agence Nationale de Sécurité du Médicament et des Produits de Santé
CARSAT Caisse d’Assurance Retraite et de la Santé au Travail
CH Centre hospitalier
CLP Classification, Labelling and Packaging
CMBD Centre de Médecine Bucco-Dentaire
CHU Centre Hospitalier Universitaire
CE Conformité Européenne
DUERP Document unique d’évaluation des risques professionnels
GES Gaz à Effet de Serre
GHT Groupement Hospitalier Territorial
HAS Haute Autorité de Santé
INRS Institut National de Recherche et de Sécurité
MEOPA Mélange Équimolaire d’Oxygène et de Protoxyde d’Azote
NMDA N-Méthyl-D-Aspartate
RV Réalité Virtuelle
SFAR Société Française d’Anesthésie et de Réanimation
SAMU Service d’Aide Médicale Urgente
SEGA Système d’Évacuation des Gaz Anesthésiques
VAD Valve à la Demande
VLCT Valeur Limite d’exposition à Court Terme
VLEP Valeur Limite d’Exposition Professionnelle
Optimisation de la gestion des risques professionnels du mélange équimolaire d'oxygène et de protoxyde d'azote (MEOPA) au CHU d'Amiens
Introduction
L’utilisation du mélange équimolaire d’oxygène et de protoxyde d’azote (MEOPA) occupe une place non négligeable au sein de plusieurs établissements hospitaliers comme le Centre Hospitalier Universitaire (CHU) d’Amiens-Picardie. Il intervient dans la prise en charge de la douleur et de l’anxiété, en particulier lors de soins courants en pédiatrie, d’examens diagnostiques ou de gestes techniques potentiellement invasifs. Son emploi offre un réel confort au patient et constitue un levier d’amélioration de la qualité de la prise en charge. Toutefois, malgré ces bénéfices, l’usage de ce gaz médical s’accompagne de questionnements croissants concernant les risques d’exposition du personnel soignant, qu’il s’agisse de son administration, de sa manipulation ou de l’efficacité des dispositifs d’évacuation. Ces préoccupations s’inscrivent dans un contexte réglementaire exigeant en matière de santé, de sécurité au travail et de protection de l’environnement. Face à ces constats, ce projet se focalise à l’optimisation de la gestion des risques professionnels de ce gaz, qui s’est imposé comme une nécessité au CHU d’Amiens.
Afin de proposer une compréhension claire et structurée de la problématique, ce travail est articulé autour de plusieurs axes. Dans un premier temps, il vise à définir le MEOPA en détaillant ses propriétés, son mécanisme d’action ainsi qu’à recenser les risques auxquels les professionnels et les patients peuvent être exposés, avant d’aborder le cadre réglementaire, les mesures de prévention et les alternatives potentielles. Dans un second temps, les résultats de l’enquête réalisée au sein du CHU d’Amiens-Picardie seront présentés et analysés. Enfin, cette réflexion se conclura par une synthèse des solutions techniques identifiées sur le marché ainsi que par la présentation de la solution technique préconisée pour le CHU d’Amiens.
CHAPITRE 1 : Le MEOPA - Caractéristiques, risques sanitaires, réglementations, mesures de prévention et alternatives
Ce chapitre a pour objectif d’analyser les caractéristiques physico-chimiques du MEOPA et ses mécanismes d’action. Il examine également les risques spécifiques pour le personnel soignant et pour les patients, ainsi que le cadre réglementaire encadrant son utilisation. Il présente aussi les bonnes pratiques recommandées, les mesures essentielles de prévention des risques ainsi que ses alternatives potentielles dans le but de garantir un environnement de travail sain et conforme aux exigences légales et sanitaires.
1. Description du mélange médical
Le MEOPA est un mélange médical gazeux équimolaire composé de 50 % d'oxygène et de 50 % de protoxyde d'azote. Il s’agit d’un gaz incolore, inodore, légèrement sucré non irritant qui a un effet analgésique, anxiolytique et euphorisant entraînant une sédation avec maintien de la conscience. C’est un gaz conditionné en bouteilles de 2 à 20 litres et distribué sous les noms commerciaux d’Actynox®, d’Antasol®, d’Entonox®, de Kalinox® et d’Oxynox® [1, 2].
Administré par inhalation grâce à un masque (nasal ou facial) ou un embout buccal, le MEOPA permet de soulager la douleur liée à des soins ou actes médicaux de courte durée (15 à 30 minutes) et d’intensité légère à modérée, sans qu’il soit nécessaire de recourir à d’autres méthodes analgésiques. Son action rapide, sa disparition quasi immédiate après l’arrêt de l’inhalation, sa facilité d’administration et la rareté de ses effets indésirables en font un analgésique de choix. Il constitue également une alternative sédative efficace à l’anesthésie générale, en soins dentaires, particulièrement indiquée chez les enfants ou les patients peu coopérants, anxieux, phobiques ou présentant un déficit mental. À noter qu’il est également utilisé en médecine vétérinaire [1, 2, 3].
Le MEOPA, considéré comme un médicament selon l'article L 5111-1 du Code de la santé publique de décembre 1992, est inscrit dans la liste 1. Il est réservé à l’usage professionnel sous prescription médicale. Le protoxyde d’azote (N2O) est le principe actif du MEOPA, il est plus dense que l’air (densité de 1,5 VS 1 pour l’air) et se liquéfie à une température de 36,5 °C et à une pression de 71,75 atmosphère (atm). Le gaz est conditionné sous haute pression (jusqu’à 170 bars) dans des obus transportés sur des chariots lors des soins. On le trouve naturellement dans l’atmosphère à une concentration infime, issue de l’activité des bactéries dénitrifiantes intervenant dans le cycle de l’azote, notamment à partir des nitrates utilisés en agriculture [1, 2, 4].
2. Mécanismes d’action du MEOPA
Le MEOPA contient comme principe actif le protoxyde d’azote, un gaz incolore, non inflammable et peu soluble dans le sang ce qui permet une absorption rapide par les voies respiratoires et une élimination tout aussi rapide. Cette propriété pharmacocinétique confère au MEOPA un début d’action rapide, généralement en deux minutes, ainsi qu’une disparition quasi immédiate des effets quelques minutes après l'arrêt de l’inhalation.
Le mécanisme d’action du protoxyde d’azote repose sur plusieurs interactions neurochimiques dans le système nerveux central. Il agit notamment par activation des récepteurs opioïdes μ, favorisant la libération d’endorphines endogènes qui induisent un effet analgésique. Par ailleurs, le N2O stimule les voies inhibitrices descendantes noradrénergiques, contribuant à la modulation à différents niveaux de la douleur en réduisant la transmission des signaux douloureux dans la moelle épinière. Il exerce aussi une inhibition non compétitive sur les récepteurs N-méthyl-D-aspartate (NMDA), ce qui diminue la sensibilisation centrale à la douleur et limite l’apparition d’une sensibilité accrue à un stimulus douloureux.
En complément, le protoxyde d’azote facilite la sédation consciente par une action sur les récepteurs GABA-A spinaux et supraspinaux, ce qui induit une légère diminution de l’anxiété et une amnésie partielle, tout en préservant la vigilance et les réflexes protecteurs des voies aériennes supérieures. Ces propriétés font ainsi du MEOPA un anesthésique léger parfaitement adapté aux procédures courtes et peu invasives [5, 6, 7].
3. Effets sur la santé des patients
Les effets indésirables les plus fréquents restent bénins (nausées, vertiges, euphorie, somnolence). Cependant, des précautions sont nécessaires chez certains patients : contre-indication en cas de pneumothorax, d’occlusion intestinale, ou de traumatisme crânien avec suspicion d’embolie gazeuse. Un usage répété et prolongé peut induire une carence en vitamine B12 et des troubles neurologiques. La mise en œuvre d’une démarche d’optimisation vise à garantir une utilisation adaptée, à limiter le surdosage ou les administrations inutiles, et à renforcer la traçabilité du gaz administré [12].
4. Effets sur la santé associés aux conditions de travail de l’équipe médicale
4.1. Effets à court terme
Une exposition aiguë à des concentrations élevées de protoxyde d’azote peut provoquer chez les soignants des troubles neurologiques transitoires tels que :
- Céphalées, vertiges, nausées, somnolence, euphorie.
- Baisse de vigilance et troubles de la coordination.
- Dans certains cas, troubles visuels et perte de réflexes.
Ces manifestations résultent de l’action du N₂O sur le système nerveux central et peuvent compromettre la sécurité du professionnel et du patient pendant l’acte médical.
4.2. Effets sur le moyen et long terme
L’exposition chronique au protoxyde d’azote (N₂O) représente des risques reconnus pour le personnel soignant tels que [13] :
- Atteintes neurologiques
Le protoxyde d’azote oxyde la vitamine B12 et inhibe la méthionine synthase, enzyme essentielle à la synthèse de la myéline. Cette inactivation entraîne une démarche ébrieuse, des engourdissements, des paresthésies, voire à long terme une neuropathie périphérique ou une myélopathie.
- Effets hématologiques
L’inhibition de la vitamine B12 perturbe également la synthèse de l’Acide DésoxyriboNucléique (ADN) et de l’hémoglobine, entraînant des anémies mégaloblastiques. Ce mécanisme est bien documenté chez les personnels exposés de façon répétée dans les blocs opératoires ou les services dentaires.
- Effets sur la reproduction
De nombreuses études épidémiologiques ont rapporté une augmentation du risque de fausses couches spontanées, de troubles menstruels et de baisse de la fertilité chez les femmes exposées de manière chronique sans dispositif d’aspiration efficace. Chez l’homme, une altération de la spermatogenèse est également évoquée [14].
4.3. Autres effets
Les expositions répétées au protoxyde d’azote, associées au stress lié à sa manipulation, peuvent entraîner divers troubles psychologiques chez le personnel soignant, tels que l’anxiété, l’irritabilité ou les troubles du sommeil. Ces effets peuvent altérer la qualité de vie et la vigilance des professionnels exposés. La baisse de concentration et la perte de coordination qu’ils induisent augmentent le risque d’accidents professionnels, d’erreurs médicales ou de blessures lors des soins, soulignant la nécessité d’une prévention rigoureuse et d’un suivi des conditions d’exposition au gaz.
5. Prévalence épidémiologique
En France, l’utilisation du MEOPA est largement répandue dans les établissements hospitaliers et les structures médico-sociales. Selon les données de l’Agence nationale de sécurité du médicament (ANSM, 2020), environ 1,5 million d’actes sont réalisés chaque année sous MEOPA, majoritairement en pédiatrie, odontologie et urgences. La prévalence de son utilisation varie selon les services : jusqu’à 60 % des actes douloureux pédiatriques, 25 % lors de soins infirmiers ou d’actes techniques douloureux, 20 % en stomatologie et soins dentaires et 15 % en services de soins chroniques tels que l’oncologie ou la gériatrie sont réalisés avec le MEOPA dans certains CHU, 25 % lors de soins infirmiers ou d’actes techniques douloureux, 20 % en stomatologie et soins dentaires et 15 % en services de soins chroniques tels que l’oncologie ou la gériatrie.
Sur le plan sanitaire, les cas d’effets indésirables graves rapportés restent rares (<1/10 000 actes), ce qui confirme un bon rapport bénéfice/risque. Cependant, l’exposition environnementale des soignants demeure un enjeu épidémiologique important, notamment dans les services de pédiatrie et d’urgence, où les concentrations mesurées dépassent parfois les valeurs limites d’exposition professionnelle. L’évaluation continue de la prévalence de ces expositions, associée à un suivi biologique des agents exposés, constitue un indicateur clé dans la démarche d’optimisation au CHU d’Amiens [15].
6. Réglementation et bonnes pratiques
6.1. Statut réglementaire du MEOPA
Le MEOPA est classé comme médicament par l’Agence nationale de sécurité du médicament et des produits de santé (ANSM), soumis à prescription médicale et réservé à l’administration par des professionnels de santé formés (médecins, infirmiers, sages-femmes, chirurgiens-dentistes). Chaque conditionnement est soumis à une autorisation de mise sur le marché (AMM) précisant les indications, contre-indications, posologies et modalités de stockage [16].
6.2. Cadre européen de classification et de sécurité
Le protoxyde d’azote fait l’objet d’une classification harmonisée au titre du Règlement (CE) n° 1272/2008 (CLP) relatif à la classification, à l’étiquetage et à l’emballage des substances et mélanges.
Le Règlement délégué (UE) 2025/1222 du 2 avril 2025 a renforcé cette classification en identifiant le N₂O comme [17] :
- Reprotoxique de catégorie 1B (H360Df : peut nuire au fœtus) : risque d’altération de la fertilité et de toxicité pour le développement.
- Toxicité spécifique pour certains organes cibles en cas d’exposition répétée et prolongée (H372 : risque avéré d'effets graves pour les organes) : atteinte du système nerveux.
- Gaz à effet de serre (GES), contribuant au réchauffement climatique.
6.3. Références et normes d’exposition professionnelle
En France, il n’existe pas de valeur limite d’exposition professionnelle (VLEP) pour le protoxyde d’azote. Cependant, dans le cadre de ses travaux d’élaboration des VLEP, l’agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Anses) a conduit une expertise visant à proposer des VLEP pour le protoxyde d’azote. Elle préconise de fixer une limite d’exposition à 25 ppm sur une période de 8 heures, correspondant à 45 mg de protoxyde d’azote par mètre cube d’air, par analogie avec la circulaire DGS/3A du 9 mai 1985 relative à la distribution des gaz à usage médical qui recommandait déjà de ne pas dépasser 25 ppm dans les locaux où le protoxyde d’azote est utilisé. Cette valeur est cohérente avec les limites fixées dans d’autres pays européens (25 à 100 ppm) [16].
En complément de cette recommandation, l’Anses propose également une valeur limite d’exposition à court terme (VLCT) pour mieux encadrer les pics d’exposition pouvant survenir sur de courtes durées. Cette limite correspond à la concentration maximale admissible dans l’air respiré par un travailleur durant une période de 15 minutes, et vise à prévenir les effets immédiats ou rapidement réversibles liés à une élévation ponctuelle du protoxyde d’azote, notamment les phénomènes d’irritation et d’autres effets toxiques aigus. La VLCT est fixée à cinq fois la VLEP-8 heures, soit 125 ppm (225 mg/m³), seuil à ne pas dépasser afin de garantir la sécurité des travailleurs [18].
6.4. Responsabilités de l’employeur et obligations de sécurité
L’employeur, en l’occurrence le CHU d’Amiens-Picardie, a une obligation légale de prévention vis-à-vis de l’exposition de son personnel au protoxyde d’azote. Il doit d’abord évaluer les risques professionnels liés à l’utilisation du MEOPA et les consigner dans le Document Unique d’Évaluation des Risques Professionnels (DUERP). Sur la base de cette évaluation, il lui revient de mettre en œuvre des mesures de prévention adaptées, qu’elles soient techniques (ventilation, systèmes d’aspiration et captage des gaz), organisationnelles (procédures d’utilisation, limitation des expositions, formation continue) ou médicales (suivi individuel des agents exposés). Enfin, l’établissement doit informer et former l’ensemble du personnel concerné sur les risques associés au N₂O et sur les bonnes pratiques de manipulation du MEOPA, afin de garantir la sécurité et la santé des professionnels [16].
7. Recommandations officielles des autorités compétentes, bonnes pratiques et mesures de prévention des risques professionnels
L’utilisation du MEOPA, bien que sûre pour le patient, expose le personnel soignant à un risque professionnel avéré d’inhalation de protoxyde d’azote. Les autorités de santé (ANSM, INRS, HAS) et les sociétés savantes telles que la Société Française d’Anesthésie et de Réanimation (SFAR) ont publié des recommandations pour encadrer les pratiques cliniques et prévenir les expositions.
7.1. Prévention de l’exposition des soignants
Les recommandations INRS (ED 6365, 2019) prévoient plusieurs actions préventives afin d’éviter l'exposition des professionnels de santé au protoxyde d’azote lors de l’administration de MEOPA [19, 43]:
- Valider la pertinence de l’utilisation de Meopa pour chaque soin : Pour chaque soin, il est indispensable d’examiner l’ensemble des options d’analgésie et d’anxiolyse. L’utilisation du MEOPA ne doit être envisagée que s’il constitue la solution la plus adaptée, ou la seule pertinente, pour un soin précis, un patient donné et une situation particulière.
- Évaluer les risques : L’évaluation des risques débute par un recensement des volumes de MEOPA consommés et des services qui l’utilisent, impliquant dès cette étape la pharmacie de l’établissement. Elle se poursuit par l’analyse des conditions d’administration, incluant la nature des soins, le niveau d’anxiété et de coopération attendu des patients ainsi que le dispositif utilisé. Cette démarche permet de caractériser les risques, de déterminer les actions à mettre en œuvre et d’établir les priorités pour l’établissement.
- Capter le gaz à la source : Utilisation de masques à double enveloppe reliés à un système d’aspiration dédié (Medicvent, Système d'Évacuation des Gaz Anesthésiques (SEGA), Swingtherm) pour réduire les fuites.
- Adapter la technique d’administration : Fermeture du robinet entre deux utilisations, ajustement du débit, purge minimale, vérification de l’étanchéité du masque.
- Isoler les soins sous MEOPA : Lorsque le MEOPA est utilisé, le nombre de personnes exposées doit être réduit au minimum. Les soins réalisés en intérieur doivent se dérouler dans un local dédié, accessible uniquement au personnel nécessaire. Idéalement en dépression, ou au moins équilibré avec les locaux adjacents, ce local doit bénéficier d’une ventilation générale permanente, avec extraction de l’air vers l’extérieur conformément aux règles environnementales.
- Maîtriser les processus de libération du MEOPA : la quantité de Meopa administrée dépend de la capacité respiratoire du patient, et toute libération inutile dans l’air doit être évitée grâce à de bonnes pratiques. Cela inclut la fermeture de la bouteille entre deux phases d’administration, l’utilisation d’un masque adapté pour limiter les fuites, l’ajustement du débit au niveau efficace le plus faible, le recours à une valve à la demande ne délivrant du gaz qu’à l’inspiration, ainsi que la purge du dispositif uniquement lorsque cela est nécessaire.
- Ventiler efficacement les locaux : ventilation générale permanente avec rejet extérieur, idéalement avec suivi de débit d’air et surveillance des concentrations ambiantes.
- Vérifier l’efficacité des mesures mises en œuvre : mesure des concentrations de protoxyde d’azote dans l’air par des méthodes directes et indirectes afin de contrôler l’efficacité des mesures préventives mises en œuvre.
7.2. Suivi, traçabilité et évaluation continue
Les mesures d’efficacité des dispositifs d’aspiration doivent être contrôlées régulièrement par des mesures de concentration atmosphérique (campagnes de métrologie). Un registre des expositions est tenu par le service de gestion des risques professionnels. Les femmes soignantes enceintes ou en projet de grossesse doivent être écartées des situations d’exposition directe [16].
8. Alternatives au MEOPA
8.1. Alternatives médicamenteuses
Face aux risques liés à l’exposition au protoxyde d’azote, plusieurs alternatives au MEOPA ont été explorées ou mises en œuvre dans les établissements de santé français. Ces solutions visent à maintenir une analgésie efficace tout en réduisant l’impact environnemental et les risques professionnels.
8.1.1. Le methoxyflurane : un gaz alternatif pour les soins courts et modérément douloureux
Le methoxyflurane est un gaz anesthésique volatil possédant des propriétés antalgiques puissantes. Utilisé depuis plusieurs années dans certains pays pour le traitement de la douleur en situation d’urgence, il est désormais envisagé comme alternative au MEOPA pour les soins brefs et modérément douloureux.
Ce produit se présente sous forme liquide et est administré par inhalation à l’aide d’un petit dispositif portable, ne nécessitant pas de raccordement mural ni de bouteille lourde. Une fois inhalées, les vapeurs de methoxyflurane (99,9 %) induisent un effet analgésique rapide généralement en une à deux minutes, pour une durée d’environ trente minutes. Cela en fait un outil intéressant pour les soins d’urgence, la traumatologie légère, ou certains gestes douloureux pédiatriques. Son utilisation présente des limites importantes comme le risque d’hypoxie (absence d’oxygène associé dans le mélange), des atteintes rénales et hépatiques en cas de surdosage [32].
Avantages : Le méthoxyflurane présente plusieurs avantages, notamment une action rapide et prolongée, permettant un soulagement efficace de la douleur. Il se montre performant même à faible concentration, ce qui en réduit la consommation. Son mode d’administration simple en fait également un outil pratique et facilement utilisable [33].
Inconvénients : L’utilisation du méthoxyflurane peut s’accompagner d’effets indésirables tels que des vertiges, des céphalées ou une somnolence. Il expose également à des risques plus sérieux, notamment d’hépatotoxicité, de néphrotoxicité, de troubles cognitifs ou neuropsychiques, ainsi qu’à un risque d’hypoxie ou de dépression respiratoire, ce qui impose une surveillance attentive lors de son administration [33].
8.1.2. Le fentanyl : antalgique opioïde puissant
Le fentanyl est un antalgique opioïde de palier 3, indiqué pour le traitement des douleurs intenses et aiguës, notamment en urgence ou en soins palliatifs, chez l’adulte et l’enfant (selon l’âge et la forme pharmaceutique). Son action est rapide et efficace, mais il requiert une surveillance médicale stricte en raison du risque de dépression respiratoire, de somnolence et de dépendance.
Il peut être administré par différentes voies : orale ou sublinguale, nasale, transdermique (patchs), injectable (en intraveineux ou sous-clavière). Son utilisation est déconseillée chez la femme enceinte ou allaitante. Le fentanyl ne constitue pas une substitution directe au MEOPA pour les soins courants, mais une solution alternative réservée aux contextes d’analgésie lourde médicalement contrôlée [34].
Avantages : Effet antalgique, soulagement rapide, efficace pour les patients tolérants aux opioïdes, administration flexible sous forme de patch, injection ou spray [35].
Inconvénients : Le fentanyl peut provoquer divers effets secondaires, dont les plus fréquents sont les nausées, la constipation, la somnolence, les vertiges et des difficultés respiratoires, caractéristiques des opioïdes. Certains effets plus rares mais potentiellement graves peuvent également survenir, comme des réactions d’hypersensibilité, une perte d’appétit, des modifications de l’humeur ou de l’état mental, ainsi que des risques de surdosage pouvant entraîner une dépression respiratoire sévère ou une perte de conscience [36].
8.1.3. La kétamine à faible dose : analgésie rapide et dissociative
La kétamine, utilisée à faible dose, représente une autre alternative médicamenteuse pour les douleurs aiguës intenses. Son effet analgésique rapide et son profil dissociatif permettent une sédation consciente avec maintien des réflexes respiratoires. Elle est particulièrement utile pour les soins urgents (réduction de fractures, plaies, brûlures) et les patients intolérants aux opioïdes.
Son administration nécessite cependant un environnement médical sécurisé, avec surveillance de la conscience et de la respiration. À ces doses, la kétamine présente peu de risques respiratoires et un effet favorable sur la stabilité hémodynamique.
Avantages : Anesthésie générale non barbiturique, d'action rapide, administrable par voie intraveineuse ou intramusculaire.
Inconvénients : Risque d'anomalie du bilan hépatique, Risque d'hypertension intracrânienne, Risque de trouble psychiatrique [37].
8.1.4. Le midazolam : gestion de l’anxiété et sédation consciente
Le midazolam, appartenant à la classe des benzodiazépines, n’a pas d’effet analgésique majeur, mais il est utilisé pour réduire l’anxiété et favoriser la coopération du patient. Son emploi est fréquent en pédiatrie, en stomatologie ou lors de soins douloureux courts, en complément d’une analgésie locale ou d’un autre médicament. Il induit une sédation consciente, permettant au patient de rester éveillé mais détendu. Son effet rapide et réversible en fait un outil adapté à la préparation psychologique et émotionnelle des soins.
Avantages : Adapté pour des procédures invasives mineures, adapté pour des patients qui ne peuvent pas subir une anesthésie générale complète, propriétés myorelaxantes.
Inconvénients : Changements de la libido, étourdissements, maux de tête, prurit cutané, hallucination, hypotension, risque cardiaque, bouffées de chaleur, risque de fracture, spasmes musculaires [38].
8.1.5. Les patchs anesthésiques locaux : solution de surface
Les patchs d’EMLA, associant lidocaïne et prilocaïne, constituent une alternative non gazeuse au MEOPA pour les soins de courte durée nécessitant une analgésie de surface (prise de sang, pose de perfusion, gestes cutanés). Ils permettent une anesthésie locale efficace après 45 à 60 minutes d’application et peuvent être utilisés en pédiatrie comme chez l’adulte. Bien qu’ils ne remplacent pas totalement le MEOPA dans les soins douloureux plus invasifs, ils participent à la réduction de son usage dans les actes mineurs.
Avantages : Facile d’utilisation, pas de compétences particulières nécessaires, effet rapide sur la zone traitée.
Inconvénients : Irritation de la peau au site d’application, Rougeurs ou démangeaisons temporaires, Réactions allergiques rares [39].
8.2. Alternatives non médicamenteuses au MEOPA
Au-delà des approches pharmacologiques, les techniques non médicamenteuses jouent un rôle important dans la gestion de la douleur et de l’anxiété lors des soins hospitaliers. Ces méthodes permettent, dans certains contextes, de réduire voire de remplacer l’utilisation du MEOPA, tout en améliorant la qualité de la relation soignant–patient et la personnalisation de la prise en charge.
8.2.1. L’hypnose médicale
L’hypnose médicale repose sur des techniques de concentration, de visualisation et de relaxation guidées par un professionnel formé. Elle permet de détourner l’attention du patient de la douleur et de réduire l’anxiété pendant les soins. Cette méthode est adaptée aux enfants, aux patients anxieux et trouve ses applications en odontologie, en pédiatrie avec des gestes invasifs mineurs.
L’hypnose favorise une sédation consciente et personnalisée, sans recours à un gaz anesthésique. Son efficacité dépend toutefois de la formation et de la disponibilité du personnel ainsi que de l’adhésion du patient au processus.
Avantages : Agent invasif mineur, adaptée pour la pédiatrie, effet anxiolytique
Inconvénients : nécessité d’un personnel formé et l’adhésion du patient, contre-indiqué chez les sujets psychotiques [40].
8.2.2. Réalité virtuelle et distraction immersive
Les casques de réalité virtuelle (RV) représentent une innovation récente dans le domaine de la distraction immersive pendant les soins douloureux. Ils plongent le patient dans un univers visuel et sonore apaisant, réduisant la perception de la douleur et de l’anxiété[44].
Cette technologie est compatible avec les soins pédiatriques, les actes dentaires, ou les soins de plaies, et constitue une alternative moderne au MEOPA lorsque celui-ci est contre-indiqué ou non souhaité. La RV ne nécessite pas de médicament, ne présente aucun risque d’exposition professionnelle [39].
Avantages : Acte sans injection de produit, adapté aux enfants et aux adultes.
Inconvénients : Coûts d’acquisition et de la maintenance des équipements, risque de fuite des données, effets de cyber cinétose tels que les nausées, vertiges, sueurs, perte d’équilibre [41].
8.3. Synthèse : avantages et inconvénients des alternatives
Le tableau ci-dessous (Tableau 1) présente les avantages et les inconvénients des solutions alternatives médicamenteuses citées précédemment pour une vision plus claire.
Tableau 1 : Tableau comparatif des alternatives au MEOPA
| Alternatives médicamenteuses | Avantages | Inconvénients |
Le methoxyflurane | Action rapide et prolongée, efficace à faible concentration, mode d’administration simple. | Vertiges, céphalées, somnolence, risque d’hépatotoxicité, risque de trouble cognitif, risque d’hypoxie, risque de dépression respiratoire, risque de néphrotoxicité, risque de trouble neuropsychique. |
Le fentanyl | Effet antalgique, soulagement rapide, efficace pour les patients tolérants aux opioïdes, administration flexible sous forme de patch, injection ou spray. | Nausées, Constipation, Somnolence, Vertiges, Difficultés respiratoires, Hypersensibilité, Troubles de l’humeur, Perte d’appétit. |
| La kétamine | Anesthésie générale non barbiturique, d'action rapide, administrable par voie intraveineuse ou intramusculaire. | Risque d'anomalie du bilan hépatique, Risque d'hypertension intracrânienne, Risque de trouble psychiatrique. |
| Le midazolam | Adapté pour des procédures invasives mineures, adapté pour des patients qui ne peuvent pas subir une anesthésie générale complète, propriétés myorelaxantes. | Changements de la libido, étourdissements, maux de tête, prurit cutané, hallucination, hypotension, risque cardiaque, bouffées de chaleur, risque de fracture, spasmes musculaires. |
Malgré les potentielles alternatives identifiées, le MEOPA occupe aujourd’hui une place centrale et difficilement substituable dans la prise en charge de la douleur et de l’anxiété, en particulier pour les actes courts, modérément douloureux et répétés chez l’enfant comme chez l’adulte. Ses effets (action rapide, sédation consciente, récupération quasi immédiate et bonne tolérance) en font un outil indispensable pour garantir à la fois la qualité des soins, le confort du patient et la continuité de l’activité clinique. Dès lors, l’enjeu n’est pas de se passer du MEOPA, mais d’en optimiser l’usage et de maîtriser les expositions professionnelles associées. C’est dans cette perspective que s’inscrit le chapitre suivant.
CHAPITRE 2 : Analyse terrain au CHU d’Amiens-Picardie
Dans cette partie du rapport, nous exposerons l’analyse de terrain réalisée au CHU d’Amiens. Cette étude a permis d’examiner de manière concrète les pratiques associées à l’utilisation du mélange MEOPA au sein des différents services. Seront successivement présentés le CHU, ainsi que le retour d’expérience du CHU de Rennes, dont l’analyse permettra d’éclairer et de mettre en perspective la situation observée au CHU d’Amiens. Les modalités spécifiques d’utilisation et de gestion dans ce contexte seront ensuite détaillées, avant d’aborder la caractérisation des bouteilles Kalinox® utilisées au CHU d’Amiens-Picardie. Nous y présenterons également les constats issus des observations menées et des échanges réalisés. Enfin, cette partie mettra en lumière les principales difficultés rencontrées par les équipes en lien avec leur exposition au MEOPA et son utilisation.
1. Présentation du CHU d’Amiens
Le CHU Amiens-Picardie est l’un des deux établissements publics universitaires de santé de référence de la région Hauts-de-France. Doté d’une offre hospitalo-universitaire de haute qualité, il remplit une triple mission essentielle : le soin, l’enseignement et la recherche. Son action s’inscrit à trois niveaux : territorial, en garantissant une offre de proximité et en assurant l’animation du Groupement Hospitalier Territorial (GHT) Somme Littoral Sud (Figure 1) ; régional, en jouant un rôle d’expertise et de recours au-delà de son bassin local ; et interrégional, par le développement d'hyper spécialités encadrées. Le CHU entretient une collaboration étroite avec les établissements de santé de la région, afin de promouvoir l’excellence, de fluidifier les parcours de soins et de développer de nouvelles structures répondant aux besoins des patients [20, 21].
Figure 1 : Représentation du GHT Somme Littoral Sud [18], [19]
Le CHU Amiens-Picardie dispose d’importantes capacités d’accueil avec 1 712 lits et places, dont 1 269 dédiés à la médecine, à la chirurgie et à l’obstétrique (784 en médecine, 417 en chirurgie et 68 en obstétrique). Chaque année, près de 503 000 consultations y sont réalisées. La maternité de niveau 3 a enregistré 2 569 naissances et 469 fécondations in vitro [22].
Il se positionne comme une référence régionale en pédiatrie grâce à ses 15 équipes spécialisées qui prennent en charge les enfants pour leurs soins, opérations et hospitalisations. Son expertise couvre un large éventail de pathologies, des plus simples aux plus complexes, avec un rôle de référence régionale dans les urgences, l’asthme, la traumatologie, la neurologie, la prise en charge de la douleur et la cancérologie [23].
La situation au CHU de Rennes illustre concrètement les enjeux d’exposition professionnelle au protoxyde d’azote lors de l’utilisation du MEOPA, en particulier dans les services de soins intensifs et d’urgences pédiatriques. Face aux inquiétudes du personnel et du médecin du travail concernant les risques pour la fertilité, une évaluation approfondie des niveaux d’exposition et des conditions de ventilation a été engagée afin de définir des mesures de prévention adaptées.
2. Situation au CHU de Rennes
En 2015, le CHU de Rennes a sollicité la Carsat Bretagne afin de réaliser une évaluation des niveaux d’exposition au protoxyde d’azote dans les services utilisant le MEOPA, notamment aux urgences pédiatriques. Cette demande faisait suite à des inquiétudes exprimées par le personnel soignant et le médecin du travail concernant de possibles effets sur la fertilité. L’objectif était de mesurer les concentrations de N₂O dans l’air ambiant et de proposer des actions de prévention adaptées.
L’état des lieux des installations de ventilation a révélé que plusieurs salles de soins présentaient une ventilation insuffisante ou déséquilibrée. Certaines étaient en surpression, favorisant la diffusion des gaz anesthésiques vers les zones voisines (salles d’attente, couloirs). Les dispositifs d’extraction d’air étaient parfois inexistants ou mal entretenus, et les relevés de débits d’air n’étaient pas systématiquement effectués par les prestataires de maintenance.
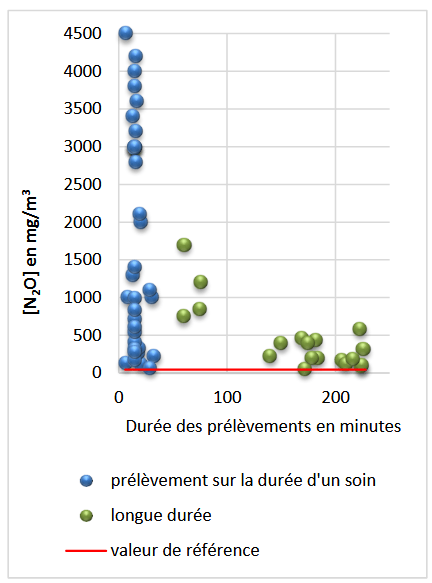
Les campagnes de mesures menées par la Carsat ont mis en évidence des niveaux d’exposition très élevés, parfois jusqu’à 100 fois supérieurs à la valeur de référence (Graphiques 1 et 2). Les personnels les plus exposés étaient les infirmières et auxiliaires de puériculture administrant le gaz, ainsi que les dentistes en contact direct avec le patient. Les concentrations mesurées sur plusieurs heures restaient importantes, démontrant qu’un seul soin pouvait suffire à dépasser le seuil de 45 mg/m³ sur une journée de travail. De plus, la surpression des locaux entraînait la contamination de zones adjacentes.
Graphique 1 : Durées de prélèvements confondues (Source : Carsat Bretagne)
Graphique 2 : Prélèvements de courte durée réalisés lors de l’administration du MEOPA (Source : Carsat Bretagne)
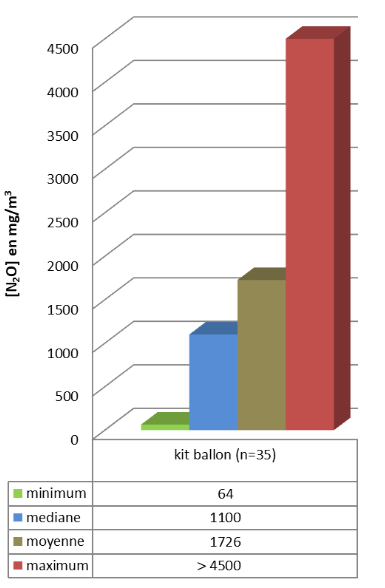
Les graphiques montrent que les mesures de courte durée, effectuées pendant les soins, mettent en évidence des concentrations élevées, dépassant les valeurs de référence. À l’inverse, les prélèvements de longue durée présentent des valeurs plus faibles, confirmant que les pics d’exposition surviennent principalement au moment du geste, lorsque les fuites sont les plus importantes. Ces résultats soulignent l’importance des dispositifs d’aspiration à la source, du bon positionnement du masque et de l’application des procédures pour réduire l’exposition des professionnels.
Le modèle développé à Rennes constitue aujourd’hui une référence nationale. Son expérimentation pourrait être pertinemment reproduite au CHU d’Amiens, dans le cadre d’une politique de prévention intégrée et innovante.
3. Pratiques d’usage au CHU d’Amiens
3.1. Contexte d’utilisation dans différents services hospitaliers du CHU d’Amiens-Picardie
Au CHU d’Amiens-Picardie, le MEOPA est un outil quotidiennement mobilisé dans les services de pédiatrie et d’urgences. Il est principalement administré au sein des urgences pédiatriques, un service référent régional qui prend en charge plus de 26 000 enfants annuellement. Son utilisation facilite la réalisation d’actes douloureux tels que ponctions veineuses, sutures, soins de plaies, ou immobilisations simples, tout en améliorant le confort et la coopération des jeunes patients [8].
En consultation pédiatrique, notamment dans le service d’ophtalmologie, le MEOPA est souvent utilisé pour calmer les enfants anxieux. Cependant, ce service est installé dans des locaux construits en 2014, avant que les problématiques liées à l’exposition au MEOPA ne soient pleinement identifiées, ce qui limite la mise en place de dispositifs techniques d’évacuation ou de prévention optimisés.
Le Centre de Médecine Bucco-Dentaire (CMBD) du CHU d’Amiens-Picardie, ouvert en septembre 2025, utilise également le MEOPA comme moyen de sédation consciente pour faciliter les soins dentaires chez les enfants mais aussi chez certains adultes présentant des troubles comportementaux ou une phobie des soins. La conception récente des locaux a permis d’intégrer dès l’origine des dispositifs techniques visant à limiter l’exposition des professionnels de santé au MEOPA.
Ces mesures préventives incluent notamment des systèmes d’évacuation du gaz vers l’extérieur et une ventilation adaptée, garantissant ainsi un environnement de travail plus sécurisé pour le personnel. Cette approche illustre la volonté d’équilibrer la qualité des soins prodigués aux patients avec la protection effective de la santé des soignants dans un contexte d’utilisation fréquente du MEOPA.
Le principal enjeu est de limiter le risque d’exposition chronique des professionnels de santé au MEOPA au CHU d’Amiens-Picardie. Cette exposition, identifiée comme un point de vigilance majeur, est signalée par la médecine du travail lors des comités sur les risques professionnels et relayée par l’Institut National de Recherche et de Sécurité (INRS). Il s’agit donc d’assurer une protection efficace du personnel soignant exposé, proche des sources d’émission. Par ailleurs, l’enjeu environnemental est de réduire l’impact écologique du MEOPA, un gaz à effet de serre puissant, en mettant en place des solutions techniques adaptées pour l’évacuer ou l’inactiver avant rejet dans l’atmosphère. Enfin, l’enjeu économique impose de trouver un compromis entre la sécurité des professionnels et la maîtrise des coûts élevés des technologies d’aspiration et d’évacuation du gaz. Il faut privilégier des solutions techniques efficaces, adaptées aux contraintes du CHU d’Amiens-Picardie et compatibles avec les exigences environnementales, tout en garantissant une viabilité financière pour l’établissement.
3.2. Modalités d’administration
L’administration du MEOPA est réalisée par du personnel formé spécifiquement à cette pratique, incluant médecins, infirmiers, sages-femmes ou chirurgiens-dentistes selon le contexte. La procédure d’administration du MEOPA se déroule en plusieurs étapes successives. D’abord, il faut vérifier et préparer le matériel, en s’assurant de l’identification correcte de la bouteille (pour éviter toute confusion avec l’oxygène), de sa bonne position verticale, et de la validité des dispositifs à usage unique. Le patient est ensuite installé confortablement, de préférence assis, et informé du déroulement du soin et des effets attendus. Le montage du circuit consiste à assembler le masque, le filtre antibactérien et à raccorder le kit à la bouteille de MEOPA, avec un débit ajusté selon la ventilation du patient [9].
Avant le début de l’acte, il est essentiel de faire inhaler le gaz pendant 2 à 3 minutes pour obtenir une imprégnation suffisante et le déclenchement de l’effet analgésique et anxiolytique. Le masque doit être bien positionné pour assurer une étanchéité parfaite, sans comprimer le visage, et le ballon du circuit respiratoire doit se gonfler et se dégonfler régulièrement, témoin d’une bonne ventilation [6, 9].
L’inhalation est maintenue pendant toute la durée du soin avec une surveillance clinique constante : le patient doit respirer régulièrement, rester détendu et répondre aux consignes. Un contact verbal continu est maintenu pour vérifier que la sédation n’est pas excessive. En cas de perte de contact verbal ou de troubles, l’administration est immédiatement interrompue. À la fin de l’acte, le masque est retiré, et la bouteille ainsi que le débitmètre sont fermés. Dès l’arrêt de l’inhalation, l’effet analgésique et anxiolytique s’estompe rapidement, généralement en 5 à 10 minutes, période pendant laquelle le patient est surveillé avant de reprendre ses activités habituelles, sans restrictions. Le personnel évalue la douleur, la satisfaction, et note chaque utilisation sur la fiche de suivi. Le matériel à usage unique est éliminé et le matériel réutilisable désinfecté selon les protocoles en vigueur. En raison de son faible pouvoir analgésique, le MEOPA peut être utilisé, si nécessaire, en complément d’une anesthésie locale, d’un patch d’EMLA ou d’une injection sous-cutanée de Xylocaïne, en fonction du type d’intervention et de la douleur anticipée [5, 6, 7].
3.3. Caractérisation des bouteilles Kalinox®
Les bouteilles de Kalinox® présentent plusieurs pictogrammes de sécurité permettant d’identifier rapidement les risques associés à leur utilisation et leur manipulation. On y retrouve notamment le pictogramme « Matière comburante » , indiquant que le gaz contenu favorise la combustion car il est riche en oxygène et peut intensifier un incendie. Un pictogramme « gaz sous pression » signalant que le gaz est stocké à haute pression, pouvant provoquer une explosion ou des projections en cas de détérioration ou d’exposition à une forte chaleur ou à des chocs mécaniques (Figure 2).
Les bouteilles comportent également des pictogrammes indiquant un contenu toxique et irritant (Figure 2). Ces symboles, normalisés selon le réglementation (CE) N° 1272/2008 (Classification, labelling and Packaging - CLP), visent à alerter les utilisateurs sur les dangers potentiels et à encourager une manipulation prudente, incluant l’évitement des sources de chaleur, la fixation sécurisée de la bouteille et un stockage adapté. Ils contribuent ainsi à assurer la sécurité du personnel et des patients en milieu de soins [10].
Figure 2 : Représentation des pictogrammes retrouvés sur les bouteilles Kalinox (Source : Auteur.e.s)

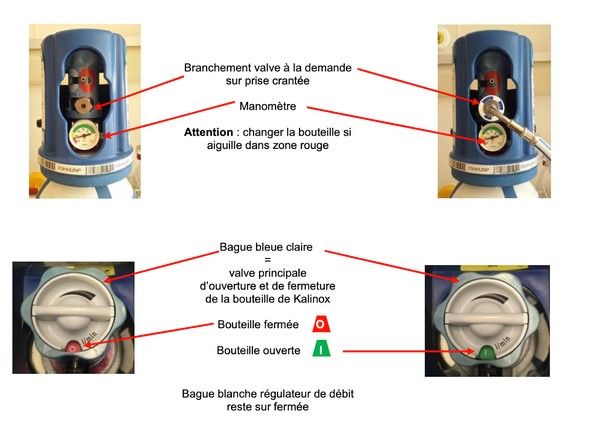
La bouteille Kalinox® B15 170 bar se raccorde via une prise crantée permettant de brancher une valve à la demande. Un manomètre indique la pression disponible, et la bouteille doit être remplacée dès que l’aiguille atteint la zone rouge. La bague bleue clair commande l’ouverture et la fermeture de la bouteille (position O pour fermée, I pour ouverte). Quant à la bague blanche, utilisée comme régulateur de débit, elle doit rester en position fermée lorsque le dispositif n’est pas en cours d’utilisation, afin d’éviter toute sortie de gaz non contrôlée (Figure 3) [11].
Figure 3 : Mode d’utilisation bouteille Kalinox ® B15 170 bar [11]
4. Pratiques actuelles et problématiques rencontrées au CHU d’Amiens
Le CHU d’Amiens-SimUSanté propose une formation intitulée « Douleur et soins palliatifs » basée sur des méthodes pédagogiques actives pour renforcer les compétences des professionnels de santé face au danger d’exposition au MEOPA. L’un des principaux objectifs est de maîtriser les bonnes pratiques d’utilisation du MEOPA. Pour atteindre cet objectif, la formation s’appuie sur un module e‑learning interactif, suivi d’ateliers pratiques et de mises en situation simulées dans un environnement reconstitué, permettant aux apprenants de se confronter à des scénarios réalistes et d’expérimenter les gestes, la communication et la gestion de la douleur de manière sécurisée. Cette pédagogie active favorise l’acquisition des compétences techniques et relationnelles, tout en offrant un retour immédiat et un suivi des acquis [24].
Le CHU d’Amiens utilise désormais le MEOPA au moyen de circuits branchés directement sur des bouteilles (obus) Kalinox®, pour cesser d’employer les circuits muraux, jugés trop à risque en raison de fuites possibles dans le réseau fixe. Cette décision vise à mieux maîtriser le trajet du gaz et à limiter sa dispersion clandestine dans les locaux. Ces obus de MEOPA sont acheminés sous forme d’obus transportés sur des chariots. Le circuit patient est unidirectionnel : de l’obus vers le masque du patient. Cependant, ce système actuel (Figure 4) présente encore des limites telles que les tuyaux d’évacuation du MEOPA sont fréquemment positionnés à la fenêtre, ce qui permet au protoxyde d’azote évacué de revenir à l’intérieur sous l’effet du vent et de se diffuser dans des pièces voisines via leurs fenêtres ouvertes. Par ailleurs, les masques utilisés ne sont pas totalement hermétiques, ce qui entraîne des fuites lors de l’inhalation, contribuant à l’exposition involontaire des professionnels et des patients à proximité.
Figure 4 : Illustration du montage du circuit d’administration du MEOPA [22] [42]
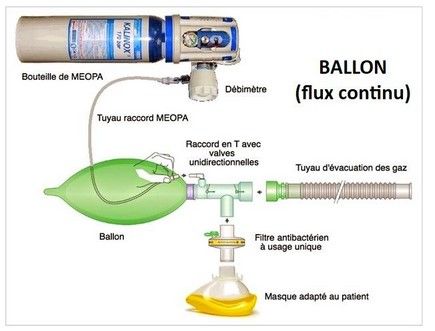
Ce système utilise également un flux d’administration continu reposant sur l’alimentation permanente du ballon réservoir connecté au masque du patient et donc, le gaz est produit en continu, puis disponible à tout moment, indépendamment du rythme respiratoire du patient. Si ce principe assure une accessibilité immédiate du mélange et évite toute rupture d’approvisionnement durant le soin, il présente également plusieurs conséquences notables. En effet, le flux permanent entraîne une consommation accrue du gaz, puisqu’une partie de celui-ci continue d’être délivrée même lorsque le patient n’inspire pas. Ce fonctionnement augmente mécaniquement la quantité de MEOPA susceptible de s’échapper du circuit, notamment par les fuites autour du masque ou par le système d’évacuation. Ces pertes contribuent à une exposition très importante des soignants et des autres personnes à proximité, en particulier dans les espaces mal ventilés.
Dans les salles dépourvues de fenêtres, l’évacuation du MEOPA est assurée par les prises SEGA sous vide, spécialement conçues pour aspirer et diriger le gaz vers un système sécurisé de rejet. Ce dispositif permet d’éviter que le MEOPA ne stagne dans la pièce et contribue à limiter l’exposition des soignants ainsi que le risque de fuite dans l’environnement immédiat. Toutefois, bien qu’il améliore la gestion du gaz en l’absence d’ouverture vers l’extérieur, ce système ne supprime pas totalement le risque lié aux fuites au niveau du masque et ne constitue qu’une solution partielle.
5. Dernières évolutions : ancien bâtiment vs nouveau bâtiment
Dans les nouveaux bâtiments tels que le CMBD du CHU d’Amiens-Picardie (Figure 5), un fourreau mural équipé d’une valve anti-retour a été installé. Cette valve s’ouvre automatiquement à l’insertion du tuyau d’évacuation et se referme dès son retrait, empêchant ainsi toute réintroduction de MEOPA dans la salle. Par ailleurs, aucune pièce avec fenêtre ne se trouve dans un rayon de cinq mètres autour de ce dispositif, ce qui limite les risques d’infiltration du gaz vers les locaux adjacents. Cette installation représente une amélioration significative puisqu’elle limite le risque que le gaz évacué ne retourne dans la salle, contribuant ainsi à réduire l’exposition des soignants.
Figure 5 : Photographie d’une salle du CMBD du CHU d’Amiens avec fourreau d’évacuation du MEOPA (en rouge) (Source : Auteur.e.s)

Cependant, cette mesure ne résout pas le problème des fuites au niveau du masque administrant le MEOPA, source principale d’émission du gaz dans l’environnement immédiat. De plus, cette solution n’a été mise en œuvre que dans les bâtiments récents.
En revanche, dans l’ancien bâtiment, notamment au service d’ophtalmologie, aucune solution technique d’évacuation ou de limitation des fuites n’est en place. L’administration repose exclusivement sur l’utilisation de bouteilles individuelles Kalinox®, sans dispositif d’évacuation intégré. Cette situation maintient une exposition persistante au protoxyde d’azote pour le personnel, mettant en lumière la nécessité d’envisager des solutions techniques adaptées aux anciens bâtiments.
6. Synthèse : forces et faiblesses des évolutions
La gestion du MEOPA au CHU d’Amiens-Picardie repose principalement sur l’utilisation de bouteilles individuelles Kalinox® pour l’administration du gaz aux patients. Cette méthode présente plusieurs avantages opérationnels et pratiques. Toutefois, elle comporte certaines limites, notamment en termes d’ergonomie, de sécurité d’administration, ainsi que du point de vue de l’exposition professionnelle au protoxyde d’azote pour le personnel soignant. Par ailleurs, le nouveau bâtiment du CHU, le CMBD, intègre une installation avec un fourreau mural prévu pour l’évacuation du gaz, proposant ainsi une solution technique complémentaire pour limiter les émissions et mieux contrôler l’environnement d’utilisation.
Cette synthèse a pour objectif d’analyser les forces et faiblesses de ces évolutions (Tableau 2), afin d’orienter au mieux les choix techniques adaptés au contexte spécifique du CHU d’Amiens. L’analyse s’inscrit dans une démarche de sécurité pour le personnel exposé, de conformité réglementaire et de réduction de l’impact environnemental. Il s’agit de dégager des pistes d’amélioration visant à optimiser simultanément la qualité des soins dispensés et la sécurité des équipes, tout en intégrant les exigences environnementales plus larges.
Tableau 2 : Forces et faiblesses des évolutions actuellement en vigueur au CHU d’Amiens-Picardie concernant la gestion du MEOPA (Source : Auteur.e.s)
| Évolutions | Forces | Faiblesses |
| Fourreau mural | Sécurisation de l’évacuation du gaz Valve intégrée limitant les retours du gaz Solution simple à installer dans les nouveaux bâtiments | Applicable que dans les nouvelles constructions Ne traite pas la fuite au niveau du masque Contraintes d’aménagement(pas de bureaux à proximité) Ne réduit pas l’impact environnemental |
| Bouteilles KALINOX | Mobilité et flexibilité Maintenance simple Adapté aux besoins ponctuels | Gestion et transport plus contraignants Multiplication de fuites potentielles(raccords, etc) Coût potentiel plus élevé (achat, logistique) |
Cette évaluation comparative fournit un cadre pour orienter les futures décisions stratégiques concernant la gestion du MEOPA dans l’établissement, en vue d’une utilisation plus maîtrisée et responsable du gaz médical.
CHAPITRE 3 : Solutions techniques identifiées sur le marché et alternatives au MEOPA
Pour optimiser la gestion du gaz MEOPA au CHU d’Amiens, il existe, sur le marché, plusieurs solutions techniques reconnues pour limiter l’exposition du personnel et de l’environnement, notamment en pédiatrie et odontologie. Les solutions proposées par PURAMED, qui est une société spécialisée dans la fourniture de solutions complètes pour la gestion, l’aspiration et l’évacuation des gaz anesthésiques et analgésiques dans les établissements de santé. L’étude portera également sur les différentes alternatives au MEOPA ainsi que sur la solution préconisée pour le CHU d’Amiens.
1. Principes de captation du MEOPA : poussée passive et poussée active
1.1. Poussée passive
La poussée passive correspond à une évacuation naturelle du gaz, sans système motorisé, le gaz s’échappe grâce à la pression interne de l’obus et circule dans un fourreau technique muni d’une valve anti-retour et d’une grille anti-nuisible, expulsant le gaz vers l’extérieur. Ce principe, peu coûteux, a été adopté par le CMBD du CHU d’Amiens-Picardie. Il répond aux exigences réglementaires en assurant une distance minimale de 5 mètres entre les points d’évacuation et les ouvertures, tout en maîtrisant efficacement les rejets internes, mais il reste inefficace contre les fuites liées au masque.
Avantages : simplicité, coût faible, pas d’alimentation électrique.
Inconvénients : évacuation non contrôlée, stagnation possible du gaz, exposition résiduelle du personnel.
1.2. Poussée active
La poussée active repose sur une aspiration mécanique (ventilateur, pompe, ou réseau fixe) pour évacuer le gaz de manière contrôlée.
Elle est composée de plusieurs dispositifs :
- Réseaux d’aspiration centralisée (AGFS/AGSS) : installations fixes pour l’évacuation continue des gaz anesthésiques.
- Masques à double enveloppe aspirante : captent le gaz expiré dès la source.
- Systèmes d’administration nasale avec aspiration intégrée : utilisés en dentisterie, ils limitent fortement la diffusion.
- Unités d’aspiration portatives : solutions mobiles pour les urgences ou structures sans réseau fixe.
Avantages : réduction importante des concentrations de gaz, meilleure protection du personnel, ventilation renforcée.
Inconvénients : coût plus élevé, maintenance nécessaire, déploiement complexe dans les bâtiments anciens.
Selon l’INRS, la combinaison d’une aspiration active et d’une ventilation générale est une mesure efficace pour prévenir l’exposition professionnelle au MEOPA.
2. Solutions techniques proposées PURAMED
2.1. Le masque à double enveloppe
Avant de présenter les bénéfices du masque à double enveloppe de Puramed, il convient d’introduire le masque à simple enveloppe, qui constitue la méthode d’administration classique du MEOPA mais présente des limites en termes de captage et de réduction des fuites de gaz.
Le masque à simple enveloppe (Figure 6) présente la particularité de disposer d’une valve classique sans aspiration dédiée et ne permet donc pas de capter les fuites éventuelles de gaz autour du visage du patient (Graphique 3).
Graphique 3 : Effets du masque à simple enveloppe (Source : Puramed)
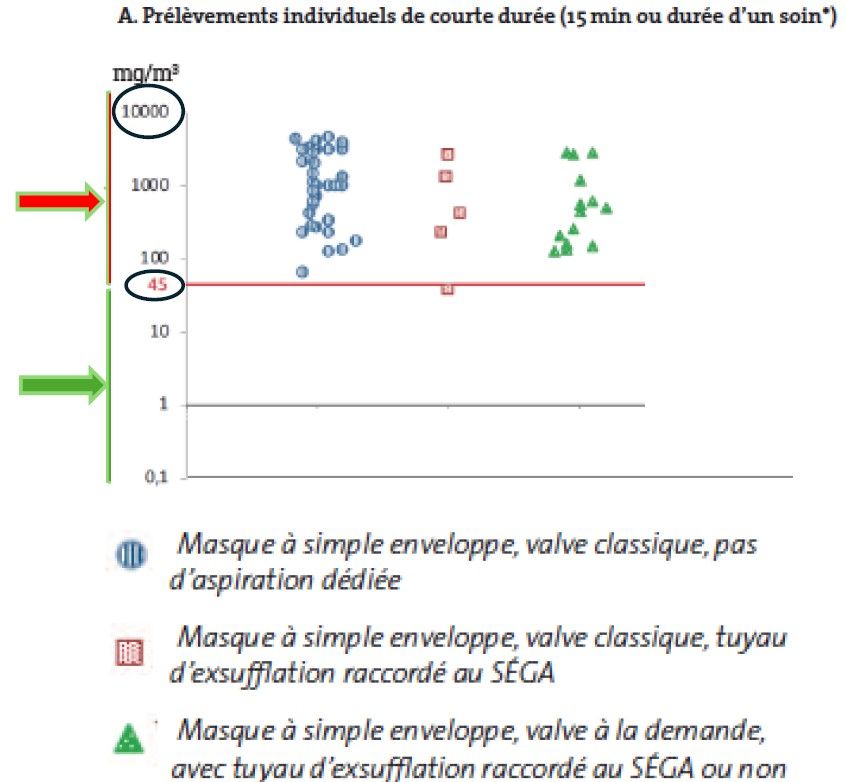
Figure 6 : Masque à simple enveloppe aspirante Puramed (Source : Puramed)

Ce graphique montre que la plupart des expositions mesurées au protoxyde d’azote (N₂O) lors de soins sous MEOPA dépassent largement la valeur de référence de 45 mg/m³, surtout quand on utilise des masques simples sans aspiration dédiée. Il illustre aussi que certaines configurations techniques (valve à la demande et/ou raccordement au SEGA) réduisent nettement ces niveaux, mais ne garantissent pas toujours le respect complet de la valeur repère.
Le fait que de nombreux points, tous masques confondus, restent au-dessus de la ligne de 45 mg/m³ montre que les soignants sont régulièrement exposés à des niveaux élevés. Le graphique justifie la recommandation de privilégier les dispositifs les plus performants (valve à la demande associée à un système d’aspiration type SEGA) et de compléter par une bonne ventilation des locaux et des mesures organisationnelles (formation, choix des indications, durée minimale de soin) pour réduire les expositions au N₂O ou l’usage du masque à double enveloppe.
Au vu des résultats du graphique, la société Puramed a développé le masque à double enveloppe aspirante se présente comme une solution innovante Il se compose d’un masque interne souple qui couvre le visage du patient (nez et bouche) et d’un masque externe dur qui crée un espace annulaire entre cette couche interne et elle-même. Il permet de capter les fuites éventuelles de gaz autour du visage du patient par une aspiration en continu par l’espace situé entre les deux enveloppes (externe et interne), le gaz est ensuite évacué par le coupleur qui est raccordé à l’aide d’un flexible d’évacuation (tuyau d’évacuation) à l’unité Medicvent mobile ou centrale.
Cette évacuation du gaz est possible grâce à un flux d’air contrôlé établi en continu grâce à une aspiration reliée à une unité d’extraction. Ce flux crée un effet de succion des gaz administrés et des gaz exhalés ou fuyants autour du masque, les entraînant vers l’unité d’évacuation avant qu’ils ne se diffusent dans la pièce [25].
L’effet des deux masques : le graphique ci-dessous (Graphique 4) montre que le masque à double enveloppe réduit fortement l'exposition au MEOPA par rapport au masque à simple enveloppe, surtout lorsque l’aspiration dédiée est utilisée.
Graphique 4 : Effets des deux masques (Source : Puramed)
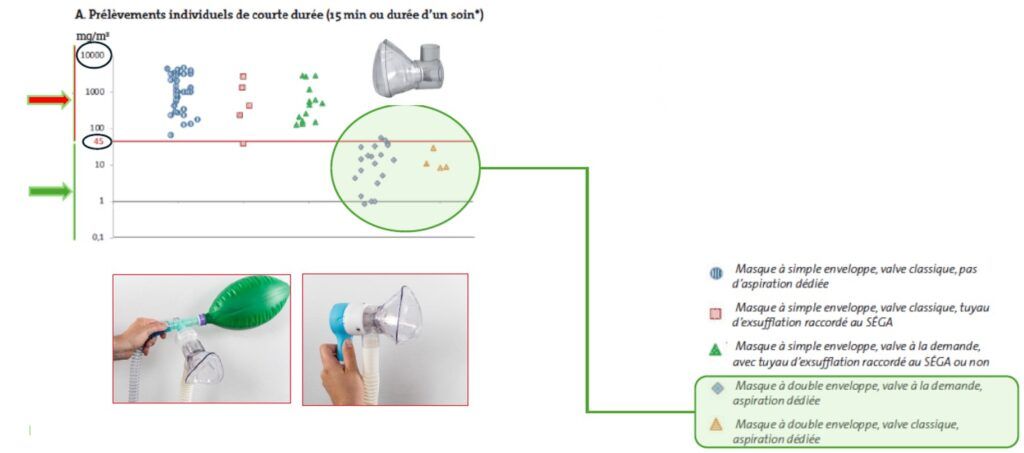
Le masque à double enveloppe fait passer la majorité des mesures en dessous du seuil de 45 mg/m³, Il met surtout en évidence l’intérêt des masques à double enveloppe avec aspiration dédiée pour limiter l’exposition des soignants au MEOPA.
La différence entre simple et double enveloppe : le masque à simple enveloppe, même avec une valve classique et sans aspiration dédiée, entraîne des niveaux d’exposition nettement plus élevés comme indiqué par les points bleus et rouges du graphique, qui dépassent souvent le seuil de 180 ppm (ligne rouge). Lorsque l’aspiration dédiée est ajoutée au masque simple enveloppe, les valeurs baissent mais restent supérieures à celles obtenues avec un masque à double enveloppe.
Passer d’un masque à simple enveloppe à un modèle à double enveloppe, en particulier avec aspiration dédiée, améliore significativement la sécurité et l’hygiène lors de l’utilisation du MEOPA en soins ambulatoires. Lorsque l’aspiration dédiée est ajoutée au masque simple enveloppe, les valeurs baissent mais restent supérieures à celles obtenues avec un masque à double enveloppe. La double enveloppe permet d’éviter les fuites du gaz non inhalé grâce à une meilleure étanchéité et une évacuation adaptée, contrairement à la simple enveloppe qui laisse échapper plus de gaz.
Selon le schéma PURAMED, la stratégie la plus efficace est le masque à double enveloppe avec aspiration dédiée pour maintenir l’exposition bien en dessous des seuils réglementaires.
Avantages du masque à double enveloppe : le masque à double enveloppe avec une aspiration dédiée et une valve classique, montre les niveaux les plus faibles d’exposition aux gaz (triangles jaunes et verts dans le graphique), en dessous du seuil de 25 ppm (ligne verte), ce qui témoigne d’une efficacité supérieure pour protéger l’opérateur et limiter la pollution de la zone de soins. La double enveloppe permet d’éviter les fuites du gaz non inhalé grâce à une meilleure étanchéité et une évacuation adaptée, contrairement à la simple enveloppe qui laisse échapper plus de gaz.
Inconvénients : bien que le masque à double enveloppe avec aspiration dédiée soit efficace, il est un peu plus complexe, volumineux et coûteux avec ses accessoires. Il nécessite un également un système d’aspiration performant sans fuites et peut demander une adaptation des pratiques pour sa mise en place ou son maintien sur le visage.
2.2. Systèmes d’aspiration centralisés et mobiles PURAMED
Les masques sont reliés à des systèmes d’aspiration mobiles et/ou centralisés. Les systèmes d’aspiration centralisés et mobiles, proposés par PURAMED offrent une protection optimale contre l’exposition aux gaz anesthésiques et analgésiques, notamment le protoxyde d’azote (MEOPA), pour le personnel hospitalier et l’environnement grâce à son débit d’aspiration de 27 à 35 m3 par heure selon la taille du masque [26].
Systèmes centralisés : Ils sont intégrés à l’infrastructure hospitalière et assurent une évacuation continue et sécurisée des gaz à partir de plusieurs points d’utilisation (salles d’opération, services pédiatriques/odontologie). Ces systèmes, souvent associés à la technologie HDR (Beacon Medaes), capturent et traitent les gaz à la source, puis les décomposent (par exemple avec l’unité centrale Medicvent Swingtherm (Figure 7) : décomposition du N₂O avant rejet à l’extérieur). Le protoxyde d’azote est non seulement un sédatif, mais aussi un puissant GES et grâce à une installation dans le système centralisé Medicvent Swingtherm, il est détruit en toute sécurité avant d’être rejeté. Associé à des masques à double enveloppe, ce système fermé protège à la fois le personnel et l’environnement.
Les systèmes centralisés type Medicvent Swingtherm sont généralement la solution la plus « haut de gamme » pour la maîtrise du MEOPA, avec des bénéfices mais aussi des contraintes (coût, infrastructure, maintenance).
Figure 7 : Système centralisé Medicvent Swingtherm (Source : Puramed)

Avantages :
Réduction maximale de l’exposition professionnelle : le gaz est aspiré depuis plusieurs points (salles d’opération, pédiatrie, odontologie) et évacué en continu, ce qui diminue fortement la concentration de N₂O dans l’air ambiant si le système est bien dimensionné et utilisé avec des masques à double enveloppe.
Traitement et destruction du N₂O : l’unité centrale Medicvent Swingtherm décompose le gaz avant son rejet à l’extérieur, ce qui limite l’impact sur l’effet de serre et répond à l’enjeu de protection de l’environnement.
Système fermé et intégré : une fois installé, il fonctionne pour l’ensemble du service ou de l’hôpital, avec des points d’aspiration normalisés ; cela simplifie la standardisation des pratiques et donne des arguments solides vis‑à‑vis de la CARSAT/INRS et des instances qualité‑sécurité‑environnement.
Compatibilité avec les masques à double enveloppe : l’association de masques à double enveloppe du réseau centralisé et de l’unité de destruction est aujourd’hui l’une des configurations les plus protectrices pour le personnel et la plus vertueuse sur le plan environnemental.
Inconvénients :
Maintenance et dépendance technologique : le système doit être contrôlé, entretenu et éventuellement recalibré régulièrement (filtres, ventilateurs, modules de décomposition), avec un prestataire spécialisé.
Investissement initial élevé : le réseau d’aspiration centralisé, de l’unité de traitement Swingtherm, les raccordements dans les salles et la formation des équipes nécessitent un financement élevé. Cela représente un projet d'infrastructure pour un hôpital.
Travaux et contraintes techniques : intégration au bâtiment (gainages, sorties extérieures, alimentation électrique, accessibilité pour maintenance) complexes, pour les anciens bâtiments ou les structures occupées.
Systèmes mobiles : PURAMED propose des unités mobiles telles que la NIKI Mobile (Figure 8), idéales pour une aspiration efficace et adaptée aux soins en ambulatoire, en cabinet ou hors circuit classique des blocs opératoires. Elles servent à l’administration et à l’évacuation locale des gaz et fumées chirurgicales, assurant une sécurité et une flexibilité accrue. L’unité NIKI et le masque à double enveloppe Medicvent garantissent une aspiration suffisante à la source, même lorsque le masque s’adapte moins bien au visage du patient.
Figure 8 : Système NIKI mobile Puramed (Source : Puramed)

Avantages : les unités mobiles comme la NIKI Mobile, combinée à un masque à double enveloppe Medicvent, sont pensées pour offrir une bonne protection dans les contextes ambulatoires, avec beaucoup plus de flexibilité. Elles offrent une solution flexible et autonome pour l’administration sécurisée du MEOPA, particulièrement utile hors bloc ou dans les zones non équipées d’un réseau centralisé. Leur mobilité permet un déplacement aisé entre services (hôpital de jour, pédiatrie, odontologie, cabinets libéraux), tandis que l’aspiration à la source, notamment lorsqu’ils sont associés au masque à double enveloppe Medicvent, réduit la dispersion de protoxyde d’azote et améliore la protection des soignants. Elles s’adaptent aux établissements souhaitant éviter des travaux d’infrastructure. Leur polyvalence, incluant parfois l’aspiration de fumées chirurgicales selon les configurations [27].
Inconvénients : les unités mobiles présentent néanmoins plusieurs limites. Leur capacité reste restreinte, ne couvrant qu’un nombre limité de postes, ce qui impose une organisation rigoureuse des plannings et une gestion logistique afin d’éviter qu’ils ne soient indisponibles ou mal intégrés dans les flux de soins. Leur performance dépend des conditions d’utilisation : réglage des débits, positionnement précis du masque et respect des procédures de contrôle, ce qui peut entraîner des variations d’efficacité par rapport à un système centralisé. Ils nécessitent également un plan de maintenance régulier (filtres, tubulures, contrôles techniques) ainsi qu’une gestion des consommables et des déchets associés. Bien qu’ils réduisent l’exposition des soignants en aspirant le N₂O à la source, ils ne détruisent pas le gaz avant rejet, ce qui les rend moins performants que des dispositifs centralisés équipés de systèmes de décomposition comme le Swingtherm [27].
3. Expérimentations de solutions techniques au CHU de Rennes
Afin de réduire les expositions, plusieurs solutions techniques ont été testées au CHU de Rennes entre 2015 et 2018, en complément de mesures organisationnelles telles que la réduction du temps d’exposition ou la ventilation naturelle entre les soins.
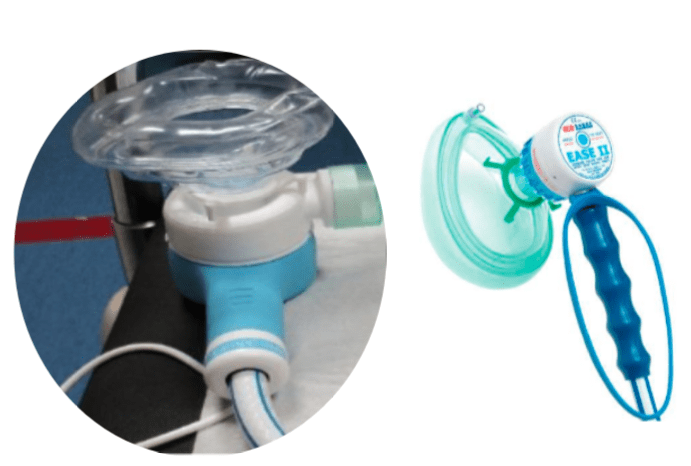
3.1. Valves à la demande
La valve à la demande (VAD) s’adapte à la respiration du patient et ne libère le MEOPA qu’à l’inspiration (Figure 9). Cette technologie limite les émissions dans l’air ambiant. Elle a toutefois des limites : elle n’est pas adaptée aux jeunes enfants (moins de 4 ans) ou aux patients non coopérants. Les essais ont montré une réduction partielle des concentrations, mais les niveaux restaient supérieurs à la valeur de référence.
Figure 9 : Valve BPR Medical EASE II – Emergency Analgesic Supply System (Source : Carsat Bretagne, GCE Group)
Avantages :
Réduction des émissions dans l’air ambiant : elle libère le MEOPA uniquement lors de l’inspiration, ce qui diminue fortement les fuites continues dans l’environnement et améliore la qualité de l’air en limitant la dispersion de protoxyde d’azote lorsque le patient ne respire pas activement dans le dispositif.
Consommation optimisée du MEOPA : en ne délivrant le gaz qu’au moment nécessaire, la valve réduit les volumes inutiles de MEOPA administrés.
Fonctionnement intuitif et adaptable : le système s’adapte automatiquement au rythme respiratoire du patient, sans réglages complexes [11].
Inconvénients :
Non adaptée aux jeunes enfants (< 4 ans) : les petits enfants n’ont pas la capacité d’utiliser correctement le dispositif (expiration nasale, respiration irrégulière, manque d’étanchéité buccale). Cela entraîne des fuites importantes.
Réduction partielle des émissions : les mesures de la CARSAT montrent que, bien qu’il y ait une amélioration par rapport à un masque standard, les concentrations en N₂O restent supérieures à la valeur de référence. La valve ne suffit donc pas à garantir une protection acceptable si elle n’est pas associée à une aspiration dédiée.
Étanchéité dépendante du positionnement du masque : même avec une valve performante, des fuites apparaissent si le masque est mal ajusté.
Coûts : la valve à la demande, comme le modèle EASE II de GCE, est un dispositif réutilisable dont le coût se situe autour de 100 à 300 € TTC par unité, selon le fournisseur et les options choisies (taille, marque, accessoires) .
Maintenance et consommables : le nettoyage et la désinfection des filtres, masques et tuyaux de récupération génèrent un coût récurrent et une charge de travail (changement de tuyau 1 fois par semaine, remplacement de masque au moins hebdomadaire, procédures de désinfection de la valve si contaminée) [11].
3.2. Système d’évacuation des gaz anesthésiques (SEGA)
Les systèmes SEGA sont des réseaux d’aspiration reliés à une sortie extérieure (Figure 10). Ils permettent de capter l’air exhalé par le patient à un débit d’environ 20 à 30 L/min. Bien que efficaces pour évacuer une partie du gaz, leur performance reste limitée en cas de fuites au niveau du masque ou d’une étanchéité imparfaite.
Figure 10 : Prise SEGA avec raccord (Source : Carsat Bretagne)

Avantages :
Évacuation continue et fiable vers l’extérieur : elles assurent un flux constant de 20 à 30 L/min, ce qui contribue à limiter l’accumulation du gaz dans la pièce.
Solution stable et pérenne : elles offrent un système fixe, intégré aux bâtiments, sans dépendre de la disponibilité d’une machine mobile ou d’un opérateur. Une fois installés, ils nécessitent peu de manipulation quotidienne et s’inscrivent dans une stratégie de réduction durable des expositions.
Adaptés aux services à activité régulière : les SEGA sont particulièrement adaptés aux unités où l’usage du MEOPA est fréquent (pédiatrie, odontologie, urgences), car ils assurent une extraction permanente qui renforce le contrôle des gaz ambiants.
Inconvénients :
Dépendance à l’installation et aux infrastructures : ces systèmes nécessitent des travaux d’installation (réseau, sortie extérieure, maintenance du circuit), ce qui peut représenter un coût important et une contrainte architecturale pour de petits établissements ou des cabinets libéraux.
Débit d’aspiration insuffisant pour capter les fuites importantes : avec un débit de seulement 20–30 L/min, les prises SEGA évacuent correctement le gaz expiré, mais ne sont pas conçues pour capter les fuites massives de gaz.
4. Solution pour la récupération du MEOPA : prise narcotique
La prise de gaz narcotique « réservé MEOPA » est une prise murale d’aspiration spécifiquement dédiée à la récupération des gaz expirés de MEOPA, à laquelle est branché le tuyau de récupération du chariot. Elle permet d’aspirer et d’évacuer les gaz exhalés vers le réseau technique, au lieu de les laisser se diffuser dans la pièce. Cette prise murale est clairement étiquetée « réservé MEOPA » et fait partie du réseau d’aspiration des gaz narcotiques de l’hôpital (Figure 11). Le tuyau de récupération des gaz du chariot MEOPA y est connecté pour assurer une aspiration continue et sécurisée des gaz expirés pendant l’administration avec la valve à la demande. Il est explicitement interdit de brancher le tuyau de récupération sur une prise d’aspiration qui n’est pas identifiée comme « réservé MEOPA », afin d’éviter les erreurs de branchement et garantir le bon traitement des gaz. Cette solution a été identifiée aux Hôpitaux Universitaires de Genève.
Figure 11 : Chariot MEOPA et prise de récupération des gaz narcotiques “réservé MEOPA” (Source : Hôpitaux Universitaires de Genève)

Avantages :
Réduction de l’exposition professionnelle : l’aspiration des gaz expirés via cette prise diminue les fuites de protoxyde d’azote dans l’air ambiant, ce qui réduit le risque toxicologique pour les soignants et le personnel.
Intégration au réseau hospitalier : la prise est reliée à un système d’aspiration dédié, ce qui offre une solution stable et standardisée, compatible avec les exigences institutionnelles de prévention et d’hygiène.
Amélioration de la sécurité lors des soins répétés : dans les services où le MEOPA est fréquemment utilisé, la récupération systématique des gaz via cette prise limite l’accumulation de N₂O dans les locaux [11].
Inconvénients :
Dépendance à l’infrastructure : seuls les locaux équipés d’une prise narcotique peuvent bénéficier de cette récupération, ce qui limite l’usage optimal du système dans les secteurs non équipés.
Contraintes d’installation : l’ajout de ces prises dans de nouvelles salles nécessite des travaux techniques (réseau d’aspiration, signalétique), ce qui peut être coûteux et long à déployer.
Risque d’utilisation non conforme : si le tuyau est branché sur une prise non dédiée, ou si la prise n’est pas fonctionnelle, les gaz ne sont pas correctement évacués et la prévention de l’exposition perd en efficacité [11].
5. Autres solutions non expérimentées
5.1. Masque de plongée
L’utilisation du masque de plongée Décathlon Easybreath (Figure 12), initialement conçu pour le snorkeling, a été détournée et optimisée en contexte hospitalier lors de la crise Covid-19 grâce à l’ajout d’adaptateurs imprimés en 3D permettant de connecter le masque à des circuits médicaux, tels que des filtres respiratoires et des systèmes d’oxygénation contrôlée.
Figure 12 : Masque de plongée Decathlon (Source : TF1 Info)

Cette solution technique a permis de transformer le masque en interface de ventilation non invasive ou en protection faciale pour le personnel, garantissant une excellente étanchéité autour du visage et une limitation des fuites. Cette solution pourrait être utilisée chez les patients en soins sous MEOPA.
Cependant, l’utilisation d’innovations frugales comme le masque de plongée Easybreath doit s’inscrire dans un cadre réglementaire strict : en France, tout détournement d’un dispositif non médical ou non conforme à son marquage CE pour un usage hospitalier doit passer par un accès dérogatoire encadré par l’autorité de sécurité sanitaire, justifié par l’absence d’alternative, une évaluation bénéfices/risques et une traçabilité rigoureuse. Dans ce contexte, les adaptations de masques de snorkeling avec pièces 3D pendant la crise Covid‑19 ont été tolérées comme solutions d’appoint en situation d’urgence, mais ne peuvent pas être considérées comme des dispositifs médicaux standards sans démarche réglementaire dédiée [28].
Appliquée au MEOPA, l’option consistant à utiliser un masque Décathlon Easybreath adapté par impression 3D peut être présentée comme une piste d’innovation frugale pour améliorer l’étanchéité faciale et la maîtrise des fuites. Le masque intégral, relié à un circuit d’inhalation muni de filtres et à un système d’évacuation des gaz, pourrait théoriquement jouer le rôle d’interface de ventilation non invasive ou d’interface d’administration du MEOPA, en assurant une meilleure captation des gaz expirés autour du visage. Pour que cette solution soit réellement utilisable en pratique, il serait toutefois nécessaire de concevoir et tester précisément le chemin des flux inspiratoires et expiratoires (réduction de l’espace mort, prévention de la réinhalation de CO₂, évacuation sécurisée du protoxyde d’azote), de mesurer les niveaux d’exposition des soignants ainsi que le confort respiratoire des patients, puis de documenter ces performances dans un protocole soumis à l’autorité compétente. Ce n’est qu’au prix de ces études et, à terme, d’une procédure de marquage CE ou de dérogation formalisée que ce type de dispositif détourné pourrait être envisagé comme une solution fiable pour la gestion du MEOPA, au-delà d’un usage ponctuel en situation de crise.
Avantages :
Excellente étanchéité et limitation des fuites : le masque couvre tout le visage avec un joint périphérique, ce qui limite les fuites de gaz vers l’environnement et peut donc réduire l’exposition professionnelle au MEOPA si le circuit est bien conçu.
Réutilisation d’un dispositif grand public peu coûteux : le masque est largement disponible, relativement bon marché, et les adaptateurs 3D (type Charlotte ou dérivés) permettent de le connecter à des filtres HME/HEPA et à des circuits d’oxygénation ou de ventilation non invasive en situation de crise.
Polyvalence d’usage : selon la configuration, il peut servir d’interface de ventilation non invasive, de protection respiratoire/oculo‑faciale pour les soignants ou d’interface d’inhalation (par exemple MEOPA) avec une bonne tenue même chez des patients agités ou anxieux.
Démarche d’innovation frugale : la possibilité d’imprimer localement des adaptateurs 3D, validés par des tests de faisabilité en hôpital, permet de répondre rapidement à des besoins en contexte de pénurie [29].
Inconvénients :
Dispositif non homologué pour cet usage : les adaptations Easybreath pour Covid ont été développées en urgence, avec des notices rappelant qu’il ne s’agit pas de dispositifs médicaux homologués et qu’ils ne doivent être utilisés qu’en absence d’alternative validée, ce qui pose un problème médico‑légal hors contexte de crise.
Gestion des fuites et de la sécurité : si l’interface ou l’adaptateur 3D est mal ajusté, on peut avoir à la fois des fuites de gaz vers l’extérieur (perte d’efficacité, exposition du personnel) et un risque de mauvaise évacuation du CO₂ à l’intérieur. En cas de vomissement ou de détresse respiratoire aiguë, le retrait d’un masque intégral peut aussi être moins rapide et plus risqué qu’un masque classique [30].
5.2. Systèmes de captation des gaz anesthésiants
La technologie de captation des gaz anesthésiants peut constituer une solution potentielle pour capter le MEOPA au sein du système de ventilation. Toutefois, son efficacité spécifique sur ce gaz reste à confirmer ; il s’agit donc d’une piste à explorer ultérieurement, qui nécessiterait des études complémentaires et des tests en conditions réelles avant d’être retenue comme option fiable.
Avantages :
Intégration dans le système de ventilation/SEGA : la cassette se place en aval du circuit d’anesthésie ou sur la ligne d’évacuation, ce qui permet de piéger une partie des agents halogénés expirés avant rejet, sans modifier fortement l’organisation des soins.
Réduction de l’empreinte environnementale (pour les halogénés) : des systèmes commerciaux comme contrafluran montrent que ces cartouches peuvent diminuer les émissions d’halogénés et donc l’impact climatique des blocs opératoires.
Solution théoriquement « passive » pour le MEOPA : si une cassette adaptée au N₂O est développée, elle pourrait compléter un système d’aspiration existant en captant une partie du gaz dans la gaine de ventilation, sans changer les interfaces patient (masques, valves) [31] [42].
Inconvénients :
Efficacité très limitée sur le N₂O : les cartouches de charbon actif actuellement utilisées en anesthésie retiennent les vapeurs halogénées mais pas le protoxyde d’azote. Pour le MEOPA, rien ne démontre aujourd’hui une capacité de captage significative, d’où la nécessité d’études spécifiques.
Besoin de validation avant adoption : en l’absence de données vis-à-vis du MEOPA, la cassette ne peut pas être considérée comme une option fiable de prévention pour les soignants, et doit rester au stade de piste de recherche avec tests en conditions réelles [31].
6. Synthèse : avantages et inconvénients/limites des solutions techniques
Le tableau ci-dessous (Tableau 3) présente les avantages et les inconvénients/limites des solutions techniques existantes sur le marché citées précédemment pour une vision plus claire.
Tableau 3 : Synthèse des avantages et limites des solutions identifiées
| Solutions | Avantages | Inconvénients/limites |
| Masque à double enveloppe aspirante avec une aspiration dédiée (PURAMED) | Faibles niveaux d’exposition Pollution de la zone de soin limitée Évacuation des gaz anesthésiques Adaptable en soins continus ou ambulatoire Amélioration de l’hygiène et de la sécurité lors de l’usage du MEOPA Absence de fuite du gaz | Masque volumineux Coûts élevés avec les accessoires Nécessité de système d’aspiration efficace Nécessité d'adaptation aux pratiques |
| Système centralisé (PURAMED) | Réduction maximale de l’exposition professionnelle Traitement et destruction du N₂O Système fermé et intégré Compatibilité avec les masques à double enveloppe | Investissement initial élevé Travaux et contraintes techniques Maintenance et dépendance technologique |
| Système mobile (PURAMED) | Bonne protection dans les contextes ambulatoires Plus de flexibilité Efficace hors du bloc et dans les zones sans réseau centralisé | Capacité limitée Réorganisation des plannings et de la logistique nécessaire Maintenance régulière Absence de destruction du gaz Gestion des consommables et des déchets |
| Valve à la demande | Réduction des émissions dans l’air ambiant Consommation optimisée du MEOPA Fonctionnement intuitif et adaptable | Non adaptée aux jeunes enfants (< 4 ans) Réduction partielle des émissions Risque de fuites Coûts (100 à 300 € TTC par unité, selon le fournisseur) |
| Prise SEGA | Évacuation continue et fiable du gaz Solution stable et pérenne Adaptée aux services utilisant le MEOPA | Débit d’aspiration insuffisant pour capter les fuites importantes Nécessité de travaux d’installation |
| Masque de plongée Décathlon Easybreath | Excellente étanchéité et limitation des fuites Accessibilité au grand public Démarche d’innovation frugale | Dispositif non homologué pour cet usage Problème médico-légal |
| Prise narcotique | Réduction de l’exposition professionnelle Facilité d’intégration au réseau hospitalier Amélioration de la sécurité lors des soins du MEOPA répétés | Contraintes d’installation Risque d’utilisation non conforme |
| Cassettes de fixation des gaz anesthésiants | Intégration dans le système de ventilation/SEGA Réduction de l’empreinte environnementale | Efficacité très limitée sur le N₂O Besoin de validation avant adoption Solution non expérimentée |
7. Solution préconisée pour le CHU d’Amiens
Au terme de cette étude, la solution finale préconisée pour le CHU d’Amiens repose sur la combinaison d’un masque à double enveloppe associé à une valve à la demande, couplés à une unité mobile NIKI pour l’aspiration active des gaz. Ce choix permet de capter les fuites au plus près de la source, d’adapter la délivrance de MEOPA au rythme respiratoire du patient, de réduire significativement les concentrations de protoxyde d’azote dans l’air ambiant en dessous des valeurs de référence, tout en offrant une solution mobile et déployable aussi bien dans les nouveaux locaux que dans les bâtiments anciens sans travaux lourds d’infrastructures, ce qui en fait, selon les observations, l’option la plus efficace et réaliste au regard des enjeux de sécurité des soignants, de conformité réglementaire et de contraintes architecturales et budgétaires de l’établissement.
Conclusion et perspectives
Le MEOPA reste un outil indispensable dans certains soins, mais sa gestion technique et son évacuation sécurisée sont essentielles pour protéger les soignants. La poussée active est la solution la plus performante pour limiter les risques d’exposition. À défaut, la poussée passive peut être tolérée dans les locaux bien ventilés, mais elle reste insuffisante dans les zones à usage fréquent. Chaque établissement doit adapter sa stratégie selon ses contraintes architecturales, économiques.
Le projet mené au CHU d'Amiens-Picardie a mis en lumière l’importance cruciale d’une gestion optimisée du MEOPA dans les services hospitaliers, particulièrement en pédiatrie et aux urgences. Si ce gaz médical demeure un outil précieux pour la prise en charge de la douleur et de l’anxiété lors de soins courts, son utilisation sans mesures adéquates expose le personnel soignant à des risques sanitaires avérés, notamment en cas d’exposition chronique. L’analyse terrain a montré des pratiques à améliorer. La comparaison des installations anciennes et récentes révèle un progrès significatif dans les bâtiments neufs, grâce à l’intégration de systèmes d’évacuation passive et de dispositifs limitant la dispersion du gaz. Toutefois, les fuites au niveau des masques et la réintroduction possible du gaz dans certains locaux illustrent des marges d’amélioration à prévoir.
Les solutions techniques innovantes, comme le masque à double enveloppe aspirante couplé à un système d’aspiration actif (PURAMED), apparaissent comme la référence en matière de protection du personnel et de réduction de l’impact environnemental. L’expérience du CHU de Rennes confirme la pertinence de ces démarches, combinant technologies performantes, organisation adaptée, formation et suivi rigoureux. Par ailleurs, les alternatives médicamenteuses et non médicamenteuses au MEOPA offrent des pistes complémentaires à considérer dans une perspective de réduction du protoxyde d’azote. La mise en œuvre progressive des solutions d’évacuation actives, adaptables aux contraintes architecturales et budgétaires du CHU d’Amiens, est indispensable pour assurer la sécurité des professionnels et la qualité des soins. Ce projet ouvre la voie à un modèle d’utilisation du MEOPA plus sûr, responsable et durable, en cohérence avec les exigences réglementaires et les objectifs de santé publique. Il invite à poursuivre l’innovation technique et la vigilance permanente dans la gestion des risques liés à ce gaz médical.